

Jardiance (Bula do profissional de saúde)
BOEHRINGER INGELHEIM DO BRASIL QUÍMICA E FARMACÊUTICA LTDA.
IDENTIFICAÇÃO DO MEDICAMENTO
Jardiance®
empagliflozina
Comprimidos
APRESENTAÇÕES
Comprimidos revestidos
Embalagens com 10 ou 30 comprimidos
USO ORAL
USO ADULTO
COMPOSIÇÃO
Cada comprimido revestido de Jardiance 10 mg contém:
| empagliflozina | 10 mg |
| excipiente q.s.p. | 1 comprimido |
Cada comprimido revestido de Jardiance 25 mg contém:
| empagliflozina | 25 mg |
| excipiente q.s.p. | 1 comprimido |
Excipientes: lactose1 monoidratada, celulose microcristalina, hiprolose, croscarmelose sódica, dióxido de silício, estearato de magnésio, hipromelose, dióxido de titânio, talco, macrogol e óxido de ferro amarelo.
INFORMAÇÕES TÉCNICAS AOS PROFISSINAIS DE SAÚDE2
INDICAÇÕES
JARDIANCE é indicado para o tratamento do diabetes mellitus3 tipo 2 (DM2) para melhorar o controle glicêmico em conjunto com dieta e exercícios. Pode ser utilizado como monoterapia ou em associação com metformina4, tiazolidinedionas, metformina4 mais sulfonilureia, ou insulina5 com ou sem metformina4 com ou sem sulfonilureia.
RESULTADOS DE EFICÁCIA
Estudos clínicos
Um total de 17.331 pacientes com diabetes mellitus3 tipo 2 foram avaliados em 15 estudos clínicos duplo-cegos, controlados por placebo6 e medicação ativa, dos quais 4.603 pacientes receberam empagliflozina 10 mg e 5.567 receberam empagliflozina 25 mg. Em 6 estudos os pacientes receberam tratamento por 24 semanas; nas extensões de estudos aplicáveis e de outros estudos, os pacientes foram expostos a JARDIANCE por até 102 semanas.
O tratamento com empagliflozina (10 mg e 25 mg) como monoterapia e em combinação com metformina4, pioglitazona, sulfonilureias7, inibidores da DPP-4 (dipeptidilpeptidase-4) e insulina5 levaram a melhorias clinicamente relevantes na HbA1c8 (hemoglobina glicada9), glicemia de jejum10 (GJ), peso corporal, pressão arterial sistólica11 e diastólica (PAS e PAD, respectivamente). A administração de empagliflozina 25 mg resultou numa maior proporção de pacientes que atingiram a meta de HbA1c8 < 7% e menos pacientes necessitaram de medicamentos de resgate para a glicemia12 em comparação com empagliflozina 10 mg e placebo6. Houve uma melhora clinicamente significativa na HbA1c8 em todos os subgrupos de sexo, raça, região geográfica, tempo desde o diagnóstico13 do DM2, índice de massa corporal14, resistência à insulina15 com base no HOMA-IR16 (homeostatic model assessment-insulin resistance) e função das células17 β com base no HOMA-β (homeostatic model assessment). A HbA1c8 basal mais elevada foi associada com uma maior redução na HbA1c8. Uma redução clinicamente significativa na HbA1c8 foi observada em pacientes com taxa de filtração glomerular > 30 mL/min/1,73m². Observou-se uma eficácia reduzida de JARDIANCE em pacientes com 75 anos de idade ou mais.
Monoterapia com empagliflozina1, 2, 11
A eficácia e segurança da empagliflozina (10 mg e 25 mg) como monoterapia foram avaliadas em um estudo duplo- cego, controlado por placebo6 e medicação ativa com duração de 24 semanas em pacientes virgens de tratamento. O tratamento com JARDIANCE resultou em reduções estatisticamente significativas na HbA1c8, peso corporal e PAS em comparação com placebo6 (Tabela 1) e uma diminuição clinicamente significativa da GJ. Observou-se uma diminuição numérica da PAD, mas não se atingiu significância estatística versus placebo6 (-1,0 mmHg para empagliflozina 10 mg, - 1,9 mmHg para empagliflozina 25 mg, -0,5 para o placebo6 e +0,7 mmHg para a sitagliptina).
Em uma análise pré-especificada de pacientes (n = 201) com um valor basal de HbA1c8 ≥ 8,5% a ≤ 10%, o tratamento levou a redução na HbA1c8 de -1,44% para empagliflozina 10 mg, -1,43% para o grupo que utilizou empagliflozina 25 mg, +0,01% para o placebo6 e -1,04% para sitagliptina em comparação aos valores basais.
Na extensão deste estudo duplo-cego18 controlado por placebo6, as reduções de HbA1c8 (alteração a partir do basal) foram de -0,65% para empagliflozina 10 mg, -0,76% para empagliflozina 25 mg, +0,13% para o placebo6 e -0,53% para a sitagliptina. A alteração de peso corporal a partir do basal foi de -2,24 kg para empagliflozina 10 mg, -2,45 kg para empagliflozina 25 mg, -0,43 kg para o placebo6 e +0,10 kg para a sitagliptina. Na pressão arterial sistólica11 (PAS) a alteração em relação a basal foi de -4,1 mmHg para empagliflozina 10 mg, - 4,2 mmHg para empagliflozina 25 mg, -0,7 mmHg para o placebo6 e -0,3 mmHg para a sitagliptina e na pressão arterial diastólica19 (PAD) a alteração em relação a basal foi de -1,6 mmHg para empagliflozina 10 mg, -1,6 mmHg para empagliflozina 25 mg, -0,6 mmHg para o placebo6 e de -0,1 mmHg para a sitagliptina. As alterações mantiveram-se até a semana 76.
O tratamento diário com JARDIANCE melhorou significativamente os marcadores da função das células17 β (HOMA β).
Tabela 1 Resultado de um estudo de 24 semanas controlado por placebo6 (LOCF)1 com monoterapia de JARDIANCE (análise completa dos dados)
|
Monoterapia com JARDIANCE |
Placebo6 |
Empagliflozina 10 mg |
Empagliflozina 25 mg |
Sitagliptina 100 mg |
|
n |
228 |
224 |
224 |
223 |
|
HbA1c8 (%) |
||||
|
Média Basal |
7,91 |
7,87 |
7,86 |
7,85 |
|
Alteração a partir do basal2 |
0,08 |
-0,66 |
-0,78 |
-0,66 |
|
Diferença em relação ao placebo62 (IC 97,5%) |
|
-0,74* |
-0,85* |
-0,73 |
|
n |
208 |
204 |
202 |
200 |
|
Pacientes (%) com HbA1c8 basal ≥7% que atingiram HbA1c8 <7% 4 |
12,0 |
35,3 |
43,6 |
37,5 |
|
n |
226 |
223 |
223 |
223 |
|
Glicemia de jejum10 (mg/dL20)4 |
||||
|
Média Basal |
154,7 |
152,8 |
152,6 |
147,1 |
|
Alteração a partir do basal2 |
11,8 |
-19,4 |
-24,5 |
-6,9 |
|
Diferença em relação ao placebo62 (IC 95%) |
|
-31,2 |
-36,2 |
-18,7 |
|
n |
228 |
224 |
224 |
223 |
|
Peso corporal (kg) |
||||
|
Média Basal |
78,23 |
78,35 |
77,80 |
79,31 |
|
Alteração a partir do basal2 |
-0,33 |
-2,26 |
-2,48 |
0,18 |
|
Diferença em relação ao placebo61 (IC 97,5%) |
|
-1,93* |
-2,15* |
0,52 |
|
N |
228 |
224 |
224 |
223 |
|
Pacientes (%) que atingiram perda de peso >5%5 |
4,4 |
22,8 |
29,0 |
6,3 |
|
N |
228 |
224 |
224 |
223 |
|
PAS (mmHg)3 |
||||
|
Média Basal |
130,4 |
133,0 |
129,9 |
132,5 |
|
Alteração a partir do basal1 |
-0,3 |
-2,9 |
-3,7 |
0,5 |
|
Diferença em relação ao placebo61 (IC 97,5%) |
|
-2,6* |
-3,4* |
0,8 |
1 Última observação realizada antes do tratamento de resgate para glicemia12 (LOCF).
2 Média ajustada para o valor basal e estratificação.
3 Última observação realizada antes do tratamento de resgante para glicemia12 ou hipertensão21 (LOCF).
4 IC 95%.
5 Não avaliados para significância estatística; não faz parte do procedimento de testes sequenciais para os resultados secundários.
*<0,0001
Empagliflozina como terapia associada à metformina4 2, 3, 11
Um estudo com duração de 24 semanas, duplo-cego, controlado por placebo6 foi conduzido para avaliar a eficácia e segurança da empagliflozina em pacientes não suficientemente controlados com metformina4. O tratamento com JARDIANCE resultou em melhoras estatisticamente significativas na HbA1c8 e no peso corporal e em reduções clinicamente significativas na glicemia de jejum10 e na pressão arterial22, em comparação com placebo6 (Tabela 2). Na extensão deste estudo duplo-cego18 e controlado por placebo6, as reduções da HbA1c8 (alteração a partir do basal de - 0,62% para a empagliflozina 10 mg, -0,74% para a empagliflozina 25 mg, e -0,01% para o placebo6), do peso corporal (alterações a partir do basal de -2,39 kg para a empagliflozina 10 mg, -2,65 kg para a empagliflozina 25 mg e -0,46 kg para o placebo6), da pressão arterial sistólica11 (PAS) (alterações a partir do basal de -5,2 mmHg para a empagliflozina 10 mg, -4,5 mmHg para a empagliflozina 25 mg e 0,8 mmHg para o placebo6) e da pressão arterial diastólica19 (PAD) (alterações em relação ao basal de -2,5 mmHg para a empagliflozina 10 mg, -1,9 mmHg para a empagliflozina 25 mg e -0,5 mmHg para o placebo6) se mantiveram por até a semana 76.
Tabela 2 Resultados de um estudo de 24 semanas (LOCF)3 controlado por placebo6 de JARDIANCE como terapia associada à metformina4 (análise completa dos dados)
|
JARDIANCE |
Placebo6 |
empagliflozina 10 mg |
empagliflozina 25 mg |
|
n |
207 |
217 |
213 |
|
HbA1c8 (%) |
|||
|
Média Basal |
7,90 |
7,94 |
7,86 |
|
Alteração a partir do basal1 |
-0,13 |
-0,70 |
-0,77 |
|
Diferença em relação ao placebo61 |
|
-0,57* |
-0,64* |
|
n |
184 |
199 |
191 |
|
Pacientes (%) com HbA1c8 basal ≥ 7% que atingiram HbA1c8 < 7% 2 |
12,5 |
37,7 |
38,7 |
|
n |
207 |
216 |
213 |
|
Glicemia de jejum10 (mg/dL20) 2 |
|||
|
Média Basal |
156,0 |
154,6 |
149,4 |
|
Alteração a partir do basal1 |
6,4 |
-20,0 |
-22,3 |
|
Diferença em relação ao placebo61 |
|
-26,4 |
-28,7 |
|
n |
207 |
217 |
213 |
|
Peso corporal (kg) |
|||
|
Média Basal |
79,73 |
81,59 |
82,21 |
|
Alteração a partir do basal1 |
-0,45 |
-2,08 |
-2,46 |
|
Diferença em relação ao placebo61 |
|
-1,63* |
-2,01* |
|
n |
207 |
217 |
213 |
|
Pacientes (%) que atingiram perda de peso > 5% 2 |
4,8 |
21,2 |
23,0 |
|
n |
207 |
217 |
213 |
|
PAS (mmHg)2 |
|||
|
Média Basal |
128,6 |
129,6 |
130,0 |
|
Alteração a partir do basal1 |
-0,4 |
-4,5 |
-5,2 |
|
Diferença em relação ao placebo61 |
|
-4,1* |
-4,8* |
1 Média ajustada para o valor basal e estratificação.
2 Não avaliados para significância estatística; não faz parte do procedimento de testes sequenciais para os resultados secundários.
3 Última observação realizada antes do tratamento de resgate para glicemia12 (LOCF).
*valor de p < 0,0001
Terapia combinada23 de empagliflozina e metformina4 em pacientes virgens de tratamento12
Um estudo de delineamento fatorial de 24 semanas de duração foi conduzido para avaliar a eficácia e segurança de empagliflozina em pacientes virgens de tratamento. O tratamento com empagliflozina combinada com metformina4 (5 mg e 500 mg; 5 mg e 1000 mg; 12,5 mg e 500 mg; e 12,5 mg e 1000 mg administrados duas vezes ao dia) produziu melhoras estatisticamente significativas da HbA1c8 e levou a reduções significativamente maiores da glicemia de jejum10 (GJ) e peso corporal em comparação com os componentes individuais. Uma maior proporção de pacientes com uma HbA1c8 basal ≥ 7,0% e tratados com empagliflozina combinada com metformina4 conseguiu uma HbA1c8 alvo <7% em comparação com os componentes individuais (Tabelas 3 e 4).
|
|
empagliflozina 10 mg |
empagliflozina 10 mg |
empagliflozina 10 mg (qd) |
metformina4 1000 mga |
metformina4 2000 mga |
|
n |
161 |
167 |
169 |
167 |
162 |
|
HbA1c8 (%) |
|||||
|
Período basal (média) |
8,7 |
8,7 |
8,6 |
8,7 |
8,6 |
|
Alteração desde o período basal1 |
-2,0 |
-2,1 |
-1,4 |
-1,2 |
-1,8 |
|
Comparação vs. empagliflozina (IC 95%)1 |
-0,6* (-0,9, -0,4)b |
-0,7* (-1,0, -0,5)b |
|
|
|
|
Comparação vs. metformina4 (IC 95%)1 |
-0,8* (-1,0, -0,6)b |
-0,3* (-0,6, -0,1)b |
|
|
|
|
n |
153 |
161 |
159 |
166 |
159 |
|
Pacientes (%) atingindo HbA1c8 <7% com HbA1c8 basal ≥ 7% |
96 (63%) |
112 (70%) |
69 (43%) |
63 (38%) |
92 (58%) |
|
n |
161 |
166 |
168 |
165 |
164 |
|
Glicemia de jejum10 (mg/dL20) |
|||||
|
Período basal (média) |
165,9 |
163,7 |
170,0 |
172,6 |
169,0 |
|
Alteração desde o período basal1 |
-45,5 |
-47,8 |
-32,9 |
-17,2 |
-32,1 |
|
Comparação vs. empagliflozina (IC 95%)1 |
-12,6** |
-14,8** |
|
|
|
|
Comparação vs. metformina4 (IC 95%)1 |
-28,2** |
-15,6** |
|
|
|
|
n |
161 |
165 |
168 |
166 |
162 |
|
Peso Corporal (kg) |
|||||
|
Período basal (média) |
82,3 |
83,0 |
83,9 |
82,9 |
83,8 |
|
% Alteração desde o período basal1 |
-3,1 |
-4,1 |
-2,7 |
-0,4 |
-1,2 |
|
Comparação vs. metformina4 (IC 95%)1 |
-2,7** (-3,6, -1,8)b |
-2,8** (-3,8, -1,9)b |
|
|
|
a Dados em duas doses igualmente divididas por dia
b População de análise completa (caso observado) utilizando MMRM. O modelo MMRM incluiu tratamento, função renal24, região, visita, visita por interação de tratamento e HbA1c8 basal; glicemia de jejum10 incluiu GJ basal em adição; peso incluiu peso basal em adição.
1 média ajustada para valor basal
2 Foram realizadas análises no conjunto de análise completo (FAS) utilizando uma abordagem de casos observados (CO)
*p≤0,0062 para HbA1c8;
**A análise é uma maneira exploratória: p≤0,0002 para GJ e p<0,0001 para peso corporal
Tabela 3 Resultados de um estudo de 24 semanas (CO)2 comparando empagliflozina 10 mg em combinação com metformina4 aos componentes individuais
|
|
empagliflozina 25 mg |
empagliflozina 25 mg |
empagliflozina 25 mg (qd) |
metformina4 1000 mga |
metformina4 2000 mga |
|
n |
165 |
169 |
163 |
167 |
162 |
|
HbA1c8 (%) |
|||||
|
Período basal (média) |
8,8 |
8,7 |
8,9 |
8,7 |
8,6 |
|
Alteração desde o período basal1 |
-1,9 |
-2,1 |
-1,4 |
-1,2 |
-1,8 |
|
Comparação vs. empagliflozina (IC 95%)1 |
-0,6* (-0,8, -0,3)b |
-0,7* (-1,0, -0,5)b |
|
|
|
|
Comparação vs. metformina4 (IC 95%)1 |
-0,8* (-1,0, -0,5)b |
-0,3* (-0,6, -0,1)b |
|
|
|
|
n |
159 |
163 |
158 |
166 |
159 |
|
Pacientes (%) atingindo HbA1c8 <7% com HbA1c8 basal ≥7% |
91 (57%) |
111 (68%) |
51 (32%) |
63 (38%) |
92 (58%) |
|
n |
163 |
167 |
163 |
165 |
164 |
|
Glicemia de jejum10 (mg/dL20) |
|||||
|
Período basal (média) |
171,2 |
167,9 |
176,9 |
172,6 |
169,0 |
|
Alteração desde o período basal1 |
-44,0 |
-51,0 |
-28,0 |
-17,2 |
-32,1 |
|
Comparação vs. empagliflozina (IC 95%)1 |
-16,0** |
-23,0** |
|
|
|
|
Comparação vs. metformina4 (IC 95%)1 |
-26,7** |
-18,8** |
|
|
|
|
n |
165 |
167 |
162 |
166 |
162 |
|
Peso Corporal (kg) |
|||||
|
Período basal (média) |
82,9 |
83,7 |
83,4 |
82,9 |
83,8 |
|
% Alteração desde o período basal1 |
-3,6 |
-4,3 |
-2,8 |
-0,4 |
-1,2 |
|
Comparação vs. metformina4 (IC 95%)1 |
-3,1** |
-3,1** |
|
|
|
a Dados em duas doses igualmente divididas por dia
b População de análise completa (caso observado) utilizando MMRM. O modelo MMRM incluiu tratamento, função renal24, região, visita, visita por interação de tratamento e HbA1c8 basal; glicemia de jejum10 incluiu GJ basal em adição; peso incluiu peso basal em adição.
1 média ajustada para valor basal
2 Foram realizadas análises no conjunto de análise completo (FAS) utilizando uma abordagem de casos observados (CO)
* p≤0,0056 para HbA1c8;
** A análise é uma maneira exploratória: p≤0,0001 para GJ e p<0,0001 para peso corporal
Empagliflozina como terapia associada à combinação de metformina4 e sulfonilureia2, 3, 11
Um estudo com duração de 24 semanas, duplo-cego, controlado por placebo6 foi conduzido para avaliar a eficácia e segurança da empagliflozina em pacientes não suficientemente controlados com a combinação de metformina4 e uma sulfonilureia. O tratamento com JARDIANCE resultou em melhoras estatisticamente significativas na HbA1c8 e no peso corporal, e reduções clinicamente significativas na glicemia de jejum10 (GJ) e na pressão arterial22, em comparação com o placebo6 (Tabela 5).
Na extensão deste estudo duplo-cego18 e controlado por placebo6, as reduções de HbA1c8 (alteração a partir do basal de - 0,74% para a empagliflozina 10 mg, -0,72% para a empagliflozina 25 mg e -0,03% para o placebo6), do peso corporal (alterações a partir do basal de -2,44 kg para a empagliflozina 10 mg, -2,28 kg para a empagliflozina 25 mg e -0,63 kg para o placebo6) na pressão arterial sistólica11 (PAS) (alterações a partir do basal de -3,8 mmHg para a empagliflozina 10 mg, -3,7 mmHg para a empagliflozina 25 mg e -1,6 mmHg para o placebo6) e na pressão arterial diastólica19 (PAD) e -1,4 mmHg para o placebo6) se mantiveram por até a semana 76.
Tabela 5 – Resultados de um estudo de 24 semanas (LOCF)3 controlado por placebo6 de empagliflozina como terapia associada à metformina4 e a uma sulfonilureia (análise completa dos dados)
|
JARDIANCE como terapia associada à metformina4 e sulfonilureia |
Placebo6 |
empagliflozina 10 mg |
empagliflozina 25 mg |
|
n |
225 |
225 |
216 |
|
HbA1c8 (%) |
|||
|
Média Basal |
8,15 |
8,07 |
8,10 |
|
Alteração a partir do basal1 |
-0,17 |
-0,82 |
-0,77 |
|
Diferença em relação ao placebo61 |
|
-0,64* |
-0,59* |
|
n |
216 |
209 |
202 |
|
Pacientes (%) com HbA1c8 basal ≥7% que atingiram HbA1c8 <7%2 |
9,3 |
26,3 |
32,2 |
|
n |
224 |
225 |
215 |
|
Glicemia de jejum10 (mg/dL20) 2 |
|||
|
Média Basal |
151,7 |
151,0 |
156,5 |
|
Alteração a partir do basal1 |
5,5 |
-23,3 |
-23,3 |
|
Diferença em relação ao placebo61 |
|
-28,8 |
-28,8 |
|
n |
225 |
225 |
216 |
|
Peso corporal (kg) |
|
|
|
|
Média Basal |
76,23 |
77,08 |
77,50 |
|
Alteração a partir do basal1 |
-0,39 |
-2,16 |
-2,39 |
|
Diferença em relação ao placebo61 |
|
-1,76* |
-1,99* |
|
n |
225 |
225 |
216 |
|
Pacientes (%) que atingiram perda de peso > 5%2 |
5,8 |
27,6 |
23,6 |
|
n |
225 |
225 |
216 |
|
PAS (mmHg)2 |
|||
|
Média Basal |
128,8 |
128,7 |
129,3 |
|
Alteração a partir do basal1 |
-1,4 |
-4,1 |
-3,5 |
|
Diferença em relação ao placebo61 |
|
-2,7 |
-2,1 |
1 Média ajustada para o valor basal e estratificação.
2 Não avaliados para significância estatística; não faz parte do procedimento de testes sequenciais para os resultados secundários.
3 Última observação realizada antes do tratamento de resgate para glicemia12 (LOCF).
*valor de p < 0,0001
Empagliflozina como terapia associada à combinação de pioglitazona (com ou sem metformina4)2, 4, 11
Avaliou-se a eficácia e segurança da empagliflozina num estudo duplo cego18, controlado por placebo6 com duração de 24 semanas em pacientes não suficientemente controlados com uma combinação de metformina4 e pioglitazona ou com monoterapia de pioglitazona. A combinação da empagliflozina com a pioglitazona (dose ≥ 30 mg), com ou sem metformina4, resultou em reduções estatisticamente significativas na HbA1c8, GJ e peso corporal, e reduções clinicamente significativas na pressão arterial22 em comparação com o placebo6 (Tabela 6).
Na extensão deste estudo duplo-cego18 e controlado por placebo6, as reduções de HbA1c8 (alteração a partir do basal) foram de -0,61% para empagliflozina 10 mg, -0,70% para a empagliflozina 25 mg e -0,01% para o placebo6. No peso corporal as alterações a partir do basal foram de -1,47 kg para empagliflozina 10 mg, -1,21 kg para a empagliflozina 25 mg e +0,50 kg para o placebo6. Na pressão arterial sistólica11 (PAS), as alterações a partir do basal foram de -1,7 mmHg para empagliflozina 10 mg, -3,4 mmHg para a empagliflozina 25 mg e +0,3 mmHg para o placebo6 e na pressão arterial diastólica19 (PAD), as alterações a partir do basal foram de -1,3 mmHg para empagliflozina 10mg, -2,0 mmHg para a empagliflozina 25 mg e +0,2 mmHg para o placebo6. Estas alterações mantiveram-se até a semana 76.
Tabela 6 – Resultados de um estudo de 24 semanas (LOCF)3 controlado por placebo6 de JARDIANCE como terapia associada à pioglitazona com ou sem metformina4 (análise completa dos dados)
|
Terapia associada à pioglitazona com ou sem metformina4 |
Placebo6 |
empagliflozina 10 mg |
empagliflozina 25 mg |
|
n |
165 |
165 |
168 |
|
HbA1c8 (%) |
|||
|
Média Basal |
8,16 |
8,07 |
8,06 |
|
Alteração a partir do basal1 |
-0,11 |
-0,59 |
-0,72 |
|
Diferença em relação ao placebo61 |
|
-0,48* |
-0,61* |
|
n |
155 |
151 |
160 |
|
Pacientes (%) com HbA1c8 basal ≥ 7% que atingiram HbA1c8 <7% 2 |
7,7 |
23,8 |
30,0 |
|
n |
165 |
163 |
168 |
|
Glicemia de jejum10 (mg/dL20) |
|||
|
Média Basal |
151,93 |
152,0 |
151,86 |
|
Alteração a partir do basal1 |
6,47 |
-17,0 |
-21,99 |
|
Diferença em relação ao placebo61 (IC 97,5%) |
|
-23,5* |
-28,46* |
|
n |
165 |
165 |
168 |
|
Peso corporal (kg) |
|||
|
Média Basal |
78,1 |
77,97 |
78,93 |
|
Alteração a partir do basal1 |
0,34 |
-1,62 |
-1,47 |
|
Diferença em relação ao placebo61 |
|
-1,95* |
-1,81* |
|
n |
165 |
165 |
168 |
|
Pacientes (%) que atingiram perda de peso > 5%2 |
5,5 |
18,8 |
13,7 |
|
n |
165 |
165 |
168 |
|
PAS (mmHg)2 |
|||
|
Média Basal |
125,7 |
126,5 |
125,9 |
|
Alteração a partir do basal1 |
0,7 |
-3,1 |
-4,0 |
|
Diferença em relação ao placebo61 |
|
-3,9 |
-4,7 |
1 Média ajustada para o valor basal e estratificação.
2 Não avaliados para significância estatística; não faz parte do procedimento de testes sequenciais para os resultados secundários.
3 Última observação realizada antes do tratamento de resgate para glicemia12 (LOCF).
* valor de p < 0,0001
Empagliflozina e linagliptina em pacientes virgens de tratamento9
Após 24 semanas de tratamento com empagliflozina 25 mg/linagliptina 5 mg em pacientes virgens de tratamento, observou-se uma melhora estatisticamente significativa na HbA1C em comparação com linagliptina 5 mg, mas não houve diferença estatisticamente significativa entre a associação em dose fixa (ADF) empagliflozina 25 mg/linagliptina 5 mg e empagliflozina 25 mg (Tabela 5). Comparado à linagliptina 5 mg, ambas as doses da ADF de empagliflozina/linagliptina levaram a uma melhora estatisticamente relevante no peso corporal. Após 24 semanas de tratamento com empagliflozina/linagliptina, tanto a pressão arterial sistólica11 (PAS) quanto a diastólica (PAD) foram reduzidas, -2,9/-1,1 mmHg com empagliflozina 25 mg/linagliptina 5 mg (não significativo versus linagliptina 5 mg para PAS e PAD) e -3,6/-0,7 mmHg com empagliflozina 10 mg/linagliptina 5 mg (p <0,05 versus linagliptina 5 mg para PAS e não significativo para PAD). Tratamento de resgate foi utilizado em 2 (1,5%) pacientes tratados com empagliflozina 25 mg/linagliptina 5 mg e 1 (0,7%) paciente tratado com empagliflozina 10 mg/linagliptina 5 mg, em comparação com 11 (8,3%) pacientes tratados com linagliptina 5 mg, 1 (0,8%) paciente tratado com empagliflozina 25 mg e 4 (3,0%) pacientes tratados com empagliflozina 10 mg. Reduções clinicamente significativas na HbA1c8 basal (Tabela 7) e na pressão arterial sistólica11 foram observadas na semana 52: -2,0 mmHg com o tratamento com empagliflozina 25 mg/linagliptina 5 mg (não significativo versus linagliptina 5 mg) e -1,7 mmHg com empagliflozina 10 mg/linagliptina 5 mg (não significativo versus linagliptina 5 mg).
Tabela 7 – Resultados de 24 e 52 semanas (LOCF)1 de um estudo controlado, duplo-cego e randomizado25 de empagliflozina e linagliptina como associação em dose fixa em pacientes virgens de tratamento.
|
|
empa 25 / |
empa 10 / |
empa 25 mg |
empa 10 mg |
lina 5 mg |
|
Desfecho primário: HbA1c8[%] – 24 semanas |
|||||
|
Número de pacientes analisados |
134 |
135 |
133 |
132 |
133 |
|
Média Basal (EP) |
7,99 (0,08) |
8,04 (0,08) |
7,99 (0,08) |
8,05 (0,09) |
8,05 (0,08) |
|
Média ajustada (EP) alteração a partir do basal na semana 241,2 |
-1,08 (0,07) |
-1,24 (0,07) |
-0,95 (0,07) |
-0,83 (0,07) |
-0,67 (0,07) |
|
Comparação vs. empagliflozina1 |
vs. empa 25 mg |
vs. empa 10 mg |
|
|
|
|
Média ajustada2 (EP) |
-0,14 (0,10) |
-0,41 (0,10) |
-- |
-- |
-- |
|
IC 95% |
-0,33, 0,06 |
-0,61, -0,21 |
-- |
-- |
-- |
|
Valor de p |
0,1785 |
Não avaliado |
-- |
-- |
-- |
|
Comparação vs. linagliptina 5 mg1 |
|||||
|
Média ajustada2 (EP) |
-0,41 (0,10) |
-0,57 (0,10) |
-- |
-- |
-- |
|
IC 95% |
-0,61, -0,22 |
-0,76, -0,37 |
-- |
-- |
-- |
|
valor de p |
<0,0001 |
Não avaliado |
-- |
-- |
-- |
|
HbA1c8 [%] – 52 semanas4 |
|||||
|
Média Basal (EP) |
7,99 (0,08) |
8,04 (0.08) |
7,99 (0,08) |
8,05 (0,09) |
8,05 (0,08) |
|
Média ajustada (EP) alteração a partir do basal na semana 521 |
-1,17 (0,08) |
-1,22 (0,08) |
-1,01 (0,08) |
-0,85 (0,08) |
-0,51 (0,08) |
|
Comparação vs. empagliflozina1 |
vs. empa 25 mg |
vs. empa 10 mg |
|
|
|
|
Média ajustada (EP) |
-0,16 (0,12) |
-0,37 (0,12) |
-- |
-- |
-- |
|
IC 95% |
-0,39, 0,07 |
-0,60, -0,14 |
-- |
-- |
-- |
|
Comparação vs. linagliptina 5 mg1 |
|||||
|
Média ajustada (EP) |
-0,66 (0,12) |
-0,71 (0,12) |
-- |
-- |
-- |
|
IC 95% |
-0,90, -0,43 |
-0,94, -0,48 |
-- |
-- |
-- |
|
Desfecho secundário: GJ [mg/dL20] - 24 semanas |
|||||
|
Número de pacientes analisados |
134 |
135 |
133 |
132 |
133 |
|
Média Basal (EP) |
156,10 (3,09) |
157,18 (3,05) |
152,83 (3,38) |
160,27 (3,59) |
156,03 (3,22) |
|
Média ajustada (EP) alteração a partir do basal na semana 241,2 |
-29,55 (2,67) |
-28,21 (2,66) |
-24,24 (2,68) |
-22,39 (2,69) |
-5,92 (2,68) |
|
Comparação vs. empagliflozina1 |
vs. empa 25 mg |
vs. empa 10 mg |
|
|
|
|
Média ajustada2 (EP) |
-5,31 (3,78) |
-5,82 (3,78) |
-- |
-- |
-- |
|
IC 95.0% |
-12,74, 2,11 |
-13,25, 1,61 |
-- |
-- |
-- |
|
Valor de p |
Não avaliado |
Não avaliado |
-- |
-- |
-- |
|
Comparação vs. linagliptina 5 mg1 |
|||||
|
Média ajustada2 (EP) |
-23,63 (3,78) |
-22,29 (3,77) |
-- |
-- |
-- |
|
IC 95% |
-31,06, -16,21 |
-29,71, -14,88 |
-- |
-- |
-- |
|
valor de p |
Não avaliado |
Não avaliado |
-- |
-- |
-- |
|
Desfecho secundário: peso corporal [Kg] – 24 semanas |
|||||
|
Número de pacientes analisados |
134 |
135 |
133 |
132 |
133 |
|
Média Basal (EP) |
87,92 (1,57) |
87,30 (1,59) |
86,73 (1,71) |
87,82 (2,08) |
89,51 (1,74) |
|
Média ajustada (EP) alteração a partir do basal na semana 241,3 |
-2,00 (0,36) |
-2,74 (0,36) |
-2,13 (0,36) |
-2,27 (0,37) |
-0,78 (0,36) |
|
Comparação vs. linagliptina 5 mg1 |
|||||
|
Média ajustada2 (EP) |
-1,22 (0,51) |
-1,96 (0,51) |
-- |
-- |
-- |
|
IC 95% |
-2,23, -0,21 |
-2,97, -0,95 |
-- |
-- |
-- |
|
Valor de p |
Não avaliado |
Não avaliado |
-- |
-- |
-- |
|
Desfecho secundário: pacientes com HbA1c8 <7,0% – 24 semanas |
|||||
|
Número de pacientes N (%) |
121 (100,0) |
122 (100,0) |
118 (100,0) |
121 (100,0) |
127 (100,0) |
|
Com HbA1c8 <7% na semana 24 |
67 (55,4) |
76 (62,3) |
49 (41,5) |
47 (38,8) |
41 (32,3) |
|
Comparação5 vs. empagliflozina |
vs. empa 25 mg |
vs. empa 10 mg |
|
|
|
|
Razão de probabilidade |
1,893 |
2,961 |
-- |
-- |
-- |
|
IC 95% |
1,095, 3,274 |
1,697, 5,169 |
|
|
|
|
Valor de p |
Não avaliado |
Não avaliado |
-- |
-- |
-- |
|
Comparação5 vs. linagliptina 5 mg |
|||||
|
Razão de probabilidade |
3,065 |
4,303 |
-- |
-- |
-- |
|
IC 95% |
1,768, 5,314 |
2,462, 7,522 |
|
|
|
|
Valor de p |
Não avaliado |
Não avaliado |
-- |
-- |
-- |
1 Última observação realizada antes do tratamento de resgate para glicemia12 (LOCF).
2 Média ajustada para o valor basal e estratificação.
3 Modelo ANCOVA inclui peso corporal basal, HbA1c8 basal, taxa de filtração glomerular estimada basal pela fórmula MDRD, região geográfica e tratamento; com base no FAS (LOCF). As comparações versus empagliflozina foram exploratórias e não fizeram parte da hierarquia de testes (empa 25 mg/ lina 5 mg vs. empa 25 mg: média ajustada 0,19 kg (IC 95% -0,65, 1,03); empa 10 mg / lina 5 mg vs. empa 10 mg: 0,07 (0,91, 0,77) kg).
4 Não avaliados para significância estatística; não fez parte do procedimento de testes sequenciais para os desfechos secundários. Especificação 'não avaliado' significa que o teste hierárquico anterior na sequência de confirmação falhou de forma que nenhum teste subsequente foi realizado.
5 Regressão logística inclui HbA1c8 basal, taxa de filtração glomerular estimada basal, região geográfica, e tratamento; com base no FAS (NCF), pacientes com HbA1c8 basal de 7% ou mais.
EP: erro padrão
Em um subgrupo pré-especificado de pacientes com HbA1c8 basal igual ou superior a 8,5%, a diminuição da HbA1c8 a partir do valor basal com empagliflozina 25 mg/linagliptina 5 mg foi de -1,9% em 24 semanas (p <0,0001 versus linagliptina 5 mg, não significativo versus empagliflozina 25 mg) e de -2,0% em 52 semanas (p <0,0001 versus linagliptina 5 mg, p <0,05 versus empagliflozina 25 mg). A redução da HbA1c8 com empagliflozina 10 mg/linagliptina 5 mg foi de -1,9% em 24 semanas (p <0,0001 versus linagliptina 5 mg, p <0,05 versus empagliflozina 10 mg) e de -2,0% em 52 semanas (p <0,0001 versus linagliptina 5 mg, p <0,05 versus empagliflozina 10 mg).
Empagliflozina e linagliptina como terapia associada à metformina49
Nos pacientes não controlados com o uso de metformina4, o tratamento com ambas as doses de empagliflozina/ linagliptina (ADF) por 24 semanas proporcionou melhoras estatisticamente significativas na HbA1c8 e na glicemia12 em jejum (GJ), em comparação com a linagliptina 5 mg e também em comparação com empagliflozina 10 ou 25 mg. Comparadas à linagliptina 5 mg ambas as doses da empagliflozina/linagliptina (ADF) proporcionaram melhoras estatisticamente significativas no peso corporal.
Uma maior proporção de pacientes com HbA1c8 basal ≥7,0% e que foi tratada com empagliflozina/linagliptina (ADF) atingiu a meta de HbA1c8 <7%, em comparação com os componentes individuais (Tabela 8).
Após 24 semanas de tratamento com empagliflozina/linagliptina, as pressões arteriais sistólica (PAS) e diastólica (PAD) foram reduzidas em -5,6/-3,6 mmHg (p <0,001 versus linagliptina 5 mg para PAS e PAD) com empagliflozina 25 mg/linagliptina 5 mg e em -4,1/-2,6 mmHg (p <0,05 versus linagliptina 5 mg para PAS, não significativo para PAD) com empagliflozina 10 mg/linagliptina 5 mg. Reduções clinicamente significativas na HbA1c8 (Tabela 6) e pressão arterial sistólica11 e diastólica foram observadas na semana 52, sendo as reduções de -3,8/-1,6 mmHg (p <0,05 versus linagliptina 5 mg para PAS e PAD) com empagliflozina 25 mg/linagliptina 5 mg e de -3,1/-1,6 mmHg (p <0,05 versus linagliptina 5 mg para a PAS e não significativo para PAD) com empagliflozina 10 mg/linagliptina 5 mg.
Após 24 semanas, a terapia de resgate foi utilizada em 1 (0,7%) paciente tratado com empagliflozina 25 mg/linagliptina 5 mg e em 3 (2,2%) pacientes tratados com empagliflozina 10 mg/linagliptina 5 mg, em comparação com 4 (3,1%) pacientes tratados com linagliptina 5 mg e 6 (4,3%) pacientes tratados com empagliflozina 25 mg e 1 (0,7%) paciente tratado com empagliflozina 10 mg.
Tabela 8 – Resultados de 24 e 52 semanas (LOCF)1 de um estudo controlado, duplo-cego e randomizado25 de empagliflozina e linagliptina como associação em dose fixa como terapia combinada23 à metformina4 em pacientes não controlados com metformina4.
|
|
empa 25 / lina 5 |
empa 10 /lina 5 |
empa 25 mg |
empa 10 mg |
lina 5 mg |
|
Desfecho primário: HbA1c8 [%] – 24 semanas |
|||||
|
Número de pacientes analisados |
134 |
135 |
140 |
137 |
128 |
|
Média Basal (EP) |
7,90 (0,07) |
7,95 (0,07) |
8,02 (0,07) |
8,00 (0,08) |
8,02 (0,08) |
|
Média ajustada (EP) alteração a partir do basal na semana 241,2 |
-1,19 (0,06) |
-1,08 (0,06) |
-0,62 (0,06) |
-0,66 (0,06) |
-0,70 (0,06) |
|
Comparação vs. empagliflozina1 |
vs. empa 25 mg |
vs. empa 10 mg |
|
|
|
|
Média ajustada2 (EP) |
-0,58 (0,09) |
-0,42 (0,09) |
-- |
-- |
-- |
|
IC 95% |
-0,75, -0,41 |
-0,59, -0,25 |
-- |
-- |
-- |
|
Valor de p |
<0,0001 |
<0,0001 |
-- |
-- |
-- |
|
Comparação vs. linagliptina 5 mg1 |
|||||
|
Média ajustada2 (EP) |
-0,50 (0,09) |
-0,39 (0,09) |
-- |
-- |
-- |
|
IC 95% |
-0,67, -0,32 |
-0,56, -0,21 |
-- |
-- |
-- |
|
Valor de p |
<0,0001 |
<0,0001 |
-- |
-- |
-- |
|
HbA1c8 [%] - 52 semanas4 |
|||||
|
Média Basal (EP) |
7,90 (0,07) |
7,95 (0,07) |
8,02 (0,07) |
8,00 (0,08) |
8,02 (0,08) |
|
Média ajustada (EP) alteração a partir do basal na semana 521,2 |
-1,21 (0,07) |
-1,05 (0,07) |
-0,64 (0,07) |
-0,69 (0,07) |
-0,48 (0,07) |
|
Comparação vs. empagliflozina1 |
vs. empa 25 mg |
vs. empa 10 mg |
|
|
|
|
Média ajustada2 (EP) |
-0,57 (0,10) |
-0,36 (0,10) |
-- |
-- |
-- |
|
IC 95% |
-0,77, -0,37 |
-0,56, -0,17 |
-- |
-- |
-- |
|
Comparação vs. linagliptina 5 mg1 |
|||||
|
Média ajustada2 (EP) |
-0,73 (0,10) |
-0,57 (0,10) |
-- |
-- |
-- |
|
IC 95% |
-0,93, -0,53 |
-0,77, -0,37 |
-- |
-- |
-- |
|
Desfecho secundário: GJ [mg/dL20] - 24 semanas |
|||||
|
Número de pacientes analisados |
133 |
134 |
139 |
136 |
127 |
|
Média Basal (EP) |
154,62 (2,89) |
156,68 (2,98) |
159,89 (3,21) |
161,64 (2,98) |
156,35 (2,72) |
|
Média ajustada (EP) alteração a partir do basal na semana 241,2 |
-35,25 (2,53) |
-32,18 (2,52) |
-18,83 (2,47) |
-20,84 (2,50) |
-13,05 (2,59) |
|
Comparação vs. empagliflozina1 |
vs. empa 25 mg |
vs. empa 10 mg |
|
|
|
|
Média ajustada2 (EP) |
-16,43 (3,54) |
-11,34 (3,55) |
-- |
-- |
-- |
|
IC 95% |
-23,37, -9,48 |
-18,31, -4,37 |
-- |
-- |
-- |
|
Valor de p |
<0,0001 |
0,0015 |
-- |
-- |
-- |
|
Comparação vs. linagliptina 5 mg1 |
|||||
|
Média ajustada2 (EP) |
-22,20 (3,62) |
-19,12 (3,61) |
-- |
-- |
-- |
|
IC 95% |
-29,30, -15,10 |
-26,21, -12,03 |
-- |
-- |
-- |
|
Valor de p |
<0,0001 |
<0,0001 |
-- |
-- |
-- |
|
Desfecho secundário: peso corporal [kg] – 24 semanas |
|||||
|
Número de pacientes analisados |
134 |
135 |
140 |
137 |
128 |
|
Média Basal (EP) |
85,47 (1,76) |
86,57 (1,64) |
87,68 (1,49) |
86,14 (1,55) |
85,01 (1,62) |
|
Média ajustada (EP) alteração a partir do basal na semana 241,2,3 |
-2,99 (0,31) |
-2,60 (0,30) |
-3,18 (0,30) |
2,53 (0,30) |
--0,69 (0,31) |
|
Comparação vs. linagliptina 5 mg1 |
|||||
|
Média ajustada2 (EP) |
-2,30 (0,44) |
-1,91 (0,44) |
-- |
-- |
-- |
|
IC 95% |
-3,15, -1,44 |
-2,77, -1,05 |
-- |
-- |
-- |
|
Valor de p |
<0.0001 |
<0.0001 |
-- |
-- |
-- |
|
Desfecho secundário: pacientes com HbA1c8 <7% - 24 semanas |
|||||
|
Número de pacientes, N (%) |
123 (100) |
128 (100) |
132 (100) |
125 (100) |
119 (100) |
|
HbA1c <7% na semana 24 |
76 (61,8) |
74 (57,8) |
43 (32,6) |
35 (28,0) |
43 (36,1) |
|
Comparação5 vs. empagliflozina |
vs. empa 25 mg |
vs. empa 10 mg |
|
|
|
|
Razão de probabilidade |
4,191 |
4,500 |
-- |
-- |
-- |
|
IC 95% |
2,319, 7,573 |
2,474, 8,184 |
-- |
-- |
-- |
|
Valor de p |
<0,0001 |
<0,0001 |
-- |
-- |
-- |
|
Comparação5 vs. lina 5 mg |
|||||
|
Razão de probabilidade |
3,495 |
2,795 |
-- |
-- |
-- |
|
IC 95% |
1,920, 6,363 |
1,562, 5,001 |
-- |
-- |
-- |
|
Valor de p |
<0,0001 |
0,0005 |
-- |
-- |
-- |
1 Última observação realizada antes do tratamento de resgate para glicemia12 (LOCF)
2 Média ajustada para o valor basal e estratificação
3 Modelo ANCOVA inclui peso corporal basal, HbA1c8 basal, taxa de filtração glomerular estimada basal avaliada pela fórmula MDRD, região geográfica e tratamento; com base no FAS (LOCF). As comparações versus empagliflozina foram exploratórias e não fizeram parte da hierarquia de testes (empa 25/lina 5 vs. empa 25: média ajustada 0,19 kg (IC 95% -0,65, 1,03); empa 10/lina 5 vs. empa 10: - 0,07 kg (-0,91, 0,77)
4 Não avaliados para significância estatística; não fez parte do procedimento de testes sequenciais para os resultados secundários
5 Regressão logística inclui HbA1c8 basal, taxa de filtração glomerular estimada basal (MDRD), região geográfica e tratamento; com base no FAS (NCF), pacientes com HbA1c8 basal de 7% ou mais
Em um subgrupo pré-especificado de pacientes com HbA1c8 basal igual ou superior a 8,5%, a diminuição da HbA1c8 a partir do valor basal com empagliflozina 25 mg/linagliptina 5 mg foi de -1,8% em 24 semanas (p <0,0001 versus linagliptina 5 mg, p <0,001 versus empagliflozina 25 mg) e -1,8% em 52 semanas (p <0,0001 versus linagliptina 5 mg, p <0,05 versus empagliflozina 25 mg). Com empagliflozina 10 mg/linagliptina 5 mg a redução de HbA1c8 a partir do basal foi de -1,6% em 24 semanas (p <0,01 versus linagliptina 5 mg, não significativo versus empagliflozina 10 mg) e de -1.5% em 52 semanas (p <0,01 versus linagliptina 5 mg, não significativo versus empagliflozina 10 mg).
Empagliflozina vs. placebo6 em pacientes não controlados em tratamento com metformina4 e linagliptina13
Em pacientes não adequadamente controlados com metformina4 e linagliptina, o tratamento de 24 semanas com ambas as doses (10 mg e 25 mg) de empagliflozina mostrou melhora estatisticamente significativa na HbA1c8, GJ e peso corporal quando comparado com placebo6 (com terapia basal de linagliptina 5mg). Uma diferença estatisticamente significativa no número de pacientes com HbA1c8 basal ≥ 7,0% e tratados com empagliflozina atingiram o alvo de HbA1c8 <7% comparado com o placebo6 (com terapia basal com linagliptina 5 mg (Tabela 9)). Após o tratamento de 24 semanas com empagliflozina, tanto a pressão arterial sistólica11 quanto a diastólica foram reduzidas, -2,6/-1,1 mmHg (n.s. versus placebo6 para PAS e PAD) para empagliflozina 25 mg/linagliptina 5 mg e -1,3/ -0,1 mmHg (n.s. versus placebo6 para PAS e PAD) para empagliflozina 10 mg/linagliptina 5 mg.
Após 24 semanas, a terapia de resgate foi utilizada em 4 (3,6%) pacientes tratados com empagliflozina 25 mg/linagliptina 5 mg e em 2 (1,8%) pacientes tratados com empagliflozina 10 mg/linagliptina 5 mg, em comparação com 13 (12,0%) pacientes tratados com placebo6/linagliptina 5 mg.
Tabela 9 Parâmetros de eficácia no estudo clínico comparando empagliflozina com placebo6 como terapia adjuvante em pacientes não adequadamente controlados em tratamento com metformina4 e linagliptina 5 mg
|
|
metformina4 + linagliptina 5 mg |
||
|
|
empagliflozina 10 mg1 |
empagliflozina 25 mg1 |
Placebo62 |
|
HbA1c8 (%) – 24 semanas3 |
|||
|
N |
109 |
110 |
106 |
|
Valor basal (média) |
7,97 |
7,97 |
7,96 |
|
Alteração do valor basal (média ajustada) |
-0,65 |
-0,56 |
0,14 |
|
Comparação vs. placebo6 (média ajustada) (IC 95%)2 |
-0,79 (-1,02, -0,55) |
-0,70 (-0,93, -0,46) |
|
|
GJ (mg/dL20) – 24 semanas3 |
|||
|
N |
109 |
109 |
106 |
|
Valor basal (média) |
167,9 |
170,1 |
162,9 |
|
Alteração do valor basal (média ajustada) |
-26,3 |
-31,6 |
6,1 |
|
Comparação vs. placebo6 (média ajustada) |
-32,4 (-41,7, -23,0) |
-37,7 (-47,0, -28,3) |
|
|
(IC 95%) |
p<0,0001 |
p<0,0001 |
|
|
Peso Corporal – 24 semanas3 |
|||
|
N |
109 |
110 |
106 |
|
Valor basal (média) em kg |
88,4 |
84,4 |
82,3 |
|
Alteração do valor basal (média ajustada) |
-3,1 |
-2,5 |
-0,3 |
|
Comparação vs. placebo6 (média ajustada) (IC 95%)1 |
-2,8 (-3,5, -2,1) p<0,0001 |
-2,2 (-2,9, -1,5) p<0,0001 |
|
|
Pacientes (%) alcançando HbA1c8 <7% com HbA1c8 basal ≥ 7% – 24 semanas4 |
|||
|
N |
100 |
107 |
100 |
|
Pacientes (%) alcançando A1C26 <7% |
37,0 |
32,7 |
17,0 |
|
Comparação vs. placebo6 (razão de probabilidade) (IC 95%)5 |
4,0 |
2,9 |
|
1 Os pacientes randomizados para o grupo empagliflozina 10 mg estavam recebendo empagliflozina 10 mg/linagliptina 5 mg ou empagliflozina 25 mg/linagliptina 5 mg com metformina4 de suporte
2 Os pacientes randomizados para o grupo do placebo6 estavam recebendo placebo6 mais linagliptina 5 mg com metformina4 de suporte
3 Modelo MMRM em FAS (CO) inclui a HbA1c8 basal, a TFGe basal (MDRD), a região geográfica, visitas, tratamento, e visitas devido a interações com o tratamento. Para GJ, a GJ basal também está incluída. Para o peso, o peso basal também está incluído.
4 Não avaliado para a significância estatística; não faz parte do procedimento de teste sequencial para os desfechos secundários
5 A regressão logística em FAS (NCF) inclui HbA1c8 basal, TFGe basal (MDRD), região geográfica, e tratamento; com base nos pacientes com HbA1c8 de 7% e acima no período basal.
Em um subgrupo pré-especificado de pacientes com HbA1c8 maior ou igual a 8,5%, a diminuição do valor basal na HbA1c8 com empagliflozina 25 mg/linagliptina 5 mg foi de -1,3% em 24 semanas (p <0,0001 versus placebo6 + linagliptina 5 mg ) e com empagliflozina 10 mg/linagliptina 5 mg de -1,3% em 24 semanas (p<0,0001 versus placebo6 + linagliptina 5 mg ).
Dados de 2 anos de tratamento com empagliflozina associada à metformina4, em comparação com a glimepirida275
Em um estudo comparando a eficácia e segurança de empagliflozina 25 mg versus glimepirida27 (4 mg) em pacientes com controle glicêmico inadequado apenas com metformina4, o tratamento diário com empagliflozina 25 mg resultou em redução superior na HbA1c8, e uma redução clinicamente significativa na glicemia de jejum10 (GJ), em comparação com a glimepirida27 (Tabela 10). Empagliflozina 25 mg diariamente resultou em uma redução estatisticamente significativa no peso corporal, na pressão arterial sistólica11 e diastólica (alteração na PAD a partir do basal de -1,8 mmHg para empagliflozina e +0,9 mmHg para a glimepirida27, p <0,0001).
O tratamento com empagliflozina 25 mg diariamente resultou em menores proporções de pacientes com episódios de hipoglicemia28, com significância estatística, em comparação com a glimepirida27 (2,5% para empagliflozina 25 mg, 24,2% para a glimepirida27, p <0,0001).
Tabela 10 – Resultados de 104 semanas (LOCF)4 em um estudo controlado por medicação ativa comparando empagliflozina à glimepirida27 como terapia associada à metformina4 (análise completa dos dados)
|
empagliflozina como terapia associada à metformina4 em comparação com glimepirida27 |
empagliflozina 25 mg |
glimepirida27 (até 4 mg) |
|
n |
765 |
780 |
|
HbA1c8 (%) |
||
|
Média Basal |
7,92 |
7,92 |
|
Alteração a partir do basal1 |
-0,66 |
-0,55 |
|
Diferença em relação à glimepirida271 |
-0,11* |
|
|
n |
690 |
715 |
|
Pacientes (%) com HbA1c8 basal ≥ 7% que atingiram HbA1c8 < 7% 2 |
33,6 |
30,9 |
|
n |
||
|
Glicemia de jejum10 (mg/dL20)2 |
||
|
Média Basal |
150,0 |
149,82 |
|
Alteração a partir do basal1 |
-15,36 |
-2,98 |
|
Diferença em relação à glimepirida271 (IC 95%) |
-12,37 (-15,47, -9,27) |
|
|
n |
765 |
780 |
|
Peso corporal (kg) |
||
|
Média Basal |
82,52 |
83,03 |
|
Alteração a partir do basal1 |
-3,12 |
1,34 |
|
Diferença em relação à glimepirida271 (IC 97,5%) |
-4,46** (-4,87, -4,05) |
|
|
n |
765 |
780 |
|
Pacientes (%) que atingiram perda de peso >5%2 |
27,5 |
3,8 |
|
n |
765 |
780 |
|
PAS (mmHg)3 |
||
|
Média Basal |
133,4 |
133,5 |
|
Alteração a partir do basal1 |
-3,1 |
2,5 |
|
Diferença em relação à glimepirida271 (IC 97,5%) |
-5,6** (-7,0, -4,2) |
|
1 Média ajustada para o valor basal e estratificação.
2 Não avaliados para significância estatística; não fez parte do procedimento de testes sequenciais para os resultados secundários.
3 Última observação realizada antes do tratamento de resgate para glicemia12 ou hipertensão21 (LOCF).
4 Última observação realizada antes do tratamento de resgate para glicemia12 (LOCF).
* valor de p <0,0001 para não inferioridade, e valor de p = 0,0153 para superioridade
** valor de p <0.0001
Empagliflozina como terapia associada à insulina5 em múltiplas doses diárias e metformina414
A eficácia e segurança de empagliflozina como terapia associada a múltiplas doses diárias de insulina5, com ou sem terapia concomitante com metformina4 (71,0% de todos os pacientes estavam na terapia de base com metformina4) foram avaliadas em um estudo duplo-cego18, controlado por placebo6 com duração de 52 semanas. Durante as 18 semanas iniciais e as últimas 12 semanas, a dose de insulina5 devia ser mantida estável, mas a dose foi ajustada para atingir os níveis de glicemia pré-prandial29 <100 mg/dL20, e os níveis de glicemia pós-prandial30 <140 mg/dL20 entre as semanas 19 e 40. Na semana 18, o tratamento com empagliflozina resultou em melhora estatisticamente significativa na HbA1c8 em comparação com placebo6 (Tabela 11). Uma maior proporção de pacientes com HbA1c8 basal ≥ 7.0% (19,5% empagliflozina 10 mg, 31,0% empagliflozina 25 mg) atingiu a meta de HbA1c8 <7% em comparação com placebo6 (15,1%).
Na semana 52, o tratamento com empagliflozina resultou em uma redução estatisticamente significativa na HbA1c8 e na dose de insulina5 em comparação com placebo6 e uma redução na GJ (alteração a partir do basal de -0,3 mg/dL20 com placebo6, -19,7 mg/dL20 com empagliflozina 10 mg e -23,7 mg/dL20 com empagliflozina 25 mg), peso corporal e pressão arterial22 (PAS: alteração a partir do basal de -2,6 mmHg com placebo6, -3,9 mmHg com empagliflozina 10 mg e -4,0 mmHg com empagliflozina 25 mg, PAD: alteração a partir do basal de -1,0 mmHg com placebo6, -1,4 mmHg com empagliflozina 10 mg e -2,6 mmHg com empagliflozina 25 mg).
Tabela 11 – Resultados em 18 e 52 semanas (LOCF)5 de um estudo controlado por placebo6 de empagliflozina como terapia associada a múltiplas doses diárias de insulina5 com metformina2
|
empagliflozina como terapia associada à insulina5 + metformina4 |
placebo6 |
empagliflozina 10 mg |
empagliflozina 25 mg |
|
|
n |
188 |
186 |
189 |
|
|
HbA1c8 (%) na semana 18 |
||||
|
Média basal |
8,33 |
8,39 |
8,29 |
|
|
Alteração a partir do basal1 |
-0,50 |
-0,94 |
-1,02 |
|
|
Diferença em relação ao placebo61 |
|
-0,44* |
-0,52* |
|
|
n |
115 |
119 |
118 |
|
|
HbA1c8 (%) na semana 523 |
||||
|
Média basal |
8,25 |
8,40 |
8,37 |
|
|
Alteração a partir do basal1 |
-0,81 |
-1,18 |
-1,27 |
|
|
Diferença em relação ao placebo61 |
|
-0,38** |
-0,46* |
|
|
n |
113 |
118 |
118 |
|
|
Pacientes (%) com HbA1c8 basal ≥ 7% que atingiram HbA1c8 < 7% na semana 524 |
26,5 |
39,8 |
45,8 |
|
|
n |
188 |
186 |
189 |
|
|
GJ (mg/dL20) na semana 526 |
||||
|
Média basal |
151,6 |
159,1 |
150,3 |
|
|
Alteração a partir do basal1 |
-0,3 |
-19,7 |
-23,7 |
|
|
Diferença em relação ao placebo61 |
|
-19,3(-27,9, -10,8) |
-23,4(-31,8, -14,9) |
|
|
n |
115 |
118 |
117 |
|
|
Dose de insulina5 (UI/dia) na semana 523 |
||||
|
Média basal |
89,94 |
88,57 |
90,38 |
|
|
Alteração a partir do basal1 |
10,16 |
1,33 |
-1,06 |
|
|
Diferença em relação ao placebo61 |
|
-8,83**(-15,69, -1,97) |
-11,22**(-18,09, -4,36) |
|
|
n |
115 |
119 |
118 |
|
|
Peso corporal (kg) na semana 523 |
||||
|
Média basal |
96,34 |
96,47 |
95,37 |
|
|
Alteração a partir do basal1 |
0,44 |
-1,95 |
-2,04 |
|
|
Diferença em relação ao placebo6 (IC 97,5%) |
|
-2,39* (-3,54, -1,24) |
-2,48* (-3,63, -1,33) |
|
|
n |
188 |
186 |
189 |
|
|
PAS (mmHg)6 |
||||
|
Média basal |
132,6 |
134,2 |
132,9 |
|
|
Alteração a partir do basal1 |
-2,6 |
-3,9 |
-4,0 |
|
|
Diferença em relação ao placebo61 |
|
-1,4(-3,6, 0,9) |
-1,4(-3,7, 0,8) |
|
1 Média ajustada para o valor basal e estratificação.
2 Semana 18: FAS; Semana 52: PPS-completados-52
3 Semana 19-40: regime de tratamento para o alvo com ajuste da dose de insulina5 para atingir níveis-alvo pré-definidos de glicemia12 (pré-prandial <100 mg/dL20, pós-prandial <140 mg/dL20.
4 Não avaliados para significância estatística; não fez parte do procedimento de testes sequenciais para os resultados secundários.
5 Última observação realizada antes do tratamento de resgate para glicemia12 (LOCF).
6 Semana 52: FAS
*valor de p <0,0001
**valor de p <0,0015
Empagliflozina como terapia associada à insulina5 basal6
Avaliaram-se a eficácia e segurança da empagliflozina (10 mg ou 25 mg) como terapia adicional à insulina5 basal, com ou sem terapia concomitante com metformina4 e/ou sulfonilureia em um estudo duplo cego18, controlado por placebo6, com duração de 78 semanas. Durante as primeiras 18 semanas a dose de insulina5 foi mantida estável, mas foi ajustada para atingir uma glicemia de jejum10 < 110 mg/dL20 nas 60 semanas seguintes.
Na semana 18, a empagliflozina (10 mg ou 25 mg) proporcionou uma melhora estatisticamente significativa na HbA1c8 em relação ao placebo6. Uma maior proporção de pacientes com HbA1c8 basal ≥ 7,0% alcançou HbA1c8 alvo < 7% em comparação com o placebo6. Após 78 semanas, a empagliflozina resultou em uma redução estatisticamente significativa na HbA1c8 e na necessidade de insulina5 adicional em comparação com o placebo6 (Tabela 12).
Na semana 78, a empagliflozina resultou em uma redução da glicemia de jejum10 de -10,51 mg/dL20 para empagliflozina 10 mg, -17,43 mg/dL20 para empagliflozina 25 mg e -5,48 mg/dL20 para o placebo6. No peso corporal as alterações foram de -2,47 kg para empagliflozina 10 mg, -1,96 kg para empagliflozina 25 mg e +1,16 kg para o placebo6, p <0,0001. Na pressão arterial sistólica11, as alterações foram de -4,1 mmHg para empagliflozina 10 mg, -2,4 mmHg para empagliflozina 25 mg e +0,1 mmHg para o placebo6. Na pressão arterial diastólica19, as alterações foram de -2,9 mmHg para empagliflozina 10 mg, -1,5 mmHg para empagliflozina e -0,3 mmHg para o placebo6.
Tabela 12 – Resultados nas semanas 18 e 78 (LOCF) de um estudo controlado por placebo6 de JARDIANCE como terapia associada à insulina5 basal com ou sem metformina4 ou sulfonilureia (análise completa dos dados)
|
Terapia associada à insulina5 basal com ou sem metformina4 ou sulfonilureia |
Placebo6 |
empagliflozina 10 mg |
empagliflozina 25 mg |
|
n |
125 |
132 |
117 |
|
HbA1c8 (%) na semana 18 |
|||
|
Média Basal |
8,10 |
8,26 |
8,34 |
|
Alteração a partir do basal1 |
-0,01 |
-0,57 |
-0,71 |
|
Diferença em relação ao placebo61 |
|
-0,56* |
-0,70* |
|
n |
112 |
127 |
110 |
|
HbA1c8 (%) na semana 78 |
|||
|
Média Basal |
8,09 |
8,27 |
8,29 |
|
Alteração a partir do basal1 |
-0,02 |
-0,48 |
-0,64 |
|
Diferença em relação ao placebo61 |
|
-0,46* |
-0,62* |
|
n |
112 |
127 |
110 |
|
Dose de insulina5 basal (UI/por dia) na semana 78 |
|||
|
Média Basal |
47,84 |
45,13 |
48,43 |
|
Alteração a partir do basal1 |
5,45 |
-1,21 |
-0,47 |
|
Diferença em relação ao placebo61 |
|
-6,66** |
-5,92** |
1 média ajustada para o valor basal e estratificação.
*valor de p < 0,0001
**valor de p < 0,025
Empagliflozina como terapia associada ao inibidor de dipeptidil peptidase 4 (DPP-4)
Avaliou-se a eficácia e segurança da empagliflozina como terapia associada aos inibidores de DPP-4 mais a metformina4, com ou sem medicamento antidiabético oral31 adicional em 160 pacientes com alto risco cardiovascular. O tratamento com a empagliflozina durante 28 semanas reduziu a HbA1c8 em comparação com o placebo6 (alteração a partir do basal de -0,54% para a empagliflozina 10mg, -0,52% para empagliflozina 25 mg e -0,02% para o placebo6).
Pacientes com insuficiência renal32, dados controlados por placebo6 de 52 semanas7
Avaliou-se a eficácia e a segurança da empagliflozina como terapia associada aos antidiabéticos de base em uma população de pacientes com insuficiência renal32 leve e moderada em um estudo duplo-cego18, controlado por placebo6 durante 52 semanas.
O tratamento com JARDIANCE levou a uma redução estatisticamente significativa da HbA1c e melhora clinicamente significativa na glicemia de jejum10, peso corporal e pressão arterial22 em comparação com o placebo6 na semana 24 (Tabela 13). A melhora na HbA1c, glicemia de jejum10 (GJ), peso corporal, e pressão arterial22 manteve-se até 52 semanas.
Tabela 13 – Resultados em 24 semanas (LOCF) em um estudo de JARDIANCE controlado por placebo6 em pacientes com diabetes mellitus3 tipo 2 e com insuficiência renal32 (análise completa dos dados)
|
|
Placebo6 |
empagliflozina 10 mg |
empagliflozina 25 mg |
Placebo6 |
empagliflozina 25 mg |
|
|
taxa de filtração glomerular ≥ 60 a < 90 mL/min/1,73m² |
taxa de filtração glomerular ≥ 30 a < 60 mL/min/1,73m² |
|||
|
n |
95 |
98 |
97 |
187 |
187 |
|
HbA1c8 (%) |
|||||
|
Média Basal |
8,09 |
8,02 |
7,96 |
8,04 |
8,03 |
|
Alteração a partir do basal1 |
0,06 |
-0,46 |
-0,63 |
0,05 |
-0,37 |
|
Diferença em relação ao placebo61 (IC 95%) |
|
-0,52* |
-0,68* |
|
-0,42* |
|
n |
89 |
94 |
91 |
178 |
175 |
|
Pacientes (%) com HbA1c8 basal ≥ 7%2 que atingiram HbA1c8 < 7% |
6,7 |
17,0 |
24,2 |
7,9 |
12,0 |
|
n |
95 |
98 |
97 |
187 |
187 |
|
Glicemia de jejum10 (mg/dL20)2 |
|||||
|
Média Basal |
144,8 |
146,0 |
148,4 |
153,4 |
134,0 |
|
Alteração na partir do basal1 |
5,7 |
-13,9 |
-18,1 |
10,2 |
-9,3 |
|
Diferença em relação ao placebo61 (IC 95%) |
|
-19,6 |
-23,8 |
|
-19,4* |
|
n |
95 |
98 |
97 |
187 |
187 |
|
Peso corporal (kg)2 |
|||||
|
Média Basal |
86,00 |
92,05 |
88,06 |
82,49 |
83,22 |
|
Alteração a partir do basal1 |
-0,33 |
-1,76 |
-2,33 |
-0,08 |
-0,98 |
|
Diferença em relação ao placebo61 (IC 95%) |
|
-1,43 |
-2,00 |
|
-0,91 |
|
n |
95 |
98 |
97 |
187 |
187 |
|
PAS (mmHg)2 |
|||||
|
Média Basal |
134,69 |
137,37 |
133,68 |
136,38 |
136,64 |
|
Alteração a partir do basal1 |
0,65 |
-2,92 |
-4,47 |
0,40 |
-3,88 |
|
Diferença em relação ao placebo61 (IC 95%) |
|
-3,57 |
-5,12 |
|
-4,28 |
1 média ajustada para o valor basal e estratificação
2 não avaliados para significância estatística; não fez parte do procedimento de testes sequenciais para os resultados secundários.
* p< 0,0001
Glicemia pós-prandial30 (2 horas)
O tratamento com empagliflozina (10 mg ou 25 mg) como tratamento associado à metformina4, ou à metformina4 mais sulfonilureias7 resultou em melhora clinicamente significativa da glicemia pós-prandial30 (2h) (teste de tolerância à refeição) em 24 semanas (estudo em associação à metformina4, placebo6 (N=57): +5,9 mg/dL20, empagliflozina 10 mg (N=52): -46,0 mg/dL20, empagliflozina 25 mg (N=58): -44,6 mg/dL20; estudo em associação à metformina4 mais sulfonilureia, placebo6 (N=35): -2,3 mg/dL20, empagliflozina 10 mg (N=44): - 35,7 mg/dL20, empagliflozina 25 mg (N=46): -36,6 mg/dL20).
Pacientes com HbA1c8 basal elevada (>10%)
Em uma análise pré-especificada de três estudos de fase 3, o tratamento aberto utilizando empagliflozina 25 mg em pacientes com hiperglicemia33 grave (N=184, HbA1c8 basal média 11,15%) resultou em uma redução clinicamente significativa na HbA1c8 em relação ao valor basal (-3,27%) na semana 24.
Peso corporal
Em uma análise pré-especificada de 4 estudos agrupados, controlados por placebo6, o tratamento com empagliflozina resultou na redução do peso corporal, em comparação ao placebo6 na semana 24 (-2,04 kg para empagliflozina 10 mg, - 2,26 kg para empagliflozina 25 mg e -0,24 kg para o placebo6) que foi mantida até a semana 52 (-1,96 kg para empagliflozina 10 mg, -2,25 kg para empagliflozina 25 mg e -0,16 kg para placebo6).
Circunferência abdominal
O tratamento com monoterapia de empagliflozina ou tratamento associado à metformina4, pioglitazona ou metformina4 mais sulfonilureia resultou na redução sustentada da circunferência abdominal ao longo da duração dos estudos em um intervalo de -1,7 cm a -0,9 cm para empagliflozina e de -0,5 cm a + 0,2 cm para o placebo6.
Pressão arterial228
Avaliaram-se a eficácia e segurança da empagliflozina (10 mg ou 25 mg) em um estudo duplo-cego18, controlado por placebo6, de 12 semanas de duração em pacientes com diabetes tipo 234 e pressão arterial22 elevada em tratamento com diferentes antidiabéticos de base e até 2 terapias anti-hipertensivas (Tabela 14).
O tratamento com empagliflozina uma vez por dia resultou em melhora estatisticamente significativa na HbA1c8, pressão arterial sistólica11 e diastólica média em 24 horas, conforme determinado pela monitorização ambulatorial da pressão arterial22. O tratamento com empagliflozina proporcionou reduções na PAS quando sentado (alteração a partir do basal de -0,67 mmHg para o placebo6, -4,60 mmHg para empagliflozina 10 mg e -5,47 mmHg para empagliflozina 25 mg) e PAD quando sentado (alteração a partir do basal de -1,13 mmHg para o placebo6, -3.06 mmHg para empagliflozina 10 mg e - 3,02 mmHg para empagliflozina 25 mg).
Tabela 14 – Resultados na semana 12 (LOCF)3 em um estudo de JARDIANCE controlado por placebo6 em pacientes com diabetes tipo 234 e pressão arterial22 não controlada (análise completa dos dados)
|
|
placebo6 |
empagliflozina 10 mg |
empagliflozina 25 mg |
|
n |
271 |
276 |
276 |
|
HbA1c8 (%) na semana 12 |
|||
|
Média Basal |
7,90 |
7,87 |
7,92 |
|
Alteração a partir do basal1 |
0,03 |
-0,59 |
-0,62 |
|
Diferença em relação ao placebo61 (IC 95%) |
|
-0,62* |
-0,65* |
|
PAS de 24 horas na semana 122 |
|||
|
Média Basal |
131,72 |
131,34 |
131,18 |
|
Alteração a partir do basal1 |
0,48 |
-2,95 |
-3,68 |
|
Diferença em relação ao placebo61 (IC 95%) |
|
-3,44* |
-4,16* |
|
PAD de 24 horas na semana 122 |
|||
|
Média Basal |
75,16 |
75,13 |
74,64 |
|
Alteração a partir do basal1 |
0,32 |
-1,04 |
-1,40 |
|
Diferença em relação ao placebo61 (IC 95%) |
|
-1,36** |
-1,72* |
1 média ajustada para o valor basal e estratificação
2 não avaliados para significância estatística; não fez parte do procedimento de testes sequenciais para os resultados secundários.
3 média ajustada para o valor basal e estratificação
4 Última observação realizada antes do tratamento de resgate para hipertensão21 (LOCF).
5 Última observação realizada antes do tratamento de resgate para glicemia12 (LOCF)
* valor de p < 0,0001
** valor de p < 0,0008
Numa análise pré-especificada de 4 estudos agrupados, todos controlados por placebo6, o tratamento com empagliflozina resultou na redução da pressão arterial sistólica11 (-3,9 mmHg para empagliflozina 10 mg, -4,3 mmHg para empagliflozina 25 mg), em comparação com o placebo6 (-0,5 mmHg) e da pressão arterial diastólica19 (-1,8 mmHg para empagliflozina 10 mg, -2,0 mmHg para empagliflozina 25 mg) em comparação com placebo6 (-0,5 mmHg) na semana 24, resultados que foram mantidos até a semana 52.
Parâmetros laboratoriais
Aumento do hematócrito35: em uma análise de segurança agrupada (agrupamento de todos os pacientes com diabetes36, n = 13.402), alterações médias a partir da condição basal de hematócrito35 foram de 3,4% e 3,6 % para empagliflozina 10 mg e 25 mg, respectivamente, comparadas a -0,1% para o placebo6. No estudo EMPA-REG OUTCOME® os valores do hematócrito35 retornaram em direção aos valores basais após um período de acompanhamento de 30 dias após a interrupção do tratamento.
Aumento dos lipídeos séricos: em uma análise de segurança agrupada (agrupamento de todos os pacientes com diabetes36, n = 13.402), os aumentos médios em porcentagens a partir do basal para empagliflozina 10 mg e 25 mg versus o placebo6, respectivamente, foram 4,9% e 5,7% versus 3,5% para colesterol37 total; 3,3% e 3,6% versus 0,4% para colesterol37-HDL38; 9,5% e 10% versus 7,5% para colesterol37-LDL39; 9,2% e 9,9% versus 10,5% para triglicérides40.
Resultado cardiovascular14
O estudo EMPA-REG OUTCOME® é um estudo multicêntrico, multinacional, randomizado25, duplo-cego e controlado por placebo6 que investiga o efeito de JARDIANCE como adjuvante à terapia de cuidados padrão sobre a ocorrência de eventos cardiovasculares em pacientes com diabetes tipo 234 e um ou mais fatores de risco cardiovascular, incluindo doença arterial coronariana, doença arterial periférica, histórico de infarto do miocárdio41 (IM) ou histórico de AVC. O desfecho primário foi o tempo até a ocorrência do primeiro evento composto de morte CV, IM não fatal ou AVC não fatal (Eventos Adversos Cardiovasculares Maiores (MACE-3)). Os desfechos adicionais pré-especificados que abordam resultados clinicamente relevantes testados de forma exploratória incluíram morte CV, insuficiência cardíaca42 exigindo hospitalização ou morte CV, mortalidade43 por todas as causas e nefropatia44 nova ou agravada.
Um total de 7.020 pacientes foi tratado com JARDIANCE (empagliflozina 10 mg: 2.345, empagliflozina 25 mg: 2.342, placebo6: 2.333) e acompanhado por uma mediana de 3,1 anos.
A população era 72,4% caucasiana, 21,6% asiática e 5,1% negra. A idade média foi de 63 anos e 71,5% eram homens.
No período basal, aproximadamente 81% dos pacientes foi tratado com inibidores do sistema renina-angiotensina, 65% com betabloqueadores, 43% com diuréticos45, 89% com anticoagulantes46 e 81% com medicação hipolipemiante. Aproximadamente 74% dos pacientes foram tratados com metformina4 no período basal, 48% com insulina5 e 43% com sulfonilureia.
Cerca de metade dos pacientes (52,2%) apresentou TFGe de 60-90 mL/min/1,73 m², 17,8% de 45-60 mL/min/1,73 m² e 7,7% de 30-45 mL/min/1,73 m². A PA sistólica média foi de 136 mmHg, PA diastólica de 76 mmHg, LDL39 de 86 mg/dL20, HDL38 de 44 mg/dL20 e a razão de albumina47 urinária para creatinina48 (UACR) foi de 175 mg/g no período basal.
Reduções no risco de morte CV e mortalidade43 por todas as causas
JARDIANCE foi superior na redução do desfecho do composto primário de morte cardiovascular, IM não fatal ou AVC não fatal comparado ao placebo6. O efeito do tratamento refletiu em uma redução significativa na morte cardiovascular sem alteração significativa no IM não fatal ou AVC não fatal (Tabela 15 e Figura 1).
JARDIANCE também melhorou a sobrevida49 global (Tabela 15 e Figura 2), que foi guiada por uma redução na morte cardiovascular com JARDIANCE. Não houve diferença estatisticamente significativa entre empagliflozina e placebo6 na mortalidade43 não cardiovascular.
Tabela 15 – Efeito do tratamento para o desfecho composto primário, seus componentes e mortalidade43 (Conjunto Tratado*)
|
|
Placebo6 |
empagliflozina |
|
N |
2333 |
4687 |
|
Tempo para a primeira ocorrência de morte CV, IM não fatal ou AVC não fatal, N (%) |
282 (12,1) |
490 (10,5) |
|
Razão de risco vs. placebo6 (IC 95,02%) ** |
|
0,86 (0,74; 0,99) |
|
Valor de p para superioridade |
|
0,0382 |
|
Morte CV, N (%) |
137 (5,9) |
172 (3,7) |
|
Razão de risco vs. placebo6 (IC 95%) |
|
0,62 (0,49; 0,77) |
|
Valor de p |
|
<0,0001 |
|
IM não fatal, N (%) |
121 (5,2) |
213 (4,5) |
|
Razão de risco vs. placebo6 (IC 95%) |
|
0,87 (0,70; 1,09) |
|
Valor de p |
|
0,2189 |
|
AVC não fatal, N (%) |
60 (2,6) |
150 (3,2) |
|
Razão de risco vs. placebo6 (IC 95%) |
|
1,24 (0,92; 1,67) |
|
Valor de p |
|
0,1638 |
|
Mortalidade43 por todas as causas, N (%) |
194 (8,3) |
269 (5,7) |
|
Razão de risco vs. placebo6 (IC 95%) |
|
0,68 (0,57; 0,82) |
|
Valor de p |
|
<0,0001 |
|
Mortalidade43 não CV, N (%) |
57 (2,4) |
97 (2,1) |
|
Razão de risco vs. placebo6 (IC 95%) |
|
0,84 (0,60; 1,16) |
* ou seja, pacientes que receberam pelo menos uma dose do medicamento em estudo.
** Uma vez que os dados do estudo foram incluídos em uma análise interina, aplicou-se um intervalo de confiança bicaudal de 95%, o que corresponde a um valor de p de menos de 0,0498 para significância.
Figura 1 – Tempo para ocorrência de morte CV
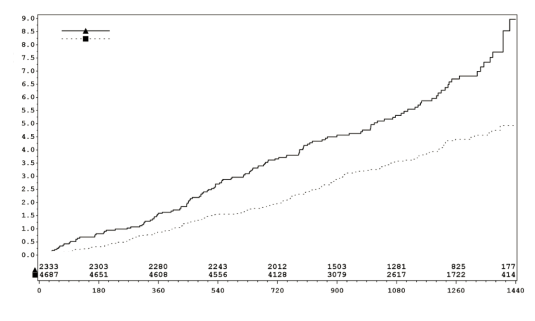
Figura 2 – Tempo para ocorrência de mortalidade43 por todas as causas *
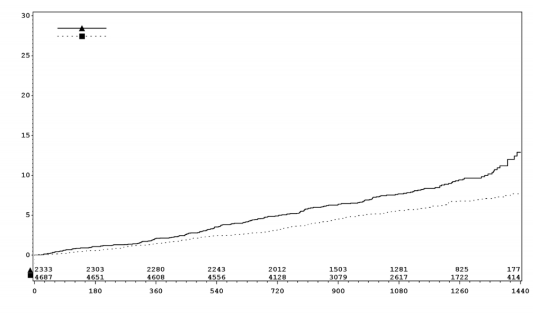
*Estimativa de Kaplan-Meier de tempo para mortalidade43 por todas as causas, conjunto agrupado de sujeitos tratados com empagliflozina vs. Placebo6.
Reduções no risco de insuficiência cardíaca42 exigindo hospitalização ou morte CV
JARDIANCE reduziu significativamente o risco de hospitalização por insuficiência cardíaca42 e morte cardiovascular ou hospitalização por insuficiência cardíaca42 em comparação ao placebo6 (Tabela 16 e Figura 3).
Tabela 16 – Efeito do tratamento hospitalar para insuficiência cardíaca42 ou morte cardiovascular (exceto AVC fatal) (Conjunto Tratado*)
|
|
placebo6 |
empagliflozina** |
|
N |
2333 |
4687 |
|
Insuficiência cardíaca42 exigindo hospitalização ou morte CV (exceto AVC fatal), N (%) *** |
198 (8,5) |
265 (5,7) |
|
Razão de risco (IC 95%) |
|
0,66 (0,55; 0,79) |
|
Valor de p |
|
<0,0001 |
|
Insuficiência cardíaca42 exigindo hospitalização, N (%) |
95 (4,1) |
126 (2,7) |
|
Razão de risco (IC 95%) |
|
0,65 (0,50; 0,85) |
|
Valor de p |
|
0,0017 |
|
Morte CV (exceto AVC fatal), N (%) |
126 (5,4) |
156 (3,3) |
|
Razão de risco vs. placebo6 (IC 95%) |
|
0,61 (0,48; 0,77) |
|
Valor de p |
|
<0,0001 |
* ou seja, pacientes que receberam pelo menos uma dose do medicamento em estudo
** empagliflozina 10 mg e 25 mg mostraram resultados consistentes
*** tempo para o primeiro evento
Figura 3 – Tempo para a primeira ocorrência da primeira hospitalização por insuficiência cardíaca42 ou de morte CV*

* Função de incidência50 cumulativa estimada para a primeira ocorrência da primeira hospitalização por insuficiência cardíaca42 ou de morte CV, conjunto agrupado de sujeitos tratados com empagliflozina vs. placebo6
Os benefícios cardiovasculares observados de JARDIANCE foram consistentes entre os subgrupos apresentados na Figura 4.
Doença renal24 diabética
Na população do estudo EMPA-REG OUTCOME®, o risco de nefropatia44 nova ou agravada - (definido como o surgimento de macroalbuminúria51, duplicação da creatinina48 sérica e início da terapia de substituição renal24 (ou seja, hemodiálise52)) foi reduzido significativamente no grupo de empagliflozina em comparação ao placebo6 (Tabela 17 e Figura 5).
Comparado ao placebo6, JARDIANCE mostrou uma ocorrência significativamente maior de normo ou microalbuminúria53 sustentada em pacientes com macroalbuminúria51 basal (RR 1,82, IC 95% 1,40; 2,37).
Tabela 17 – Tempo para primeira nefropatia44 nova ou agravada (Conjunto Tratado*)
|
|
Placebo6 |
empagliflozina |
|
N |
2061 |
4124 |
|
Nefropatia44 nova ou agravada, N (%) |
388 (18,8) |
525 (12,7) |
|
Razão de risco (IC 95%) |
|
0,61 (0,53; 0,70) |
|
Valor de p |
|
<0,0001 |
|
N |
2323 |
4645 |
|
Duplicação do nível de creatinina48 sérica**, N (%) |
60 (2,6) |
70 (1,5) |
|
Razão de risco (IC 95%) |
|
0,56 (0,39; 0,79) |
|
Valor de p |
|
0,0009 |
|
N |
2033 |
4091 |
|
Novo surgimento de macroalbuminúria51***, N (%) |
330 (16,2) |
459 (11,2) |
|
Razão de risco (IC 95%) |
|
0,62 (0,54; 0,72) |
|
Valor de p |
|
<0,0001 |
|
N |
2333 |
4687 |
|
Início da terapia de substituição renal24 contínua, N (%) |
14 (0,6) |
13 (0,3) |
|
Razão de risco (IC 95%) |
|
0,45 (0,21; 0,97) |
|
Valor de p |
|
0,0409 |
|
N |
2333 |
4687 |
|
Morte devido à doença renal24, N (%)**** |
0 |
3 (0,1) |
* ou seja, pacientes que receberam pelo menos uma dose do medicamento em estudo
** Acompanhado por TFGe ≤45 mL/min/1,73 m²
*** Razão de Albumina47-Creatinina48 na Urina54 >300 mg/g
**** Devido à baixa taxa de evento, a RR não foi calculada
Figura 5 – Tempo para primeira nefropatia44 nova ou agravada
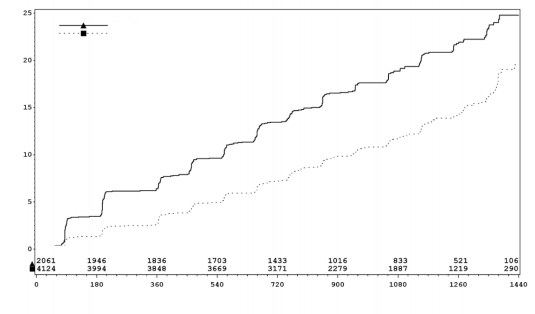
O tratamento com empagliflozina preservou a TFGe, e a TFGe aumentou durante o acompanhamento de 4 semanas após o tratamento. No entanto, o grupo do placebo6 mostrou um declínio gradual na TFG no decorrer do estudo, sem alteração adicional durante o acompanhamento de 4 semanas (vide Figura 6).
Figura 6 – TFGe ao longo do tempo*
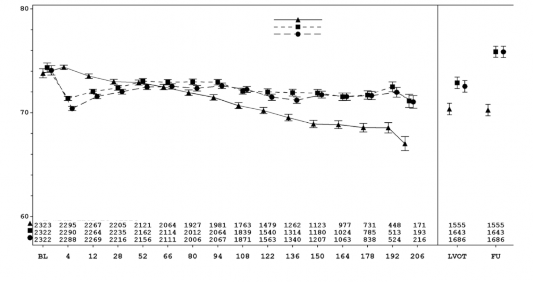
* Resultados de MMRM da TFGe (MDRD) (mL/min/1,73 m²) ao longo do tempo, último valor não ajustado no tratamento e valor do acompanhamento – conjunto tratado – lado direito com base em pacientes com último valor disponível no tratamento (LVOT) e acompanhamento (FU).
Estudo de QTc completo
Em um estudo cruzado, randomizado25, controlado por placebo6, com comparador ativo, de 30 indivíduos saudáveis não se observou aumento de QTc tanto com empagliflozina de 25 mg como de 200 mg10.
Referências Bibliográficas
- Roden M, Weng J, Eibracht J et al. Empagliflozin monotherapy with sitagliptin as an active comparator in patients with type 2 diabetes36: a randomised, double-blind, placebo6 controlled, phase 3 trial. Lancet Diabetes36 Endocrinol. 2013; 1(3): 208-19.
- Häring HU, Merker L, Seewaldt-Becker et al; Empagliflozin as Add-On to Metformin in Patients With Type 2 Diabetes36: A 24-Week, Randomized, Double-Blind, Placebo6-Controlled Trial. Diabetes36 Care. 2014;37(6):1650-1659.
- Haring HU, Merker L, Seewaldt-Becker E et al. Empagliflozin as Add-on to Metformin Plus Sulfonylurea in Patients With Type 2 Diabetes36:a 24-week, randomized, double-blind, placebo6-controlled trial. Diabetes36 Care.2013;36(11):3396-404.
- Kovacs CS, Seshiah V, Swallow R et al. Empagliflozin improves glycaemic and weight control as add-on therapy to pioglitazone55 or pioglitazone55 plus metformin in patients with type 2 diabetes36: a 24-week, randomized, placebo6-controlled trial. Diabetes36 Obes Metab. 2014;16(2):147-58.
- Riderstrale M, Andersen KR, Zeller C et al. Comparison of empagliflozin and glimepiride as add-on to metformin in patients with type 2 diabetes36: a 104-week randomised, active-controlled, double-blind, phase 3 trial. Lancet Diabetes36 Endocrinol. 2014;2(9): 691-700
- Jelaska A, Macha S, Petrini M, Wang F, Puertolas L. A phase IIb, ranomised, double blind, placebo6 controlled, parallel group, safety and efficacy study of BI10773 (10mg and 25mg) administered orally, once daily over 78 weeks in type 2 diabetic patients receiving treatment with basal insulin (glargine, detemir or NPH insulin only) with or without concomitant metformin and/or sulfonylurea therapy and insufficient glycaemic control.
- Barnett A, Mithal A, Manassie J et al. Efficacy and safety of empagliflozin added to existing antidiabetes treatment in patients with type 2 diabetes36 and chronic kidney disease: a randomised, double-blind, placebo6-controlled trial. Lancet Diabetes36 Endocrinol. 2014;2(5):369–384.
- Tikkanen I, Narko K, Zeller C. Empagliflozin reduces blood pressure in patients with type 2 diabetes36 and hypertension. Diabetes36 Care. 2015;38(3):420-8.
- DeFronzo RA, Lewin A, Patel S et al. Combination of Empagliflozin and Linagliptin as Second-Line Therapy in Subjects With Type 2 Diabetes36 Inadequately Controlled on Metformin. Diabetes36 Care. 2015; 38(3):384-393. Ring A, Brand T, Macha S et al. The sodium glucose cotransporter 2 inhibitor empagliflozin does not prolong QT interval in a thorough QT (TQT) study. Cardiovasc Diabetol. 2013; 12:70-80.
- Vedel C, A, Lepage, Macha, S, Roux, et al. A phase III double-blind, extension, placebo6-controlled parallel group safety and efficacy trial of BI 10773 (10 and 25 mg once daily) and sitagliptin (100 mg once daily) given for minimum 76 weeks (including 24 weeks of preceding trial) as monotherapy or with different background therapies in patients with type 2 diabetes mellitus3 previously completing trial 1245.19, 1245.20 or 1245.23.
- Brown, C. A 24-week phase III randomized, double-blind, parallel group study to evaluate the efficacy and safety of twice daily oral administration of empagliflozin + metformin compared with the individual components of empagliflozin or metformin in drug-naïve patients with type 2 diabetes mellitus3.
- DeFronzo RA, Lewin A, PAtel S et al. Combination of empagliflozina and linagliptina as second-line therapy in subjects with type 2 diabetes36 inadequately controlled on metformina4. Diabetes36 Care. 2015 Mar; 38(3):384-93.
- Zinman B, Wanner C, Lachin JM, et al. Empagliflozin, Cardiovascular Outcomes, and Mortality in Type 2 Diabetes36. N Engl J Med. 2015 Nov 26; 373(22):2117-28.
- Rosenstock J, Jelaska A, Frappin G et al. Improved Glucose Control With Weight Loss, Lower Insulin Doses, and No Increased Hypoglycemia With Empagliflozin Added to Titrated Multiple Daily Injections of Insulin in Obese Inadequately Controlled Type 2 Diabetes36. Diabetes36 Care.2014; 37(7): 1815-1823.
CARACTERÍSTICAS FARMACOLÓGICAS
Modo de Ação
A empagliflozina é um inibidor competidor reversível, altamente potente e seletivo do SGLT-2 (cotransportador de sódio e glicose56 2) com um IC50 de 1,3 nM, que tem uma seletividade 5.000 vezes maior em relação ao SGLT1 (cotransportador de sódio e glicose56 1) humano (IC50 de 6.278 nM), responsável pela absorção da glicose56 no intestino. Além disso, a seletividade elevada pode ser demonstrada para outros transportadores de glicose56 (GLUTs) responsáveis pela homeostase da glicose56 em diferentes tecidos.
O SGLT-2 é altamente expresso no rim57, enquanto que a expressão em outros tecidos não ocorre ou é muito baixa. Ele é responsável como transportador predominante pela reabsorção de glicose56 do filtrado glomerular de volta para a circulação58. Em pacientes com diabetes mellitus3 tipo 2 (DM2) e hiperglicemia33, uma quantidade maior de glicose56 é filtrada e reabsorvida.
A empagliflozina melhora o controle glicêmico em pacientes com DM2, reduzindo a reabsorção renal24 de glicose56. A
quantidade de glicose56 removida pelo rim57 através deste mecanismo glicosúrico é dependente da concentração de glicose56 no sangue59 e da taxa de filtração glomerular. Através da inibição do SGLT-2 em pacientes com DM2 e hiperglicemia33, a glicose56 em excesso é excretada na urina54.
Em pacientes com diabetes mellitus3 tipo 2, a excreção urinária de glicose56 aumentou imediatamente após a primeira dose de empagliflozina e se manteve durante o intervalo de dosagem de 24 horas. A excreção urinária de glicose56 foi mantida no final do período de tratamento de 4 semanas, com uma média aproximada de 78 g/dia, com empagliflozina 25 mg uma vez por dia. O aumento da glicosúria60 resultou em uma redução imediata da glicemia12 em pacientes com DM2.
A empagliflozina (10 mg e 25 mg) melhora a glicemia12 tanto em jejum como pós-prandial.
O mecanismo de ação da empagliflozina é independente da função das células17 beta e da insulina5, contribuindo para um baixo risco de hipoglicemia28. Percebeu-se uma melhora dos marcadores substitutos da função das células17 beta, incluindo a Avaliação do Modelo de Homeostase (HOMA-β) e a razão pró-insulina5/insulina5. Além disso, a excreção urinária de glicose56 desencadeia a perda de calorias61, associada com a perda de gordura62 corporal e redução de peso corporal.
A glicosúria60 observada com a empagliflozina é acompanhada de diurese63 leve que pode contribuir para a redução sustentada e moderada da pressão arterial22.
FARMACOCINÉTICAS
Absorção
A farmacocinética da empagliflozina tem sido amplamente caracterizada em voluntários sadios e em pacientes com
diabetes mellitus3 tipo 2. Após a administração oral, a empagliflozina foi rapidamente absorvida com picos de concentrações plasmáticas ocorrendo no tmáx médio de 1,5 h após a dose. Depois disso, as concentrações no plasma64 diminuíram de uma maneira bifásica com uma fase de distribuição rápida e uma fase terminal relativamente lenta. A AUC65 (área sob a curva) plasmática média no estado de equilíbrio foi de 4.740 nmol.h/L e a Cmáx foi de 687 nmol/L, com 25 mg de empagliflozina uma vez por dia. A exposição sistêmica da empagliflozina aumentou de forma proporcional à dose. Os parâmetros farmacocinéticos de dose única e no estado de equilíbrio da empagliflozina foram semelhantes, sugerindo uma farmacocinética linear em função do tempo. Não houve diferenças clinicamente relevantes na farmacocinética da empagliflozina entre voluntários sadios e em pacientes com DM2.
A administração de 25 mg de empagliflozina após uma refeição rica em gordura62 e de elevado teor calórico resultou em uma exposição levemente menor; a AUC65 diminuiu em aproximadamente 16% e a Cmáx diminuiu em aproximadamente 37%, em relação ao estado de jejum. O efeito observado do alimento na farmacocinética da empagliflozina não foi considerado clinicamente relevante e a mesma pode ser administrada com ou sem alimentos.
Distribuição
O volume de distribuição aparente no estado de equilíbrio foi estimado ser 73,8 L, com base em uma análise farmacocinética da população. Após a administração de uma solução oral de empagliflozina-[14C] a indivíduos sadios, a presença em células17 vermelhas foi de aproximadamente 36,8% e a ligação às proteínas66 plasmáticas foi de 86,2%.
Biotransformação
Nenhum dos principais metabólitos67 de empagliflozina foi detectado no plasma64 humano e os metabólitos67 mais abundantes foram três conjugados glucuronídeos (2-O-, 3-O-, e 6-O-glicuronídeo). A exposição sistêmica de cada metabólito68 foi menor que 10% do total do medicamento ingerido. Estudos in vitro sugerem que a via principal de metabolismo69 de empagliflozina em humanos seja a glicuronidação por uridina 5’-difosfo--glicuronosiltransferases UGT2B7, UGT1A3, UGT1A8 e UGT1A9.
Excreção
A meia-vida terminal aparente de eliminação da empagliflozina foi estimada em 12,4 horas e a depuração oral aparente foi 10,6 L/h com base na análise farmacocinética da população. As variabilidades inter-indivíduos e residual para depuração oral de empagliflozina foram de 39,1% e 35,8%, respectivamente. Com uma dose única diária, as concentrações plasmáticas no estado de equilíbrio da empagliflozina foram atingidas na quinta dose. Consistente com a meia-vida observou-se no estado de equilíbrio, uma acumulação de até 22%, em relação à AUC65 plasmática. Após administração de uma solução oral de empagliflozina-[14C] a indivíduos sadios, cerca de 95,6% da radioatividade relacionada ao fármaco70 foi eliminada nas fezes (41,2%) ou na urina54 (54,4%). A maioria da radioatividade relacionada ao fármaco70 recuperada nas fezes era o fármaco70 inalterado e cerca de metade da radioatividade excretada na urina54 era o fármaco70 inalterado.
Populações Especiais
Comprometimento renal24: em pacientes com insuficiência renal32 leve (taxa de filtração glomerular: 60 - < 90 mL/min/1,73 m2), moderada (taxa de filtração glomerular: 30 - < 60 mL/min/1,73 m2), grave (taxa de filtração glomerular: < 30 mL/min/1,73 m2) e pacientes com insuficiência renal32/doença renal24 terminal, a AUC65 da empagliflozina aumentou em aproximadamente 18%, 20%, 66% e 48%, respectivamente, em comparação com indivíduos com função renal24 normal. Os níveis de picos plasmáticos da empagliflozina foram semelhantes em indivíduos com insuficiência renal32 moderada, e com insuficiência renal32/doença renal24 terminal em comparação com pacientes com função renal24 normal. Os níveis de picos plasmáticos de empagliflozina foram cerca de 20% superiores em indivíduos com insuficiência renal32 leve e grave, em comparação com indivíduos com função renal24 normal. Em conformidade com o estudo de Fase I, a análise farmacocinética da população mostrou que a depuração oral aparente da empagliflozina diminuiu com a redução da taxa de filtração glomerular levando a um aumento da exposição ao fármaco70. Com base na farmacocinética, não se recomenda ajuste da dose para pacientes71 com insuficiência renal32.
Comprometimento hepático: em indivíduos com insuficiência hepática72 leve, moderada e grave, de acordo com a classificação de Child-Pugh, a AUC65 da empagliflozina aumentou aproximadamente 23%, 47% e 75% e a Cmáx em cerca de 4%, 23% e 48%, respectivamente, em comparação com indivíduos com função hepática73 normal. Com base na farmacocinética, não se recomenda ajuste da dose para pacientes71 com insuficiência hepática72.
Índice de Massa Corporal14 (IMC74): não é necessário ajuste posológico com base no IMC74. O índice de massa corporal14 não teve efeito clinicamente relevante sobre a farmacocinética da empagliflozina com base na análise farmacocinética da população.
Sexo: nenhum ajuste de dose é necessário com base no sexo. O sexo não teve efeito clinicamente relevante sobre a farmacocinética da empagliflozina com base na análise farmacocinética da população.
Raça: nenhum ajuste posológico é necessário com base na raça. Com base na análise farmacocinética da população, a AUC65 foi estimada em 13,5% maior em pacientes asiáticos com um IMC74 de 25 kg/m2 em comparação aos pacientes não asiáticos com um IMC74 de 25 kg/m2.
Idosos: a idade não teve um impacto clinicamente significativo na farmacocinética da empagliflozina com base na análise farmacocinética da população.
Crianças: ainda não foram realizados estudos caracterizando a farmacocinética da empagliflozina em pacientes pediátricos.
CONTRAINDICAÇÕES
JARDIANCE é contraindicado para pacientes71 com hipersensibilidade à empagliflozina, ou aos excipientes da fórmula, ou em caso de doenças hereditárias raras que podem ser incompatíveis com os excipientes da fórmula.
ADVERTÊNCIAS E PRECAUÇÕES
JARDIANCE não deve ser usado em pacientes com diabetes mellitus3 do tipo 1.
Cetoacidose diabética75
Casos de cetoacidose diabética75, uma condição grave com risco de vida e com necessidade de hospitalização urgente, foram relatados em pacientes tratados com empagliflozina, incluindo casos fatais. Em um número de casos relatados, a apresentação desta condição foi atípica com valores de glicemia12 discretamente aumentada, abaixo de 250 mg/dL20.
O risco de cetoacidose diabética75 deve ser considerado no caso de sintomas76 não específicos como náusea77, vômito78, anorexia79, dor abdominal, sede excessiva, dificuldade de respiração, confusão, cansaço anormal e sonolência.
Os pacientes devem ser avaliados quanto à cetoacidose imediatamente se estes sintomas76 ocorrerem, independentemente
do nível de glicemia12. Se houver suspeita de cetoacidose, o tratamento com JARDIANCE deve ser interrompido, o paciente deve ser avaliado e tratamento imediato deve ser instituído.
JARDIANCE deve ser usado com cautela em pacientes que possam apresentar um maior risco de cetoacidose diabética75 enquanto usam JARDIANCE, incluindo aqueles sob uma dieta com restrição de carboidratos (visto que a combinação pode aumentar ainda mais a produção de corpos cetônicos), pacientes com doenças agudas, doenças pancreáticas sugerindo deficiência de insulina5 (por exemplo, diabetes tipo 180, história de pancreatite81 ou cirurgia de pâncreas82), redução da dose de insulina5 (incluindo a falha da bomba de insulina83), abuso de álcool, desidratação84 grave e pacientes com história de cetoacidose. Deve-se ter cautela ao reduzir a dose de insulina5 (vide “8. POSOLOGIA E MODO DE USAR”). Em pacientes tratados com JARDIANCE deve-se considerar monitoramento da cetoacidose e a interrupção temporária de JARDIANCE em situações clínicas conhecidas por predispor à cetoacidose (por exemplo, jejum prolongado devido à doença aguda ou cirurgia).
Pacientes com comprometimento renal24
JARDIANCE não é recomendado para uso em pacientes com taxa de filtração glomerular <30 mL/min/1,73 m2.
Monitoramento da função renal24
Devido ao mecanismo de ação, a eficácia da empagliflozina depende da função renal24. Assim, recomenda-se a avaliação da função renal24 antes do início do tratamento com JARDIANCE e periodicamente durante o tratamento, ou seja, pelo menos anualmente.
Pacientes com risco de hipovolemia85
Com base no mecanismo de ação dos inibidores de SGLT-2, a diurese63 osmótica86 que acompanha a glicosúria60 terapêutica87 pode levar a uma modesta redução na pressão arterial22. Portanto, recomenda-se precaução em pacientes para os quais uma queda da pressão arterial22 induzida pela empagliflozina pode representar um risco, como em pacientes com doença cardiovascular conhecida, pacientes em terapia anti-hipertensiva com histórico de hipotensão88 ou pacientes com 75 anos ou mais.
Em caso de condições que podem levar à perda de líquido (por exemplo, doença gastrintestinal), recomenda-se um cuidadoso monitoramento do volume (por exemplo, exame físico, medidas de pressão arterial22, exames laboratoriais incluindo hematócrito35) e eletrólitos89 para pacientes71 que fazem uso de empagliflozina. A interrupção temporária do tratamento com JARDIANCE a deve ser considerada até que a perda de líquido seja corrigida.
Infecções90 do trato urinário91
Nos estudos agrupados, duplo-cego, controlados por placebo6 de 18 a 24 semanas de duração, a frequência global de infecção92 do trato urinário91 reportado como evento adverso foi maior do que com o placebo6 em pacientes tratados com empagliflozina 10 mg e semelhante ao placebo6 em pacientes tratados com empagliflozina 25 mg (vide “9. REAÇÕES ADVERSAS”). Casos de infecções90 complicadas do trato urinário91 incluindo pielonefrite93 e urosepse foram relatados no pós-comercialização em pacientes tratados com empagliflozina. Deve-se considerar a interrupção temporária de JARDIANCE em pacientes com infecções90 complicadas do trato urinário91.
Pacientes idosos
Pacientes com 75 anos de idade ou mais podem apresentar risco elevado de hipovolemia85, portanto, JARDIANCE deve ser prescrito com cautela a estes pacientes.
A experiência terapêutica87 em pacientes com 85 anos de idade é limitada. O início da terapia com JARDIANCE nesta população não é recomendada.
Os comprimidos de JARDIANCE 10 mg contém 162,5 mg de lactose1 e os de JARDIANCE 25 mg contém 113 mg de lactose1 por dose máxima diária recomendada. Pacientes que possuem condições hereditárias raras de intolerância à galactose94 (ex. galactosemia95) não devem tomar este medicamento.
Os comprimidos de JARDIANCE 10 mg e JARDIANCE 25 mg contêm menos de 23 mg de sódio, sendo, portanto, considerados livres de sódio.
Efeitos sobre a capacidade de dirigir e operar máquinas
Não foram realizados estudos sobre os efeitos na capacidade de dirigir e operar máquinas.
Gravidez96, lactação97 e fertilidade
Gravidez96
Existem poucos dados sobre a utilização de JARDIANCE em mulheres grávidas. Estudos pré-clínicos não indicaram
efeitos prejudiciais diretos ou indiretos com relação à toxicidade98 reprodutiva. Como medida de precaução, recomenda- se evitar o uso de JARDIANCE durante a gravidez96 a menos que seja claramente necessário.
Lactação97
Não há dados em humanos sobre a excreção da empagliflozina no leite. Dados pré-clínicos disponíveis em animais mostraram excreção de empagliflozina no leite. Não se pode excluir um risco para os recém-nascidos/bebês99. Recomenda-se descontinuar a amamentação100 durante o tratamento com JARDIANCE.
Fertilidade
Nenhum estudo sobre o efeito na fertilidade humana foi realizado com JARDIANCE. Estudos pré-clínicos em animais não indicaram efeitos prejudiciais diretos ou indiretos sobre a fertilidade.
JARDIANCE está classificado na categoria B de risco na gravidez96.
Este medicamento não deve ser utilizado por mulheres grávidas sem orientação médica ou do cirurgião-dentista.
INTERAÇÕES MEDICAMENTOSAS
Interações farmacodinâmicas
Diuréticos45: a empagliflozina pode aumentar o efeito diurético101 de tiazídicos e diuréticos45 de alça e pode aumentar o risco de desidratação84 e hipotensão88.
Insulina5 e secretagogos de insulina5 tais como as sulfonilureias7, podem aumentar o risco de hipoglicemia28. Portanto, uma dose mais baixa de insulina5 ou um secretagogo de insulina5 pode ser necessário para reduzir o risco de hipoglicemia28, quando usados em combinação com empagliflozina.
Interferência com teste de 1,5-anidroglucitol (1,5-AG): o monitoramento do controle da glicemia12 com teste de 1,5-AG não é recomendado, pois as medidas de 1,5-AG não são confiáveis na avaliação do controle glicêmico nos pacientes em uso de inibidores de SGLT-2. Utilizar métodos alternativos para monitorar o controle glicêmico.
Interações farmacocinéticas
Avaliação in vitro de interações farmacológicas: a empagliflozina não inibe, inativa ou induz as isoformas do CYP450. Os dados in vitro sugerem que a via principal de metabolismo69 da empagliflozina em humanos é a glicuronidação pela uridina 5'-difosfo-glicuronosiltransferases UGT2B7, UGT1A3, UGT1A8 e UGT1A9. A empagliflozina não inibe a UGT1A1, UGT1A3, UGT1A8, UGT1A9 ou UGT2B7. Em doses terapêuticas, o potencial para a empagliflozina inibir ou inativar reversivelmente as principais isoformas do CYP450 e UGT é remota. Interações medicamentosas envolvendo as principais isoformas do CYP450 e UGT com empagliflozina e substratos administrados concomitantemente destas enzimas são, portanto, consideradas improváveis.
A empagliflozina é um substrato da glicoproteína P (P-gp) e da proteína de resistência ao câncer102 de mama103 (BCRP), mas não inibe estes transportadores de efluxo em doses terapêuticas. Com base nos estudos in vitro, considera-se improvável que a empagliflozina cause interações com medicamentos que são substratos da glicoproteína P. A empagliflozina é um substrato dos transportadores humanos de captação de OAT3, OATP1B1 e OATP1B3, mas não de OAT1 e OCT2. A empagliflozina não inibe nenhum desses transportadores humanos de captação em concentrações no plasma64 clinicamente relevantes e, como tal, considera-se improvável as interações medicamentosas com os substratos destes transportadores de captação.
Avaliação in vivo de interações farmacológicas: não se observou interações farmacocinéticas clinicamente significativas quando a empagliflozina foi coadministrada com outros medicamentos habitualmente utilizados. Com base nos resultados dos estudos farmacocinéticos, não se recomenda ajuste na dose de JARDIANCE quando coadministrado com outros medicamentos prescritos com frequência.
A farmacocinética da empagliflozina foi semelhante com e sem a coadministração de metformina4, glimepirida27, pioglitazona, sitagliptina, linagliptina, varfarina, verapamil, ramipril e sinvastatina em voluntários sadios e com ou sem coadministração de torasemida e hidroclorotiazida em pacientes com diabetes mellitus3 tipo 2. Observou-se aumentos na exposição total (AUC65) da empagliflozina após coadministração com genfibrozila (59%), rifampicina (35%), ou probenecida (53%). Estas alterações não foram consideradas clinicamente significativas.
A empagliflozina não teve efeito clinicamente relevante sobre a farmacocinética da metformina4, glimepirida27, pioglitazona, sitagliptina, linagliptina, varfarina, digoxina, ramipril, sinvastatina, hidroclorotiazida, torasemida e contraceptivos orais, quando coadministradas em voluntários sadios.
CUIDADOS DE ARMAZENAMENTO DO MEDICAMENTO
Cuidados de conservação
Manter em temperatura ambiente (15 °C a 30 °C). O prazo de validade de JARDIANCE é de 36 meses a partir da data de fabricação.
Número de lote e datas de fabricação e validade: vide embalagem.
Não use medicamento com o prazo de validade vencido. Guarde-o em sua embalagem original.
Características físicas
O comprimido de JARDIANCE 10 mg é amarelo claro, redondo, biconvexo, com bordas chanfradas e com o símbolo da empresa Boehringer Ingelheim em uma face104 e S10 na outra.
O comprimido de JARDIANCE 25 mg é amarelo claro, oval, biconvexo, com o símbolo da empresa Boehringer Ingelheim em uma face104 e S25 na outra.
Antes de usar, observe o aspecto do medicamento.
TODO MEDICAMENTO DEVE SER MANTIDO FORA DO ALCANCE DAS CRIANÇAS.
POSOLOGIA E MODO DE USAR
O comprimido de JARDIANCE deve ser ingerido por via oral, com ou sem alimentos. A dose inicial recomendada é de 10 mg uma vez ao dia. O tratamento da hiperglicemia33 em pacientes com diabetes mellitus3 tipo 2 deve ser individualizado com base na eficácia e tolerabilidade. A dose máxima de 25 mg ao dia pode ser utilizada, porém não deve ser excedida.
Pacientes com comprometimento renal24:
Não há necessidade de ajuste de dose em pacientes com taxa de filtração glomerular ≥ 30 mL/min/1,73 m2.
Pacientes com comprometimento hepático:
Não se recomenda ajuste de dose em pacientes com insuficiência hepática72.
Pacientes idosos:
Não se recomenda ajuste de dose em pacientes idosos. A experiência terapêutica87 em pacientes com 85 anos de idade ou mais é limitada. O início da terapia com empagliflozina nesta população não é recomendada.
Pacientes pediátricos:
Em pacientes pediátricos e adolescentes abaixo de 18 anos, a segurança e a eficácia de JARDIANCE não foram estabelecidas.
Terapia de combinação:
Quando JARDIANCE é utilizado em combinação com uma sulfonilureia ou com insulina5, pode-se considerar a dose mais baixa destas para reduzir o risco de hipoglicemia28.
Esquecimento de dose
Se uma dose for esquecida, deve ser tomada assim que o paciente se recordar. Não se deve tomar uma dose duplicada no mesmo dia.
Este medicamento não deve ser partido ou mastigado.
REAÇÕES ADVERSAS
Um total de 15.582 pacientes com diabetes tipo 234 foram tratados em estudos clínicos para avaliar a segurança de empagliflozina, dos quais 10.004 pacientes foram tratados com empagliflozina, sozinha ou em combinação com metformina4, sulfonilureia, agonista105 de PPARγ (receptor ativado por proliferadores de peroxissoma-gama), inibidores de DPP4 ou insulina5.
Este conjunto inclui o estudo EMPA-REG OUTCOME® envolvendo 7.020 pacientes com alto risco cardiovascular (idade média de 63,1 anos; 9,3% dos pacientes com pelo menos 75 anos de idade; 28,5% mulheres) tratados com JARDIANCE 10 mg ao dia (n = 2.345), JARDIANCE 25 mg ao dia (n = 2.342), ou placebo6 (n = 2.333) por até 4,5 anos. O perfil de segurança global da empagliflozina neste estudo foi comparável ao perfil de segurança previamente conhecido.
Nos estudos descritos acima, a frequência de eventos adversos que conduziu à descontinuação foi semelhante em grupos tratados com placebo6, JARDIANCE 10 mg e JARDIANCE 25 mg.
Os estudos controlados por placebo6, duplo-cego, de 18 a 24 semanas de exposição incluíram 3.534 pacientes, dos quais 1.183 foram tratados com placebo6, 1.185 foram tratados com JARDIANCE 10 mg e 1.166 foram tratados com JARDIANCE 25 mg.
A reação adversa mais frequente foi a hipoglicemia28, que depende do tipo de terapia de base usada nos respectivos estudos (vide “Descrição de reações adversas selecionadas” a seguir).
As reações adversas relatadas em pacientes que receberam JARDIANCE em estudos controlados por placebo6, duplo-cegos, de 18 até 24 semanas e reações adversas derivadas de experiência pós-comercialização estão classificadas por frequência:
Reação muito comum (≥ 1/10): hipoglicemia28 (quando utilizado com sulfonilureia ou insulina5)a.
Reações comuns (≥ 1/100 e < 1/10): monilíase vaginal, vulvovaginite106, balanite e outras infecções90 genitaisa, micção107 aumentadaa, prurido108, reações alérgicas de pele109 (ex. rash110, urticária111)b, infecções90 do trato urinário91a (incluindo pielonefrite93 e urosepse)b, sede, aumento dos lipídios séricosc.
Reações incomuns (≥ 1/1.000 e < 1/100): hipovolemia85a, disúria112, aumento da creatinina48 séricaa, cetoacidoseb, taxa de filtração glomerular diminuídaa, aumento do hematócrito35c (para JARDIANCE 25 mg).
Reação rara (≥ 1/10.000 e < 1/1000): aumento do hematócrito35c (para JARDIANCE 10 mg).
Reação com frequência desconhecida: angioedema113b.
a vide subitens a seguir para informações adicionais.
b derivadas de experiência pós-comercialização.
c vide “2.RESULTADOS DE EFICÁCIA” para informações adicionais.
Descrição de reações adversas selecionadas
As frequências das reações adversas abaixo foram calculadas independentemente de suas causalidades.
Hipoglicemia28
A frequência de hipoglicemia28 dependeu da terapia de base que foi utilizada nos respectivos estudos e foi semelhante na monoterapia com JARDIANCE e com o placebo6, em combinação com metformina4, em combinação com pioglitazona com ou sem metformina4 e em combinação com linagliptina mais metformina4. A frequência de pacientes com hipoglicemia28 foi maior em pacientes tratados com JARDIANCE em comparação ao placebo6, quando administrado em combinação com metformina4 mais sulfonilureia, e em combinação com insulina5 com ou sem metformina4 e com ou sem sulfonilureia.
Hipoglicemia28 grave (eventos que necessitam de assistência)
A frequência de pacientes com eventos hipoglicêmicos graves foi baixa (<1%) e semelhante na monoterapia com JARDIANCE e com o placebo6, em combinação com metformina4 com ou sem sulfonilureia, em combinação com pioglitazona com ou sem metformina4 e em combinação com linagliptina mais metformina4.
A frequência de pacientes com eventos hipoglicêmicos graves foi maior em pacientes tratados com JARDIANCE em comparação ao placebo6, quando administrado em combinação com insulina5 com ou sem metformina4 e com ou sem sulfonilureia.
Tabela 18 – Frequência de pacientes com eventos de hipoglicemia28 confirmados por estudo (1245.19; 1245.20; 1245.23(met); 1245.23(met+SU); 1245.33, 1245.49; 1275.9(lina+met) e 1245.25 Conjunto Tratado1).
|
Grupo de Tratamento |
Placebo6 |
JARDIANCE 10 mg |
JARDIANCE 25 mg |
|
Monoterapia (1245.20) (24 semanas) |
|||
|
n |
229 |
224 |
223 |
|
Geral confirmado (%) |
0,4% |
0,4% |
0,4% |
|
Grave (%) |
0% |
0% |
0% |
|
Em combinação com metformina4 (1245.23 (met)) (24 semanas) |
|||
|
n |
206 |
217 |
214 |
|
Geral confirmado (%) |
0,5% |
1,8% |
1,4% |
|
Grave (%) |
0% |
0% |
0% |
|
Em combinação com metformina4 + sulfonilureia (1245.23 (met + SU)) (24 semanas) |
|||
|
n |
225 |
224 |
217 |
|
Geral confirmado (%) |
8,4% |
16,1% |
11,5% |
|
Grave (%) |
0% |
0% |
0% |
|
Em combinação com pioglitazona com ou sem metformina4 (1245.19) (24 semanas) |
|||
|
n |
165 |
165 |
168 |
|
Geral confirmado (%) |
1,8% |
1,2% |
2,4% |
|
Grave (%) |
0% |
0% |
0% |
|
Em combinação com insulina5 basal (1245.33) (18 semanas2 / 78 semanas) |
|||
|
n |
170 |
169 |
155 |
|
Geral confirmado (%) |
20,6%/ 35,3% |
19,5%/ 36,1% |
28,4%/ 36,1% |
|
Grave (%) |
0%/ 0% |
0%/ 0% |
1,3%/ 1,3% |
|
Em combinação com insulina5 em múltiplas doses com ou sem metformina4 (1245.49) (18 semanas2 / 52 semanas) |
|||
|
n |
188 |
186 |
189 |
|
Geral confirmado (%) |
37,2%/ 58,0% |
39,8%/ 51,1% |
41,3%/ 57,7% |
|
Grave (%) |
1,6%/ 1,6% |
1,6%/ 1,6% |
0,5%/ 0,5% |
|
Em combinação com metformina4 e linagliptina (1275.9) (24 semanas)3 |
|||
|
n |
n=110 |
n=112 |
n=110 |
|
Geral confirmado (%) |
0,9% |
0.0% |
2.7% |
|
Grave (%) |
0% |
0% |
0% |
|
EMPA-REG OUTCOME® (1245.25) |
|||
|
n |
2333 |
2345 |
2342 |
|
Geral confirmado (%) |
27,9% |
28% |
27,6% |
|
Grave (%) |
1,5% |
1,4% |
1,3% |
Confirmado: glicemia12 ≤70 mL/dL ou assistência necessária.
Grave: assistência necessária.
1 ou seja pacientes que receberam pelo menos uma dose do fármaco70 no estudo
2 A dose de insulina5 como medicação de base deveria ser estável durante as primeiras 18 semanas
3 Esta foi uma combinação em dose fixa de empagliflozina com linagliptina 5 mg com um tratamento de base com metformina4 (vide “2. RESULTADOS DE EFICÁCIA”)
Dados Fonte: 1245.19 [U12-1516, Tabela 15.3.2.3: 3], 1245.20 [U12-1517, Tabela 15.3.2.3: 2], 1245.23 [U12-1518, Tabelas 15.1.3.2.3: 3 e 15.2.3.2.3: 3], 1245.33 [U12-3817, Tabelas 15.3.2.3: 3 e 15.4.5: 3], 1245.49 [U13-2122, Tabelas 15.3.2.4: 3 e 15.3.2.5: 3], 1275.9 [c02820144-01 Tabela 15.4.2: 12]
Infecção92 do trato urinário91
A frequência global de eventos adversos de infecção92 do trato urinário91 foi semelhante nos pacientes tratados com JARDIANCE 25 mg e placebo6 (7,0% e 7,2%) e superior nos pacientes tratados com JARDIANCE 10 mg (8,8 %). Semelhante ao placebo6, a infecção92 do trato urinário91 foi relatada com mais frequência para JARDIANCE em pacientes com histórico de infecções90 do trato urinário91 crônicas ou recorrentes. A intensidade de infecções90 do trato urinário91 foi semelhante à do placebo6 para relatos de intensidade leve, moderada e grave. Eventos de infecções90 do trato urinário91 foram relatados mais frequentemente para empagliflozina em comparação com placebo6 em pacientes do sexo feminino, mas não em pacientes do sexo masculino.
Monilíase vaginal, vulvovaginites, balanite e outras infecções90 genitais
Monilíase vaginal, vulvovaginites, balanite e outras infecções90 genitais foram relatadas mais frequentemente para JARDIANCE 10 mg (4,0%) e JARDIANCE 25 mg (3,9%) em comparação com placebo6 (1,0%) e foram mais frequentes para empagliflozina comparado ao placebo6 em pacientes do sexo feminino. A diferença de frequência foi menos pronunciada em pacientes do sexo masculino. As infecções90 do trato genital foram de intensidade leve ou moderada, e não houve eventos de intensidade grave.
Aumento da micção107
Como esperado, devido ao seu mecanismo de ação, observou-se em frequências mais elevadas aumento da micção107 (tal como avaliado pela pesquisa de termo preferencial incluindo polaciúria, poliúria114, noctúria) em pacientes tratados com JARDIANCE 10 mg (3,5%) e JARDIANCE 25 mg (3,3%) em comparação ao placebo6 (1,4%). O aumento da micção107 foi em sua maioria de intensidade leve ou moderada. A frequência de noctúria relatada foi comparável entre placebo6 e JARDIANCE (<1%).
Hipovolemia85
A frequência global de hipovolemia85 (incluindo os termos predefinidos, queda da pressão arterial22 (ambulatorial), queda da pressão arterial sistólica11, desidratação84, hipotensão88, hipovolemia85, hipotensão88 ortostática e síncope115) foi semelhante ao placebo6 (JARDIANCE 10 mg = 0,6 %, JARDIANCE 25 mg = 0,4% e placebo6 = 0,3%). O efeito da empagliflozina na excreção urinária de glicose56 está associado à diurese63 osmótica86, o que poderia afetar o estado de hidratação de pacientes com 75 anos de idade ou mais. Em pacientes com 75 anos ou mais de idade (agrupamento de todos os pacientes com diabetes36, n = 13.402), a frequência de eventos de hipovolemia85 foi semelhante para JARDIANCE 10 mg (2,3%) em comparação com o placebo6 (2,1%), mas aumenta com JARDIANCE 25 mg (4,3%).
Aumento da creatinina48 sérica e taxa de filtração glomerular diminuída
A frequência global de pacientes com aumento da creatinina48 sérica e diminuição da taxa de filtração glomerular foi semelhante entre empagliflozina e placebo6 (aumento da creatinina48 sérica: empagliflozina 10 mg= 0,6%, empagliflozina 25 mg= 0,1%, placebo6= 0,5%; taxa de filtração glomerular diminuída: empagliflozina 10 mg= 0,1 %, empagliflozina 25 mg= 0%, placebo6= 0,3%).
Em estudos duplo-cegos, controlados por placebo6 e de duração de 76 semanas, foram observados aumentos transitórios iniciais da creatinina48 (alteração média em relação ao basal após 12 semanas: empagliflozina 10 mg= 0,02 mg/dL20, empagliflozina 25 mg= 0,01 mg/dL20) e diminuição transitória inicial nas taxas de filtração glomerular estimada (alteração média em relação ao basal após 12 semanas: empagliflozina 10 mg= -1,34 mL/min/1,73m2, empagliflozina 25 mg= -1,37 mL/min/1,73m2). Estas alterações foram geralmente reversíveis durante o tratamento contínuo ou após a descontinuação do medicamento (vide “2. RESULTADOS DE EFICÁCIA”, figura 6: TFGe ao longo do tempo, do estudo EMPA-REG OUTCOME®).
Atenção: este produto é um medicamento novo e, embora as pesquisas tenham indicado eficácia e segurança aceitáveis, mesmo que indicado e utilizado corretamente, podem ocorrer eventos adversos imprevisíveis ou desconhecidos.
Nesse caso, notifique os eventos adversos pelo Sistema de Notificações em Vigilância Sanitária - NOTIVISA ou a Vigilância Sanitária Estadual ou Municipal.
SUPERDOSE
Durante os estudos clínicos controlados em indivíduos sadios, doses únicas de até 800 mg de empagliflozina, equivalentes a 32 vezes a dose diária máxima recomendada, foram bem toleradas.
Tratamento
Na eventualidade de uma superdose, deve-se iniciar tratamento de suporte apropriado ao estado clínico do paciente. Não há estudos sobre a remoção de empagliflozina por hemodiálise52.
Em caso de intoxicação ligue para 0800 722 6001, se você precisar de mais orientações.
DIZERES LEGAIS
VENDA SOB PRESCRIÇÃO MÉDICA
MS – 1.0367.0172
Farm. Resp.: Dímitra Apostolopoulou - CRF-SP 08828
Importado por:
Boehringer Ingelheim do Brasil Quím. e Farm. Ltda.
Rod. Régis Bittencourt, km 286
Itapecerica da Serra - SP
CNPJ 60.831.658/0021-10
Fabricado por:
Boehringer Ingelheim Pharma GmbH & Co. KG
Ingelheim am Rhein - Alemanha
SAC 0800 701 6633






