

Triaxin (Bula do profissional de saúde)
EUROFARMA LABORATÓRIOS S.A.
IDENTIFICAÇÃO DO MEDICAMENTO
Triaxin®
ceftriaxona sódica
Injetável 500 mg e 1 g
Medicamento similar equivalente ao medicamento de referência.
FORMA FARMACÊUTICA E APRESENTAÇÃO:
Pó para solução injetável para administração intramuscular
Embalagens com 1 frasco-ampola e 1 ampola de solução diluente (lidocaína 1%)
USO INTRAMUSCULAR (IM)
USO ADULTO E PEDIÁTRICO
COMPOSIÇÃO:
Cada frasco-ampola de Triaxin 500 mg contém:
| ceftriaxona sódica hemieptaidratada (equivalente a 500 mg de ceftriaxona base) | 596,49 mg |
Cada frasco-ampola de Triaxin 1 g contém:
| ceftriaxona sódica hemieptaidratada (equivalente a 1 g de ceftriaxona base) | 1,193 g |
Cada 1 grama1 de ceftriaxona sódica contém aproximadamente 83 mg (3,6 mEq) de SÓDIO.
Cada mL de solução diluente (lidocaína 1%) contém:
| cloridrato de lidocaína | 10 mg |
| veículo q.s.p. | 1 mL |
Veículo: cloreto de sódio, metilparabeno, ácido clorídrico2, hidróxido de sódio e água para injetáveis.
INFORMAÇÕES AO PACIENTE
Solicitamos a gentileza de ler cuidadosamente as informações a seguir. Caso não esteja seguro a respeito de determinado item, por favor, informe ao seu médico.
INFORMAÇÕES TÉCNICAS AOS PROFISSIONAIS DE SAÚDE3
INDICAÇÕES
Este medicamento é indicado para o tratamento de infecções4 causadas por microrganismos sensíveis à ceftriaxona, como:
- Sepse5;
- Meningite6;
- Borreliose de Lyme disseminada (estágios iniciais e tardios da doença) (doença de Lyme);
- Infecções4 intra-abdominais (peritonites, infecções4 do trato gastrintestinal e biliar);
- Infecções4 ósseas, articulares, tecidos moles, pele7 e feridas;
- Infecções4 em pacientes imunocomprometidos;
- Infecções4 renais e do trato urinário8;
- Infecções4 do trato respiratório, particularmente pneumonia9 e infecções4 otorrinolaringológicas;
- Infecções4 genitais, inclusive gonorreia10;
- Profilaxia perioperatória de infecções4.
RESULTADOS DE EFICÁCIA
O tratamento com ceftriaxona é eficaz em infecções4 de gravidade variável, incluindo a sepse5 neonatal e em adultos, causadas por microrganismos sensíveis. 38,11,41
É indicado no tratamento empírico da meningite6 em crianças acima de 1 ano associado à ampicilina 9Sua eficácia em adultos é comparável à da associação ampicilina e cloranfenicol12 e, em crianças, aos seguintes antibióticos: cloranfenicol, ampicilina (isolados ou em associação), cefepima e cefotaxima, com a vantagem de posologia apenas 1 vez ao dia.9,35,32
No tratamento das infecções4 respiratórias agudas ou crônicas agudizadas sua eficácia é observada em crianças, adultos e idosos, na pneumonia9 comunitária e hospitalar, de gravidade variável, e em casos graves.33,15,10,21,4,25
Seu uso em dose única no tratamento da otite média11 aguda em crianças tem eficácia similar à do tratamento com amoxicilina durante 7 a 10 dias, associação amoxicilina e ácido clavulânico e sulfametoxazol e trimetoprima e tem sua indicação como alternativa quando a aderência ao tratamento for questionável.40,5,3
A ceftriaxona mostrou-se eficaz no tratamento das infecções4 renais e do trato urinário8, não-complicadas e complicadas.4,19 Sua eficácia e segurança também foram demonstradas em mulheres grávidas42, crianças e adolescentes.23
No tratamento da peritonite12 bacteriana espontânea em pacientes cirróticos, ocorre cura bacteriológica de até 100% em 48 horas14. Na febre tifoide13 seu uso é seguro e eficaz, em adultos e crianças, comparável ao cloranfenicol29. Nas diarreias causadas por Shigella, Salmonella, E. coli e Campylobacter, em crianças, tem eficácia similar quando comparado ao ciprofloxacino24.
Sua eficácia também é observada no tratamento empírico de infecções4 bacterianas em crianças e adultos imunocomprometidos com neutropenia14 febril e câncer1518,27,1. Nesses pacientes, o uso de ceftriaxona diário, uma vez ao dia, é mais custo-efetivo do que a ceftazidima, três doses ao dia, ambos em associação à amicacina34,1.
Na profilaxia perioperatória de infecções4, sua administração em dose única no pré-operatório tem eficácia superior ou igual a outros antibióticos administrados em múltiplas doses. É superior à associação de gentamicina e metronidazol em cirurgias intestinais30 e a cefoxitina, em cirurgias abdominais31. Em relação ao cefepime (este também em dose única), a eficácia nas cirurgias colorretais é semelhante43. Nas cirurgias ginecológicas, biliares e cardiovasculares, a eficácia de sua administração em dose única é similar a cefazolina em múltiplas doses17,22,37. Nas cirurgias mamárias, observou-se menor incidência16 de infecção17 pós-operatória quando comparado a ceftazidima39. Nas cirurgias ortopédicas sua eficácia é semelhante à de cefuroxima28.
Na profilaxia de infecção17 após trauma penetrante, a administração precoce (dentro de 2 horas) de ceftriaxona 2 g em dose única tem eficácia semelhante ao uso de cefoxitina na dose de 2 g, 3 vezes ao dia por 3 dias associado a um menor custo de tratamento36.
A ceftriaxona em uma única dose é eficaz para o tratamento da gonorreia10 com resultados de erradicação da bactéria18 que variam de 98% a 100%16,19. Sua eficácia em dose única no tratamento do cancroide é similar à azitromicina .26 Sua associação com doxicilina é tão eficaz quanto a associação clindamicina e ciprofloxacino no tratamento da doença inflamatória pélvica19.2
No tratamento da Doença de Lyme mostra-se superior à penicilina e pode ser considerada droga de escolha.6,7,8
No tratamento das celulites, sua eficácia é comparável a cefazolina.13
Referências Bibliográficas:
- Ariffin H, Arasu A, Mahfuzah M et al: Single-daily ceftriaxone plus amikacin versus thrice-daily ceftazidime plus amikacin as empirical treatment of febrile neutropenia14 in children with cancer15. J Paediatr Child Health 2001: 37:38-43.
- Arrendondo JL, Diaz V, Gaitan H et al: Oral clindamycin and ciprofloxacin versus intramuscular ceftriaxone and oral doxycycline in the treatment of mild-to-moderate pelvic inflammatory disease in outpatients. Clin Infect Dis 1997; 24:170-178.
- Barnett E, Teele D, Klein J et al: Comparison of ceftriaxone and trimethoprim-sulfamethoxazole for acute otitis media. Pediatrics 1997; 99:23-28.
- Brogden RN & Ward A: Ceftriaxone: a reappraisal of its antibacterial activity and pharmacokinetic properties, and an update on its therapeutic use with particular reference to once-daily administration. Drugs 1988; 35:604- 645.
- Cohen R, Navel M, Grunberg J et al: One dose ceftriaxone vs ten days of amoxicillin/clavulanate therapy for acute otitis media: clinical efficacy and change in nasopharyngeal flora. Pediatr Infect Dis J 1999; 18:403-409.
- Dattwyler RJ, Halperin JJ, Pass H et al: Ceftriaxone as effective therapy in refractory Lyme disease. J Infect Dis 1987; 155:1322-1325.
- Dattwyler RJ, Halperin JJ, Volkman DJ et al: Treatment of late Lyme borreliosis - randomised comparison of ceftriaxone and penicillin. Lancet 1988; 1:1191-1194.
- Dattwyler RJ, Luft BJ, Kunkel MJ et al: Ceftriaxone compared with doxycycline for the treatment of acute disseminated lyme disease. N Engl J Med 1997; 337:289-294.
- Feigin RD, McCracken GH & Klein JO: Diagnosis and management of meningitis. Pediatr Infect Dis J 1992; 11:785-814.
- Garber GE, Auger P, Chan RMT et al: A multicenter, open comparative study of parenteral cefotaxime and ceftriaxone in the treatment of nosocomial lower respiratory tract infections. Diagn Microbiol Infect Dis 1992; 15:85-88.
- Ghosen V, Chamali R, Bar-Moshe O et al: Clinical study of Rocephin(R), a 3rd generation cephalosporin in various septicaemias. Chemotherapy 1981; 27(suppl 1):100-103.
- Girgis NI, Abu El Ella AH, Farid Z et al: Ceftriaxone alone compared to ampicillin and chloramphenicol in the treatment of bacterial meningitis. Chemotherapy 1988; 34:16-20.
- Goldstein NH, Topiel MS, Ehrlich A et al: A comparative study of ceftriaxone vs cefazolin in the treatment of cellulitis. Curr Ther Res 1984; 36:653-657.
- Gomez-Jimenez J, Ribera E, Gasser I et al: Randomized trial comparing ceftriaxone with cefonicid for treatment of spontaneous bacterial peritonitis in cirrhotic patients. Antimicrob Agents Chemother 1993; 37:1587- 1592.
- Grossman RF, Campbell DA, Landis SJ et al: Treatment of community- acquired pneumonia9 in the elderly: the role of cefepime, a fouth- generation cephalosporin. J Antimicrob Chemother 1999; 43:549-554.
- Handsfield HH, Dalu ZA, Martin DH et al: Multicenter trial of single-dose azithromycin vs ceftriaxone in the treatment of uncomplicated gonorrhea. Sex Transm Dis 1994; 21:107-111.
- Hemsell DL, Menon MO & Friedman AJ: Ceftriaxone or cefazolin prophylaxis for the prevention of infection after vaginal hysterectomy. Am J Surg 1984; 148(Suppl 4a):22-26.
- Hoepelman IM, Rozenberg-Arska M & Verhoef J: Comparison of once daily ceftriaxone with gentamicin plus cefuroxime for treatment of serious bacterial infections. Lancet 1988; 1:1305-1309.
- Iravani A & Richard GA: Single-dose ceftriaxone versus multiple-dose trimethoprim-sulfamethoxazole in the treatment of acute urinary tract infections. Antimicrob Agents Chemother 1985; 27:158-161.
- Jones RB, Mogabgab WJ, McCormack WM et al: Randomized comparison of cefotaxime and ceftriaxone in patients with uncomplicated gonorrhea. Clin Ther 1991; 13:550-556.
- Keller R & Humair L: Treatment of severe lower respiratory tract infections with ceftriaxone (Ro 13-9904): a pilot study. Chemotherapy 1981; 27(suppl 1):93-99.
- Kellum JM Jr, Gargano S, Gorbach SL et al: Antibiotic prophylaxis in high-risk biliary operations: multicenter trial of single preoperative ceftriaxone versus multidose cefazolin. Am J Surg 1984; 148(Suppl 4a):15-18.
- Komoroski EM, Lensing SY, Portilla MG et al: Single-dose intramuscular ceftriaxone for the treatment of uncomplicated cystitis in children and adolescents. Curr Ther Res 1999; 60(11):580-594.
- Leibovitz E, Janco J, Piglansky L et al: Oral ciprofloxacin vs. intramuscular ceftriaxone as empiric treatment of acute invasive diarrhea in children. Pediatr Infect Dis 2000; 19(11):1060-1067.
- Mangi RJ, Peccerillo, Ryan J et al: Cefoperazone versus ceftriaxone monotherapy on nosocomial pneumonia9. Diagn Microbiol Infect Dis 1992; 15:441-447.
- Martin DH, Sargent SJ, Wendel GD et al: Comparison of azithromycin and ceftriaxone for the treatment of chancroid. Clin Infect Dis 1995; 21:409-414.
- Menichetti F, Del Favero A, Bucaneve G et al: Ceftriaxone versus aztreonam plus cefazolin for infections in cancer15 patients with adequate neutrophil counts. Infection 1990; 18:166-169.
- Meyer JM: Comparative study of ceftriaxone and cefuroxime for perioperative prophylaxis in orthopedic surgery. Am J Surg 1984; 148:27-29.
- Moosa A & Rubidge CJ: Once daily ceftriaxone vs chloramphenicol for treatment of typhoid fever in children. Pediatr Infect Dis J 1989; 8:696-699.
- Morris WT: Ceftriaxone is more effective than gentamicin/metronidazole prophylaxis in reducing wound and urinary tract infections after bowel operations: results of a controlled, randomized, blind critical trial. Dis Colon20 Rectum 1993; 36:826-833.
- Morris WT: Effectiveness of ceftriaxone versus cefoxitin in reducing chest and wound infections after upper abdominal operations. Am J Surg 1994; 167:391-395.
- Peltola H, Anttila M, Renkonen OV et al: Randomised comparison of chloramphenicol, ampicillin, cefotaxime, and ceftriaxone for childhood bacterial meningitis. Lancet 1989; 1:1281-1287.
- Rascio N, Marseglia GL & Ugazio AG: The treatment of pneumonia9 in children: ceftriaxone v amoxicillin plus tobramycin--an open trial. Clin Trials J 1985; 22:401-404.
- Rossini F, Pioltelli P, Bolis S et al: Ceftriaxone/amikacin vs ceftazidime/amikacin as empirical therapy for fever in patients with haematological malignancy and severe granulocytopenia. Clin Drug Invest 1998; 15(5):425- 433.
- Saez-Llorens X & O'Ryan M: Cefepime in the empiric treatment of meningitis in children. Pediatr Infect Dis J 2001; 20(3):356-361.
- Schmidt-Matthiesen A, Roding H, Windolf J et al: A prospective, randomized comparison of single- vs multipledose antibiotic prophylaxis in penetrating trauma. Chemotherapy 1999; 45:380-391.
- Soteriou M, Recker F, Geroulanos S et al: Perioperative antibiotic prophylaxis in cardiovascular surgery: a prospective randomized comparative trial of cefazolin versus ceftriaxone. World J Surg 1989; 13:798-802.
- Stone HH, Mullins RJ, Strom PR et al: Ceftriaxone versus combined gentamicin and clindamycin for polymicrobial surgical sepsis. Am J Surg 1984; 148:30-34.
- Thomas R, Alvino P, Cortino GR et al: Long-acting versus short-acting cephalosporins for preoperative prophylaxis in breast surgery: a randomized double-blind trial involving 1,766 patients. Chemotherapy 1999; 45:217-223.
- Varsano I, Frydman M, Amir J et al: Single intramuscular dose of ceftriaxone as compared to 7-day amoxicillin therapy for acute otitis media in children. Chemotherapy 1988; 34:39-46.
- Wiese G: Treatment of neonatal sepsis with ceftriaxone/gentamicin and with azlocillin/gentamicin: a clinical comparison of efficacy and tolerability. Chemotherapy 1988; 34:158-163.
- Wing DA, Hendershott CM, Debuque L et al: A randomized trial of three antibiotic regimens for the treatment of pyelonephritis in pregnancy. Obstet Gynecol 1998; 92:249-253.
- Zanella E, Rulli F & The 230 Study Group: A multicenter randomized trial of prophylaxis with intravenous cefepime + metronidazole or ceftriaxone + metronidazole in colorectal surgery. J Chemother 2000; 12(1):63-71.
CARACTERÍSTICAS FARMACOLÓGICAS
Farmacodinâmica
Mecanismo de Ação
A atividade bactericida da ceftriaxona deve-se à inibição da síntese da parede celular. A ceftriaxona, in vitro, é ativa contra um amplo espectro de microrganismos Gram-positivos e Gram-negativos, sendo altamente estável à maioria das betalactamases, tanto cefalosporinases quanto penicilinases desses microrganismos. A ceftriaxona é normalmente ativa in vitro contra os seguintes microrganismos e suas respectivas infecções4:
Aeróbios Gram-positivos:
- Staphylococcus aureus (sensíveis à meticilina),
- Staphylococci coagulase-negativo,
- Streptococcus pyogenes (Beta hemolítico grupo A),
- Streptococcus agalactiae (Beta hemolítico grupo B),
- Streptococci beta hemolítico (grupo não-A ou B),
- Streptococcus viridans
- Streptococcus pneumoniae
Obs: Os estafilococos resistentes à meticilina são resistentes às cefalosporinas, inclusive à ceftriaxona. Em geral, Enterococos faecalis, Enterococos faecium e Listeria monocytogenes também são resistentes.
Aeróbios Gram-negativos:
- Acinetobacter lwoffi,
- Acinetobacter anitratus (principalmente Acinetobacter baumanii)*,
- Aeromonas hydrophila,
- Alcaligenes faecalis,
- Alcaligenes odorans,
- Bactéria18 Alcaligenes-like,
- Borrelia burgdorferi,
- Capnocytophaga spp.,
- Citrobacter diversus (incluindo C. amalonaticus),
- Citrobacter freundii*,
- Escherichia coli,
- Enterobacter aerogenes*,
- Enterobacter cloacae*,
- Enterobacter spp. (outros)*,
- Haemophilus ducreyi,
- Haemophilus influenzae,
- Haemophilus parainfluenzae,
- Hafnia alvei,
- Klebsiella oxytoca,
- Klebsiella pneumoniae**,
- Moraxella catarrhalis (antiga Branhamella catarrhalis),
- Moraxella osloensis,
- Moraxella spp. (outras),
- Morganella morganii,
- Neisseria gonorrhoeae,
- Neisseria meningitidis,
- Pasteurella multocida,
- Plesiomonas shigelloides,
- Proteus mirabilis,
- Proteus penneri*,
- Proteus vulgaris*,
- Pseudomonas fluorescens*,
- Pseudomonas spp. (outras)*,
- Providentia rettgeri*,
- Providentia spp. (outras),
- Salmonella typhi,
- Salmonella spp (não-tifoide),
- Serratia marcescens*,
- Serratia spp. (outras)*,
- Shigella spp.,
- Vibrio spp.,
- Yersinia enterocolitica,
- Yersinia spp. (outras).
*Alguns isolados dessas espécies são resistentes à ceftriaxona, principalmente por causa da produção de betalactamase codificada cromossomicamente.
** Alguns isolados dessas espécies são resistentes por causa da produção de betalactamase de espectro ampliado mediada por plasmídio.
Obs: Muitas cepas21 de microrganismos anteriormente mencionados que apresentam resistência a outros antibióticos, como, amino e ureidopenicilina, cefalosporinas mais antigas e aminoglicosídeos, são sensíveis à ceftriaxona. Treponema pallidum é sensível à ceftriaxona in vitro e em experimentação animal. Trabalhos clínicos indicam que tanto a sífilis22 primária como a secundária respondem bem ao tratamento com ceftriaxona. Com poucas exceções clínicas, isolados de P. aeruginosa são resistentes à ceftriaxona.
Microrganismos anaeróbicos: Bacteroides spp. (sensíveis à bile23)*, Clostridium spp.(exceto C. difficile), Fusobacterium nucleatum, Fusobacterium spp (outros), Gaffkia anaerobica (anteriormente Peptococcus), Peptostreptococcus spp.
*Alguns isolados dessa espécie são resistentes por causa da produção de betalactamase.
Obs: Muitas cepas21 de Bacteroides spp. produtoras de betalactamases (especialmente B. fragillis) são resistentes. Clostridium difficile é resistente.
A sensibilidade à ceftriaxona pode ser determinada por meio do teste de difusão com disco ou do teste de diluição com ágar ou caldo que utiliza técnicas padronizadas para testes de sensibilidade como as recomendadas pelo National Committee for Clinical Laboratory Standards (NCCLS).
O NCCLS fornece os seguintes parâmetros para a ceftriaxona:
Teste de sensibilidade por diluição (concentrações inibitórias em mg/L): sensível = 8 mg/L; moderadamente sensível 16 - 32 mg/L; resistentes = 64 mg/L.
Teste de sensibilidade por difusão que utilizam disco com 30 mcg de ceftriaxona (diâmetro da zona de inibição em mm): sensível = 21 mm, moderadamente sensível = 20 - 14 mm, resistentes = 13 mm.
Os microrganismos devem ser testados com os discos de ceftriaxona uma vez que ficou demonstrado in vitro, que a ceftriaxona é ativa contra certas cepas21 que se mostraram resistentes em discos da classe cefalosporina.
Quando as normas recomendadas pelo NCCLS não estão disponíveis, pode-se utilizar outras normas bem padronizadas de sensibilidade e interpretação dos testes.
Farmacocinética
A farmacocinética da ceftriaxona não é linear e todos os parâmetros farmacocinéticos básicos, exceto a meia vida de eliminação, são dependentes da dose se baseados nas concentrações totais do fármaco24, aumentando menos do que proporcionalmente com a dose. A não linearidade é devida à saturação da ligação com as proteínas25 plasmáticas e é observada, portanto, para a ceftriaxona plasmática total, mas não para a ceftriaxona livre (não ligada).
Absorção
Triaxin é administrado como uma injeção intramuscular26 ou como uma injeção27 IV ou infusão.
A concentração plasmática máxima depois de dose intramuscular única de 1 g é de cerca de 81 mg/L e é alcançada em 2 - 3 horas após administração. As áreas sob as curvas de concentração plasmática x tempo, após administração IM e IV, são equivalentes. Isso significa que a biodisponibilidade da ceftriaxona após administração IM é de 100%. Após a administração intravenosa em bolus28 de 500 mg e 1 g de ceftriaxona, o pico plasmático médio dos níveis de ceftriaxona é aproximadamente 120 e 200 mg/L, respectivamente. Após infusão intravenosa de 500 mg, 1 g e 2 g de ceftriaxona, os níveis plasmáticos de ceftriaxona são aproximadamente 80, 150 e 250 mg/L, respectivamente. Após injeção intramuscular26, o pico plasmático médio dos níveis de ceftriaxona é metade do valor observado após administração intravenosa de uma dose equivalente.
Distribuição
O volume de distribuição da ceftriaxona é de 7 a 12 litros. A ceftriaxona mostrou excelente penetração tissular29 e nos líquidos orgânicos após dose de 1 – 2 g. Alcança concentrações bem acima da concentração inibitória mínima contra a maioria dos patógenos responsáveis pela infecção17 e é detectável por mais de 24 horas em mais de 60 tecidos ou líquidos orgânicos, incluindo pulmões30, coração31, fígado32 e vias biliares33, amígdalas34, ouvido médio35, mucosa36 nasal, ossos e fluidos cérebro37-espinhal, pleural, prostático e sinovial. Na administração intravenosa, a ceftriaxona difunde-se rapidamente para o líquido intersticial38, onde a concentração bactericida contra organismos sensíveis é mantida por 24 horas (vide figura).
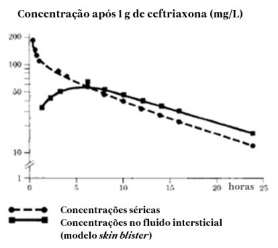
Ligação proteica
A ceftriaxona liga-se de modo reversível à albumina39. A ligação com proteínas25 plasmáticas é aproximadamente 95% em concentrações plasmáticas menores que 100 mg/L. Essa ligação é saturável e a porção ligada diminui com o aumento da concentração (até 85% em concentrações de 300 mg/L).
Penetração em tecidos específicos
A ceftriaxona atravessa meninges40 e essa penetração é maior em meninges40 inflamadas. A média das concentrações de pico de ceftriaxona no líquido cefalorraquidiano41 (LCR) reportada corresponde a até 25% dos níveis plasmáticos em pacientes com meningite6 bacteriana comparada com 2% de níveis plasmáticos em pacientes com meninges40 não inflamadas. As concentrações de pico de ceftriaxona no LCR são atingidas em, aproximadamente, quatro a seis horas após injeção27 intravenosa.
A ceftriaxona atravessa a placenta e é excretada pelo leite em baixas concentrações.
Metabolização
A ceftriaxona não é metabolizada sistemicamente, mas convertida a metabólitos42 microbiologicamente inativos pela flora intestinal.
Eliminação
A depuração total do plasma43 é 10 - 22 mL/min. A depuração renal44 é 5 - 12 mL/min.
Em adultos, cerca de 50 - 60% de ceftriaxona é excretada sob a forma inalterada na urina45, enquanto 40 – 50% são excretados sob a forma inalterada na bile23. A meia-vida de eliminação em adultos sadios é de aproximadamente 8 horas.
Farmacocinética em situações clínicas especiais
População Pediátrica: a meia-vida da ceftriaxona é prolongada em neonatos46. Em pacientes desde o nascimento até 14 dias de idade, os níveis de ceftriaxona livre podem ser aumentados por fatores como a filtração glomerular reduzida e a ligação proteica alterada. Durante a infância, a meia-vida é menor que em neonatos46 ou adultos. A depuração plasmática e o volume de distribuição da ceftriaxona total são maiores em neonatos46, lactentes47 e crianças do que em adultos.
População Geriátrica: em indivíduos idosos, com mais de 75 anos, a média da meia-vida de eliminação é cerca de 2 a 3 vezes mais longa que em pacientes adultos.
Insuficiência renal48: em pacientes com insuficiência renal48, a farmacocinética da ceftriaxona é minimamente alterada, sendo a meia-vida de eliminação apenas discretamente aumentada (menos que duas vezes), mesmo em pacientes com insuficiência renal48 grave. O modesto aumento na meia-vida em pacientes com insuficiência renal48 é devido ao aumento compensatório na depuração não renal44, originado por uma redução na ligação proteica e por aumento correspondente na depuração não renal44 da ceftriaxona total.
Insuficiência hepática49: em pacientes com insuficiência hepática49, a farmacocinética da ceftriaxona é minimamente alterada, sendo a meia-vida de eliminação apenas discretamente aumentada (menos que duas vezes).
Em pacientes com insuficiência hepática49, a meia-vida de eliminação da ceftriaxona não é aumentada, por causa de um aumento compensatório na depuração renal44. Isto ocorre também por causa de um aumento na fração de ceftriaxona livre no plasma43, que contribuiu para o aumento paradoxal50 observado na depuração de ceftriaxona total, paralelamente a um aumento do volume de distribuição.
Segurança não-clínica
Os dados não clínicos não revelam riscos especiais para o ser humano, segundo estudos convencionais de farmacologia51 de segurança, toxicidade52 de dose aguda e repetida, genotoxicidade ou toxicidade52 reprodutiva.
Carcinogenicidade
Não foram conduzidos estudos de carcinogenicidade para estabelecer o potencial carcinogênico de Triaxin.
Genotoxicidade
Nenhuma evidência de mutagenicidade foi encontrada in vitro ou in vivo.
Toxicidade52 reprodutiva
Estudos reprodutivos em animais não demostraram evidência de embriotoxicidade, fetotoxicidade, teratogenicidade, no nascimento ou no desenvolvimento perinatal e pós-natal. Em primatas, não foi observada embriotoxicidade ou teratogenicidade.
CONTRAINDICAÇÕES
Hipersensibilidade: Triaxin é contraindicado a pacientes com conhecida hipersensibilidade à ceftriaxona, a qualquer um dos excipientes da formulação ou a qualquer outro cefalosporínico. Pacientes com histórico de reações de hipersensibilidade à penicilina e outros agentes betalactâmicos podem apresentar maior risco de hipersensibilidade à ceftriaxona (vide item 5. ADVERTÊNCIAS E PRECAUÇÕES – Hipersensibilidade).
Lidocaína: contraindicações à lidocaína devem ser excluídas antes da administração de injeções intramusculares de ceftriaxona, nas quais a solução de lidocaína deve ser utilizada como solvente. Favor consultar as contraindicações descritas na bula da lidocaína. Soluções de ceftriaxona que contém lidocaína nunca devem ser administradas por via intravenosa.
Neonatos46 prematuros: Triaxin é contraindicado a neonatos46 prematuros com idade pós- menstrual (idade corrigida) de até 41 semanas (idade gestacional + idade cronológica).
Recém-nascidos com hiperbilirrubinemia: Recém-nascidos com hiperbilirrubinemia não devem ser tratados com ceftriaxona. Estudos in vitro mostraram que a ceftriaxona pode deslocar a bilirrubina53 de sua ligação com a albumina39 sérica, levando a um possível risco de encefalopatia54 bilirrubínica nesses pacientes.
Neonatos46 e soluções intravenosas que contém cálcio: Triaxin é contraindicado a neonatos46 (? 28 dias) caso eles requeiram (ou possam requerer) tratamento com soluções IV que contêm cálcio, incluindo infusão contínua de cálcio como a nutrição parenteral55, por causa do risco de precipitação de ceftriaxona cálcica (vide itens 8. POSOLOGIA E MODO DE USAR, 6. INTERAÇÕES MEDICAMENTOSAS e 9. REAÇÕES ADVERSAS – Interação com cálcio).
Este medicamento não deve ser utilizado por mulheres grávidas sem orientação médica ou do cirurgião- dentista.
ADVERTÊNCIAS E PRECAUÇÕES
Hipersensibilidade: assim como para todos os agentes antibacterianos betalactâmicos, reações de hipersensibilidade sérias e, ocasionalmente, fatais foram reportadas em pacientes tratados com ceftriaxona (vide item 9. REAÇÕES ADVERSAS). No caso de reações de hipersensibilidade graves, o tratamento com ceftriaxona sódica deve ser descontinuado imediatamente e medidas de emergência56 adequadas devem ser iniciadas. Antes do início do tratamento, deve-se concluir se o paciente apresenta histórico de reações de hipersensibilidade à ceftriaxona, outros cefalosporínicos ou qualquer outro tipo de agente betalactâmico. Deve-se tomar precauções, caso Triaxin seja administrado em pacientes com histórico de hipersensibilidade a outros agentes betalactâmicos.
Anemia hemolítica57: anemia hemolítica57 imune mediada foi observada em pacientes que receberam antibacterianos da classe das cefalosporinas, incluindo ceftriaxona sódica. Casos graves de anemia hemolítica57, incluindo óbitos, foram relatados durante o tratamento em adultos e crianças. Caso um paciente desenvolva anemia58 durante o uso de ceftriaxona, o diagnóstico59 de uma anemia58 associada à cefalosporina deve ser considerado e o uso da ceftriaxona interrompido até que a etiologia60 seja determinada.
Diarreia61 associada ao Clostridium difficile (CDAD): CDAD foi relatada com o uso de quase todos os agentes antibacterianos, incluindo ceftriaxona sódica, e pode variar na gravidade, de diarreia61 leve à colite62 fatal. O tratamento com agentes antibacterianos altera a flora normal do cólon20, levando a um crescimento exacerbado do C. difficile. C. difficile produz toxinas63 A e B, as quais contribuem para o desenvolvimento de CDAD. Cepas21 de C. difficile hiperprodutoras de toxina64 causam aumento da morbidade65 e mortalidade66, pois essas infecções4 podem ser refratárias67 à terapia antimicrobiana, podendo requerer colectomia. CDAD deve ser considerada em todos os pacientes que apresentarem diarreia61 após uso de antibióticos. É necessário histórico médico cuidadoso porque já foi relatada a ocorrência de CDAD mais de dois meses após a administração de agentes antibacterianos.
Caso haja suspeita de CDAD ou o diagnóstico59 seja confirmado, o antibiótico não específico em uso contra C. difficile talvez necessite ser descontinuado. O manejo adequado de líquidos e eletrólitos68, suplementação69 proteica, tratamento antibiótico para C. difficile e a avaliação cirúrgica devem ser instituídos.
Superinfecções70: superinfecções70 com os microrganismos sensíveis podem ocorrer como com outros agentes antibacterianos.
Precipitados de ceftriaxona cálcica: precipitados de ceftriaxona cálcica na vesícula biliar71 foram observados durante exames ultrassonográficos em pacientes que, particularmente, estavam recebendo doses de ceftriaxona iguais ou superiores a 1 g/dia. A probabilidade de surgimento desses precipitados, aparentemente, é maior em pacientes pediátricos. Os precipitados desaparecem após descontinuação do tratamento com ceftriaxona e são raramente sintomáticos. Em casos sintomáticos, o gerenciamento não cirúrgico conservador é recomendado e a descontinuação do tratamento com Triaxin deve ser considerada pelo médico com base na avaliação individual do risco-benefício.
À luz da evidência científica atual, não foram observados casos de precipitações intravasculares72 em pacientes, exceto em recém-nascidos tratados com ceftriaxona e soluções ou produtos que contenham cálcio. No entanto, Triaxin não deve ser misturado ou administrado simultaneamente com soluções ou produtos que contenham cálcio, a qualquer paciente, mesmo por diferentes cateteres ou acessos venosos para infusão (vide itens 6. INTERAÇÕES MEDICAMENTOSAS e 9. REAÇÕES ADVERSAS).
Pancreatite73: casos de pancreatite73, possivelmente de etiologia60 biliar obstrutiva, foram raramente relatados em pacientes tratados com ceftriaxona sódica. A maior parte desses pacientes apresentava fatores de risco para estase74 / aglutinação biliar, como tratamento prévio intenso, doença grave e nutrição parenteral55 total. O papel de fator desencadeante ou de cofator de ceftriaxona sódica relacionado à precipitação biliar não pode ser descartado.
Monitoramento hematológico: durante tratamentos prolongados, hemograma completo deve ser feito regularmente.
O diluente de Triaxin IM, composto de uma solução de lidocaína, nunca deve ser administrado na veia. Dessa forma, sempre utilize Triaxin IM somente por via intramuscular, nunca por via intravenosa.
Comprometimento da fertilidade
Nenhum efeito na fertilidade masculina ou feminina foi detectado.
Gravidez75 e Lactação76
Categoria de risco na gravidez75: B. Este medicamento não deve ser utilizado por mulheres grávidas sem orientação médica ou do cirurgião-dentista.
Informe ao seu médico ou cirurgião-dentista se ocorrer gravidez75 ou iniciar amamentação77 durante o uso deste medicamento.
Apesar dos estudos não demonstrarem defeitos físicos no feto78 ou indução de mutação genética79, é necessário cautela nos três primeiros meses de gestação, a não ser em casos absolutamente necessários.
A ceftriaxona atravessa a barreira placentária. A segurança durante a gravidez75 não foi estabelecida em seres humanos.
Estudos de reprodução80 em animais não evidenciaram embrio ou fetotoxicidade nem teratogenicidade, ou eventos adversos sobre a fertilidade (tanto masculina quanto feminina), o nascimento ou o desenvolvimento peri ou pós- natal. Em primatas, não foi observada embriotoxicidade ou teratogenicidade.
Como ceftriaxona é excretada no leite humano em baixas concentrações, é recomendada cautela em mulheres que amamentam.
Populações especiais
Uso geriátrico: As doses para adultos não precisam ser alteradas para pacientes81 geriátricos.
Uso em pacientes pediátricos: A segurança e a eficácia de ceftriaxona em recém-nascidos, lactentes47 e crianças foram estabelecidas para as doses descritas no item Posologia. Estudos mostraram que a ceftriaxona, assim como outras cefalosporinas, pode deslocar a bilirrubina53 da albumina39 sérica. Triaxin não é recomendado para neonatos46, especialmente prematuros, que apresentem risco de desenvolver encefalopatia54 por causa da hiperbilirrubinemia (vide item 4. CONTRAINDICAÇÕES).
Insuficiência hepática49 e renal44: Vide item 8. POSOLOGIA E MODO DE USAR.
Efeitos na habilidade de dirigir e operar máquinas
Durante o tratamento com Triaxin, efeitos indesejados podem ocorrer (por exemplo, tontura82), os quais podem influenciar a habilidade de dirigir e operar máquinas (vide item 9. REAÇÕES ADVERSAS). Pacientes devem ser cautelosos ao dirigir ou operar máquinas.
Até o momento não há informações de que ceftriaxona possa causar doping.
INTERAÇÕES MEDICAMENTOSAS
Até o momento, não se observaram alterações da função renal44 após administração simultânea de doses elevadas de ceftriaxona sódica e potentes diuréticos83, como a furosemida.
Há evidências conflitantes sobre o potencial aumento na toxicidade52 renal44 dos aminoglicosídeos, quando administrados com cefalosporinas. O monitoramento dos níveis de aminoglicosídeos e da função renal44 descritos na prática clínica devem ser rigorosamente cumpridos, quando houver administração em combinação com Triaxin.
A ceftriaxona sódica não apresentou efeito similar ao provocado pelo dissulfiram após administração de álcool. A ceftriaxona não contém o radical N-metiltiotetrazol, que está associado a uma possível intolerância ao álcool e a sangramentos observados com outras cefalosporinas.
A probenicida não tem influência sobre a eliminação de ceftriaxona sódica.
Em estudos in vitro, efeitos antagônicos foram observados com o uso combinado de cloranfenicol e ceftriaxona.
O uso concomitante de Triaxin com antagonistas da vitamina84 K pode aumentar o risco de sangramentos. Os parâmetros de coagulação85 devem ser monitorados frequentemente e a dose do anticoagulante86 deve ser ajustada adequadamente durante e após o tratamento com Triaxin (vide item 9. REAÇÕES ADVERSAS).
Diluentes que contêm cálcio, como as soluções de Ringer ou Hartmann, não devem ser utilizados para a reconstituição de Triaxin ou para diluições posteriores de soluções reconstituídas para administração IV, pois pode ocorrer a formação de precipitado. A precipitação de ceftriaxona cálcica também é possível quando Triaxin é misturada com soluções que contêm cálcio no mesmo acesso de administração IV. Triaxin não deve ser administrado simultaneamente com soluções IV que contêm cálcio, inclusive infusões contínuas que contêm cálcio, tais como as de nutrição parenteral55, através de equipo em Y.
No entanto, em outros pacientes, exceto em recém-nascidos, ceftriaxona e soluções que contenham cálcio podem ser administrados sequencialmente, se as linhas de infusão forem bem lavadas com um líquido compatível. Em estudos in vitro que utilizaram plasma43 adulto e neonatal do sangue do cordão umbilical87, foi demonstrado que recém-nascidos apresentam um risco aumentado de precipitação de ceftriaxona cálcica (vide itens Posologia e Contraindicações).
Interações com exames laboratoriais
Em pacientes tratados com Triaxin, o teste de Coombs pode se tornar falso positivo. Assim como com outros antibióticos, pode ocorrer resultado falso positivo para galactosemia88.
Os métodos não enzimáticos para a determinação de glicose89 na urina45 podem fornecer resultados falsos positivos. Por esse motivo, a determinação de glicose89 na urina45 durante o tratamento com Triaxin deve ser feita por métodos enzimáticos. A presença da ceftriaxona pode falsamente reduzir os valores estimados de glicose89 no sangue90, quando obtidos a partir de alguns sistemas de monitoramento da glicose sanguínea91. Favor consultar as informações de uso para cada sistema utilizado. Métodos de análise alternativos devem ser utilizados, se necessário.
CUIDADOS DE ARMAZENAMENTO DO MEDICAMENTO
Cuidados de conservação
Conservar em temperatura ambiente (15–30°C). Proteger da umidade.
Prazo de validade: Este medicamento possui prazo de validade de 24 meses a partir da data de fabricação.
Número de lote e datas de fabricação e validade: vide embalagem.
Não use medicamento com o prazo de validade vencido. Guarde-o em sua embalagem original.
As soluções reconstituídas permanecem estáveis física e quimicamente por 6 horas em temperatura ambiente (15–30°C) ou durante até 24 horas sob refrigeração (entre 2°C e 8°C). Entretanto, como regra geral, as soluções devem ser utilizadas imediatamente após a preparação e qualquer porção não utilizada dentro dos prazos e condições descritos deve ser desprezada. A coloração da solução reconstituída é levemente amarelada a âmbar, límpida, dependendo da concentração e do tempo de estocagem. Isto não tem qualquer significado quanto à tolerabilidade ou eficácia do medicamento.
Após preparo, manter no refrigerador, entre 2°C e 8°C, por até 24 horas ou manter a temperatura ambiente por até 6 horas.
As condições informadas para o armazenamento das soluções reconstituídas garantem somente os aspectos físico-químicos das preparações.
Do ponto de vista microbiológico92 elas devem ser utilizadas imediatamente e só poderão ser armazenadas conforme condições descritas, se forem manipuladas com técnicas assépticas controladas e validadas.
A garantia das condições assépticas é de inteira responsabilidade do profissional de saúde3/instituição.
Características físicas e organolépticas do produto
Triaxin é constituído de pó cristalino93 branco a levemente amarelado, levemente higroscópico, contido em frasco-ampola de vidro transparente. O medicamento acompanha ampola de diluente contendo cloridrato de lidocaína, sendo uma solução límpida, incolor, isento de partículas estranhas. Após a reconstituição a solução contendo ceftriaxona é uma solução levemente amarelada a âmbar, límpida, isenta de partículas ou fibras.
Triaxin não possui características organolépticas marcantes que permitam sua diferenciação em relação a outros pós e soluções.
Antes de usar, observe o aspecto do medicamento.
Descarte de medicamentos não utilizados e/ou com data de validade vencida
O descarte de medicamentos no meio ambiente deve ser minimizado. Os medicamentos não devem ser descartados no esgoto e o descarte em lixo doméstico deve ser evitado. Utilize o sistema de coleta local estabelecido, se disponível.
Descarte de seringas / materiais perfurocortantes
Os seguintes pontos devem ser rigorosamente respeitados quanto ao uso e descarte de seringas e outros materiais perfurocortantes:
- As agulhas e seringas nunca devem ser reaproveitadas.
- Todas as agulhas e seringas utilizadas devem ser colocadas em um recipiente de descarte apropriado, à prova de perfurações.
- Manter o recipiente de descarte fora do alcance das crianças.
- Qualquer medicamento. não utilizado ou resíduos devem ser eliminados de acordo com as exigências locais.
TODO MEDICAMENTO DEVE SER MANTIDO FORA DO ALCANCE DAS CRIANÇAS.
POSOLOGIA E MODO DE USAR
Geral
Adultos e crianças acima de 12 anos: a dose usual é de 1 – 2 g de Triaxin em dose única diária (cada 24 horas).
Em casos graves ou em infecções4 causadas por patógenos moderadamente sensíveis, a dose pode ser elevada para 4 g, uma vez ao dia.
Uso pediátrico
Os seguintes esquemas posológicos são recomendados para administração uma vez ao dia:
Recém-nascidos (abaixo de 14 dias): dose única diária de 20–50 mg/kg. Não ultrapassar 50 mg/kg. Triaxin é contraindicado a neonatos46 prematuros com idade pós-menstrual (idade gestacional + idade cronológica) de até 41 semanas (vide item 4. CONTRAINDICAÇÕES). Triaxin também é contraindicado a recém-nascidos (≤ 28 dias) caso eles requeiram (ou possam requerer) tratamento com soluções IV que contêm cálcio, incluindo infusão de cálcio contínua como a nutrição parenteral55, devido ao risco de precipitação de ceftriaxona cálcica (vide item 4. CONTRAINDICAÇÕES Recém-nascidos, lactentes47 e crianças (15 dias até 12 anos): dose única diária de 20 – 80 mg/kg. Para crianças de 50 kg ou mais, deve ser utilizada a posologia de adultos. Doses intravenosas maiores ou iguais a 50 mg/kg de peso corpóreo, em lactentes47 e crianças com até 12 anos de idade, devem ser administradas por períodos de infusão iguais ou superiores a 30 minutos. Em neonatos46, doses intravenosas devem ser administradas durante 60 minutos para reduzir o risco potencial de encefalopatia54 bilirrubínica.
Duração do tratamento
O tempo de tratamento varia de acordo com a evolução da doença. Como se recomenda na antibioticoterapia em geral, a administração de Triaxin deve ser mantida durante um período mínimo de 48 a 72 horas após o desaparecimento da febre94 ou após obterem-se evidências de erradicação da bactéria18.
Tratamento combinado
Tem sido demonstrado, em condições experimentais, um sinergismo entre Triaxin e aminoglicosídeos, para muitos bacilos Gram-negativos. Embora não se possa prever sempre um aumento de atividade com essa associação, esse sinergismo deve ser considerado nas infecções4 graves com risco de morte causadas por microrganimos, como Pseudomonas aeruginosa. Por causa da incompatibilidade química entre ceftriaxona sódica e aminoglicosídeos, esses medicamentos devem ser administrados separadamente, nas doses recomendadas. A incompatibilidade química também foi observada na administração intravenosa da ansacrina, vancomicina e fluconazol com ceftriaxona sódica.
Modo de usar
Administração intramuscular: dissolver ceftriaxona sódica IM 500 mg em 2 mL e a ceftriaxona sódica IM 1g em 3,5 mL de uma solução de lidocaína a 1% e injetar profundamente na região glútea95 ou em outro músculo relativamente grande. Recomenda-se não injetar mais do que 1 g em um sítio de administração.
O diluente de ceftriaxona sódica IM, composto de uma solução de lidocaína, nunca deve ser administrado por via intravenosa (vide item 4. CONTRAINDICAÇÕES). Desta forma, sempre utilize ceftriaxona sódica IM somente por via intramuscular, nunca por via intravenosa.
Orientações quanto à perfuração da tampa butílica
- A tampa butílica deve ser perfurada dentro do círculo central demarcado, inserindo assepticamente a agulha a 45° com bisel voltado para cima e, ao longo da perfuração, posicioná-lo a 90°, conforme figura abaixo:
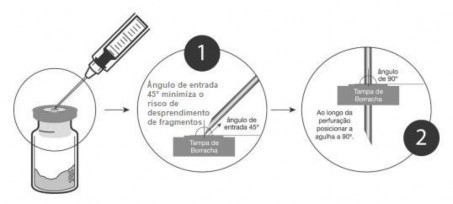
- Se houver necessidade de mais perfurações, estas também devem ocorrer no círculo central, mas não no mesmo local perfurado anteriormente;
- É recomendado não perfurar mais de 4 vezes a área demarcada (círculo central).
De acordo com a Farmacopeia USP, é recomendada a utilização de agulha com calibre de 0,8mm para perfuração da tampa.
Referências bibliográficas: Farmacopeia USP (United States Pharmacopeia) do capítulo NF 381 e Roth, Jonathan V. MD, PhD. How to Enter a Medication Vial Without Coring. Anesthesia & Analgesia 104. 6 (2007). P. 1615.
O volume final do medicamento preparado, segue abaixo:
|
Triaxin IM |
Volume final |
|
500 mg |
2,36 mL |
|
1 g |
4,22 mL |
A dose de substância ativa por Kg de peso corpóreo, segue abaixo:
|
Concentrações de Triaxin IM |
Quantidade nominal de substância ativa |
Dose máx. teórica de substância ativa por Kg* |
|
500 mg |
614,4 mg |
8,8 mg/Kg |
|
1 g |
1228,8 mg |
17,5 mg/Kg |
* Para este cálculo96 foi considerado o peso médio corpóreo de 70 kg
Instruções posológicas especiais
Dose peso dependente: o volume de deslocamento do pó de ceftriaxona sódica em água para injetáveis e em solução de lidocaína a 1% é de aproximadamente 0,71 ml por grama1 rotulado de pó de ceftriaxona. Isso requer a compensação do volume do solvente para facilitar a dosagem dependente do peso (principalmente em crianças de até 12 anos) se apenas parte da solução total for medida e administrada. Para preparar uma solução final com uma concentração especificada, consulte a Tabela 1 abaixo.
Tabela 1. Resumo dos volumes necessários para produzir as concentrações de reconstituição necessárias (para dose peso dependente):
Soluções para injeção intramuscular26
|
ceftriaxona (conteúdo nominal) |
Adicionar volume de solução de lidocaína a 1%: |
Solução resultante para injeção27 |
|
|
Volume aproximado |
Concentração |
||
|
500 mg |
1,7 ml |
2,1 ml |
250 mg/ml |
|
1 g |
2,9 ml |
3,6 ml |
285 mg/ml |
Meningite6: na meningite6 bacteriana de lactentes47 e crianças, deve-se iniciar o tratamento com 100 mg/kg em dose única diária (dose máxima de 4 g). Logo que o germe97 responsável tenha sido identificado e sua sensibilidade determinada, podese reduzir a posologia. Os melhores resultados foram obtidos com os seguintes tempos de tratamento:
| Neisseria meningitides | 4 dias |
| Haemophilus influenzae | 6 dias |
| Streptococcus pneumoniae | 7 dias |
Uso geriátrico: não é necessário ajuste de dose de Triaxin para pacientes81 com 65 anos ou mais, desde que o paciente não apresente insuficiência renal48 e hepática98 graves.
Insuficiência renal48: não é requerido ajuste da dose de Triaxin em pacientes com insuficiência renal48, desde que a função hepática98 não esteja prejudicada. Somente nos casos de insuficiência renal48 pré-terminal (depuração de creatinina99 < 10 mL/min), a dose de Triaxin não deve ser superior a 2 g/dia.
A ceftriaxona não é removida por diálise peritoneal100 ou hemodiálise101. Pacientes submetidos à diálise102 não necessitam de dose suplementar após o procedimento.
Insuficiência hepática49: não é requerido ajuste da dose de Triaxin, desde que a função renal44 não esteja prejudicada.
Insuficiência hepática49 e renal44 graves: no caso de insuficiência hepática49 e renal44 graves e concomitantes, recomenda-se realizar o monitoramento clínico da segurança e eficácia de Triaxin.
Borreliose de Lyme (doença de Lyme): a dose preconizada103 é de 50 mg/kg até o total de 2 g em crianças e adultos, durante 14 dias, em dose única diária.
Gonorreia10: para o tratamento da gonorreia10 causada por cepas21 produtoras e não produtoras de penicilinase, recomenda-se uma dose única intramuscular de 250 mg.
Profilaxia no perioperatório: para prevenir infecção17 pós-operatória em cirurgia contaminada ou potencialmente contaminada, recomenda-se dose única de 1 a 2 g de Triaxin30 a 90 minutos antes da cirurgia. Em cirurgia colorretal, a administração de Triaxin com ou sem um derivado 5-nitroimidazólico (por exemplo, ornidazol) mostrou-se eficaz.
Incompatibilidades
Até o momento não houve relatos de interação entre ceftriaxona e produtos orais contendo cálcio ou interação entre ceftriaxona intramuscular e produtos que contêm cálcio (IV ou oral).
Baseado em artigos da literatura, ceftriaxona não deve ser diluída em frasco com outros antimicrobianos tais como, amsacrina, vancomicina, fluconazol e aminoglicosídeos.
REAÇÕES ADVERSAS
Estudos clínicos
As reações adversas mais frequentemente reportadas para ceftriaxona são eosinofilia104, leucopenia105, trombocitopenia106, diarreia61, fezes amolecidas, erupção107 cutânea108 e aumento das enzimas hepáticas109. Os dados para determinar a frequência das reações adversas de ceftriaxona foram obtidos de estudos clínicos.
Resumo tabular das reações adversas de estudos clínicos
As reações adversas ao medicamento dos estudos clínicos (Tabela 2) foram listadas de acordo com a classe de sistemas e órgãos MedDRA. A categoria de frequência correspondente para cada reação adversa ao medicamento é baseada na seguinte convenção: muito comum (≥1/10), comum (≥1/100 a <1/10), incomum (≥1/1.000 a <1/100), rara (≥1/10.000 a <1/1000).
Tabela 2. Resumo das reações adversas que ocorrem em pacientes tratados com Triaxin em ensaios clínicos110
|
Reação Adversa |
Categoria de frequência |
|
Distúrbios do sangue90 e do sistema linfático111 |
|
|
Eosinofilia104 |
Comum |
|
Leucopenia105 |
Comum |
|
Trombocitopenia106 |
Comum |
|
Granulocitopenia |
Incomum |
|
Anemia58 |
Incomum |
|
Coagulopatia |
Incomum |
|
Distúrbios gastrintestinais |
|
|
Diarreia61 |
Comum |
|
Fezes amolecidas |
Comum |
|
Náusea112 |
Incomum |
|
Vômito113 |
Incomum |
|
Distúrbios gerais e condições de administração |
|
|
Flebite114 |
Incomum |
|
Reações no local da administração |
Incomum |
|
Febre94 |
Incomum |
|
Edema115 |
Rara |
|
Calafrios116 |
Rara |
|
Distúrbios hepatobiliares117 |
|
|
Aumento das enzimas hepáticas109 |
Comum |
|
Infecções4 e infestações |
|
|
Infecção17 fúngica118 no trato genital |
Incomum |
|
Colite62 pseudomembranosa |
Rara |
|
Investigações |
|
|
Aumento da creatinina99 sérica |
Incomum |
|
Distúrbios do sistema nervoso119 |
|
|
Cefaleia120 |
Incomum |
|
Tontura82 |
Incomum |
|
Distúrbios renais e urinários |
|
|
Hematúria121 |
Rara |
|
Glicosúria122 |
Rara |
|
Distúrbios respiratórios, torácicos e mediastinais |
|
|
Broncoespasmo123 |
Rara |
|
Distúrbios de pele e tecido subcutâneo124 |
|
|
Erupção107 cutânea108 |
Comum |
|
Prurido125 |
Incomum |
|
Urticária126 |
Rara |
Experiência Pós-comercialização
As reações adversas a seguir foram identificadas a partir da experiência de pós-comercialização de ceftriaxona. Essas reações foram reportadas por uma população de tamanho incerto, portanto, não é possível estimar com segurança sua frequência e/ou estabelecer uma relação causal com a exposição ao fármaco24.
Problemas gastrintestinais: pancreatite73, estomatite127 e glossite128.
Alterações hematológicas: casos isolados de agranulocitose129 (< 500/mm3) foram relatados, a maior parte deles após 10 dias de tratamento e doses totais de 20 g ou mais.
Reações cutâneas130: pustulose exantemática generalizada aguda (PEGA) e casos isolados de graves reações cutâneas130, como eritema multiforme131, síndrome132 de Stevens Johnson ou síndrome132 de Lyell / necrólise epidérmica tóxica133.
Alterações no sistema nervoso119: convulsão134, encefalopatia54.
Encefalopatia54 reversível foi relatada com o uso de cefalosporinas, incluindo ceftriaxona, particularmente quando altas doses são administradas em pacientes com insuficiência renal48 e fatores predisponentes adicionais, como idade avançada, distúrbios pré-existentes do sistema nervoso central135.
Infecções4 e infestações: superinfecção136.
Outros efeitos colaterais137 raros: sedimento sintomático138 de ceftriaxona cálcica na vesícula biliar71 (litíase139 biliar), icterícia140, kernicterus141, oligúria142, reações anafiláticas143 e anafilactoides.
Interação com cálcio: dois estudos in vitro, um utilizando plasma43 de adultos e outro plasma43 neonatal do sangue do cordão umbilical87, foram realizados para avaliar a interação de ceftriaxona e cálcio. Concentrações de ceftriaxona de até 1 mM (em excesso de concentrações obtidas in vivo, após administração de 2 g de ceftriaxona em perfusão durante 30 minutos) foram usadas em combinação com concentrações de cálcio de até 12 mM (48 mg/dL144). A recuperação de ceftriaxona do plasma43 foi reduzida com concentrações de cálcio de 6 mM (24 mg/dL144) ou superior no plasma43 de adultos ou 4 mM (16 mg/dL144) ou superior no plasma43 neonatal. Isso pode ser reflexo da precipitação de ceftriaxona cálcica.
Em recém-nascidos que receberam ceftriaxona e soluções que continham cálcio, foi relatado um pequeno número de casos fatais, nos quais um material cristalino93 foi observado nos pulmões30 e rins145 durante a autópsia146. Em alguns desses casos, a mesma linha de infusão intravenosa foi usada para ceftriaxona e para as soluções contendo cálcio e, em algumas dessas vias de infusão, foi observado um precipitado. Pelo menos uma fatalidade foi relatada com um recém-nascido no qual a ceftriaxona e soluções que continham cálcio foram administradas em diferentes momentos, em vias de infusão diferentes; e nenhum material cristalino93 foi observado na autópsia146 desse neonato147. Não houve relatos semelhantes em pacientes não neonatos46.
Foram relatados casos de precipitação de ceftriaxona no trato urinário8, principalmente em crianças que foram tratadas com altas doses (por exemplo, doses maiores ou iguais a 80 mg/kg/dia ou com dose total excedendo 10 g) e que apresentavam outros fatores de risco (por exemplo, desidratação148, confinamento a cama). Esse evento pode ser assintomático ou sintomático138, e pode levar à obstrução da uretra149 e insuficiência renal48 aguda, mas é geralmente reversível com a descontinuação de ceftriaxona.
Efeitos colaterais137 locais: em raros casos, reações de flebite114 ocorrem após administração intravenosa. Essas podem ser minimizadas pela prática de injeção27 lenta do produto (2–4 min).
Investigações: resultados falso positivos para os testes de Coombs, galactosemia88 e métodos não enzimáticos para determinação da glicose89.
Em casos de eventos adversos, notifique pelo Sistema VigiMed, disponível no Portal da Anvisa.
SUPERDOSE
Em casos de superdose, a concentração da droga não deve ser reduzida por hemodiálise101 ou diálise peritoneal100. Não há antídoto150 específico. O tratamento deve ser sintomático138.
Em caso de intoxicação, ligue para 0800 722 6001, se você precisar de mais orientações
DIZERES LEGAIS
VENDA SOB PRESCRIÇÃO MÉDICA
SÓ PODE SER VENDIDO COM RETENÇÃO DA RECEITA
M.S.: 1.0043.1422
Farm. Resp. Subst.: Dra. Ivanete A. Dias Assi CRF-SP 41.116
Fabricado por:
MOMENTA FARMACÊUTICA LTDA.
Rua Enéas Luis Carlos Barbanti, 216 - São Paulo – SP
Registrado por:
EUROFARMA LABORATÓRIOS S.A.
Rod. Pres. Castello Branco, 3.565 Itapevi - SP
CNPJ: 61.190.096/0001-92 - Indústria Brasileira
Empresa do Grupo Eurofarma
Diluente fabricado por:
EUROFARMA LABORATÓRIOS S.A.
Rod. Presidente Castello Branco, 3565 – Quadra GL lote A
Ingahi - Itapevi/SP
SAC 0800 703 1550






