

Claritromicina (Suspensão oral 25 mg/mL e 50 mg/mL)
EMS S/A
IDENTIFICAÇÃO DO MEDICAMENTO
claritromicina
Suspensão oral 25 mg/mL e 50 mg/mL
Medicamento Genérico, Lei nº. 9.787, de 1999
APRESENTAÇÕES
Granulado para suspensão oral
Embalagem contendo 1 frasco de claritromicina na forma de granulado, 1 frasco com 31 mL de diluente para 60 mL de suspensão e seringa1 dosadora para administração oral.
VIA ORAL
USO PEDIÁTRICO ACIMA DE 6 MESES DE IDADE
COMPOSIÇÃO
Após a reconstituição de claritromicina granulado para suspensão oral 25 mg/mL, cada 5 mL da suspensão conterá:
| claritromicina | 125 mg |
| veículo q.s.p. | 5 mL |
Excipientes: sacarose, carmelose sódica + celulose microcristalina, sorbato de potássio, sacarina2 sódica, essência de morango, dióxido de titânio, ciclamato de sódio, dióxido de silício, ácido cítrico.
Diluente: propilparabeno, metilparabeno, álcool etílico e água purificada.
Após a reconstituição de claritromicina granulado para suspensão oral 50 mg/mL, cada 5 mL da suspensão conterá:
| claritromicina | 250 mg |
| veículo q.s.p. | 5 mL |
Excipientes: sacarose, carmelose sódica + celulose microcristalina, sorbato de potássio, sacarina2 sódica, essência de morango, dióxido de titânio, ciclamato de sódio, dióxido de silício, ácido cítrico.
Diluente: propilparabeno, metilparabeno, álcool etílico e água purificada.
INFORMAÇÕES AO PACIENTE
PARA QUE ESTE MEDICAMENTO É INDICADO?
A claritromicina é destinada para o tratamento das infecções3 das vias respiratórias superiores (exemplos: faringite4 e sinusite5) e inferiores (exemplos: bronquite e pneumonia6) e infecções3 da pele7 e tecidos moles (exemplos: foliculite, celulite8, erisipela9) causadas por todos os micro-organismos sensíveis a claritromicina. A claritromicina também é destinada para o tratamento de infecções3 disseminadas ou localizadas causadas por micobactérias.
COMO ESTE MEDICAMENTO FUNCIONA?
A claritromicina é um antibiótico do tipo macrolídeo semi-sintético que exerce sua ação antibacteriana inibindo a produção de proteínas10 pelas bactérias sensíveis à claritromicina. A claritromicina é rapidamente absorvida depois de tomada por via oral (boca11), começando a agir cerca de 2 horas após ingestão.
A claritromicina granulado para suspensão pediátrica é uma forma farmacêutica de uso preferencialmente pediátrico.
QUANDO NÃO DEVO USAR ESTE MEDICAMENTO?
A claritromicina é contraindicada para o uso por pacientes com conhecida alergia12 aos antibióticos macrolídeos e a qualquer componente da fórmula (ver Composição).
Também está contraindicada se você estiver fazendo uso de um dos seguintes medicamentos: astemizol, cisaprida, pimozida e terfenadina, e se você estiver com hipocalemia13 (pouca quantidade de potássio no sangue14), pois pode causar um prolongamento do intervalo QT (alteração no eletrocardiograma15) e arritmias16 cardíacas incluindo taquicardia17 ventricular, fibrilação ventricular e torsades de pointes (distúrbio no ritmo cardíaco).
O uso deste medicamento com alcaloides de Ergot (exemplo: ergotamina ou diidroergotamina) é contraindicado, pois pode resultar em toxicidade18 ao ergot (ver Interações Medicamentosas).
A coadministração deste medicamento com midazolam oral é contraindicada (ver Interações Medicamentosas).
Este medicamento não deve ser utilizado por pacientes com histórico de prolongamento do intervalo QT, adquirido ou congênito19 (alteração no eletrocardiograma15 de nascença ou adquirida) ou arritmia20 ventricular do coração21, incluindo torsades de pointes (tipo de taquicardia17 ventricular).
Este medicamento não deve ser utilizado em combinação com colchicina.
Este medicamento não deve ser utilizado por pacientes que sofrem de insuficiência hepática22 (no fígado23) grave em combinação com insuficiência renal24 (nos rins25).
Este medicamento não deve ser utilizado em combinação com uma estatina (exemplo: lovastatina ou sinvastatina), pois aumenta o risco de o paciente ter miopatia26 (doença muscular), incluindo rabdomiólise27 (destruição do músculo esquelético28).
Este medicamento é contraindicado se você estiver fazendo uso de ticagrelor ou ranolazina.
Este medicamento é contraindicado para menores de 6 meses de idade.
Gravidez29: Categoria de risco: C. Este medicamento não deve ser utilizado por mulheres grávidas sem orientação médica ou do cirurgião dentista.
O QUE DEVO SABER ANTES DE USAR ESTE MEDICAMENTO?
Advertências e Precauções
O uso prolongado deste medicamento, assim como de outros antibióticos, pode resultar na colonização por bactérias e fungos não sensíveis ao tratamento. Na ocorrência de superinfecção30, uma terapia adequada deve ser estabelecida pelo médico.
Recomenda-se precaução a pacientes com insuficiência renal24 severa.
A claritromicina deve ser descontinuada imediatamente se sinais31 e sintomas32 de hepatite33 ocorrerem como falta de apetite (anorexia34), pele7 amarelada (icterícia35), urina36 escura, coceira ou sensibilidade abdominal.
Diarreia37 associada à Clostridium difficile foi relatada com o uso de quase todos os agentes antibacterianos, incluindo claritromicina, podendo sua gravidade variar de diarreia37 leve a colite38 fatal. O tratamento com agentes antibacterianos altera a flora normal do intestino, o que pode levar à proliferação de Clostridium difficile (bactérica causadora da diarreia37), portanto a existência dessa bactéria39 deve ser considerada pelo médico em todos os pacientes que apresentarem quadro de diarreia37 após o uso de antibiótico. Um minucioso histórico médico é necessário para o diagnóstico40, já que a ocorrência desta bactéria39 foi relatada ao longo de dois meses após a administração de agentes antibacterianos.
A claritromicina deve ser administrada com cuidado a pacientes com alteração da função do fígado23 ou dos rins25 uma vez que, a claritromicina é eliminada principalmente pelo fígado23. Deve ser também administrada com precaução a pacientes com comprometimento moderado a grave da função dos rins25.
Este medicamento não deve ser utilizado em combinação com colchicina.
Recomenda-se precaução quanto à administração de claritromicina juntamente com benzodiazepínicos, como triazolam e midazolam intravenoso (aplicado na veia) ou bucal (aplicado na boca11) (ver Interações Medicamentosas).
Eventos cardiovasculares
A repolarização cardíaca (alteração no eletrocardiograma15) e intervalo QT prolongado, que confere risco no desenvolvimento de arritmia20 cardíaca e torsades de pointes (distúrbio no ritmo cardíaco), têm sido observados em pacientes em tratamento com macrolídeos incluindo claritromicina (ver “8. Quais os males que este medicamento pode me causar?”). Portanto, tal situação pode levar ao aumento da arritmia20 ventricular (incluindo torsades de pointes), com isso claritromicina deve ser utilizada com precaução nos seguintes pacientes:
- Pacientes com doença arterial coronariana, insuficiência cardíaca41 grave, distúrbios de condução ou bradicardia42 clinicamente relevante (frequência cardíaca baixa);
- Pacientes com distúrbios eletrolíticos, como hipomagnesemia (pouca quantidade de magnésio no sangue14). Claritromicina não deve ser utilizada em pacientes com hipocalemia13 (pouca quantidade de potássio no sangue14) (ver Contraindicações);
- Pacientes que utilizam outro medicamento associado com tempo de prolongamento do intervalo de QT (ver Interações Medicamentosas).
- O uso conjunto de claritromicina com astemizol, cisaprida, pimozida e terfenadina é contraindicado (ver Contraindicações);
- Claritromicina não deve ser utilizada em pacientes com prolongamento do intervalo de QT congênito19 (de nascença) ou documentado, ou história de arritmia20 ventricular (ver Contraindicações).
Pneumonia6
Seu médico deve realizar o teste de sensibilidade quando prescrever claritromicina para pneumonia6 e infecções3 de pele7 e tecidos moles de severidade leve a moderada. Se sua pneumonia6 foi adquirida em hospitais, a claritromicina deve ser utilizada em combinação com antibióticos adicionais adequados prescritos pelo médico.
No caso de reações de hipersensibilidade (alergia12) aguda severa, como anafilaxia43 (reação alérgica44 aguda), reação adversa cutânea45 severa (SCAR) (por exemplo, pustulose generalizada exantemática aguda - PGEA, Síndrome de Stevens-Johnson46 (eritema47 bolhoso multiforme), necrólise epidérmica tóxica48 e Síndrome49 DRESS (erupção50 cutânea45 associada ao fármaco51 com eosinofilia52 e sintomas32 sistêmicos53), o tratamento com claritromicina deve ser descontinuado imediatamente e um tratamento apropriado deve ser urgentemente iniciado.
É contraindicado o uso de claritromicina em conjunto com lovastatina ou sinvastatina, o que aumenta a concentração de claritromicina no sangue14 e aumenta o risco de miopatia26 (doença muscular), incluindo a rabdomiólise27 (necrose54 ou desintegração no músculo esquelético28). Em situações onde o uso concomitante de claritromicina com lovastatina ou sinvastatina não poder ser evitado, é recomendado que seu médico prescreva a menor dose registrada destas estatinas.
O uso da claritromicina em conjunto com agentes hipoglicêmicos orais (medicamentos que controlam os níveis de açúcar55 no sangue14 usados no tratamento de diabetes56, como as sulfonilureias57) e/ou uso de insulina58, pode causar hipoglicemia59 (diminuição dos níveis de açúcar55 no sangue14) significativa. Seu médico deverá monitorar cuidadosamente o nível de glicose60 do seu sangue14.
Quando a claritromicina é utilizada junto com anticoagulantes61 orais (medicamentos que diminuem ou evitam a formação de coágulos no sangue14, como a varfarina) há um risco sério de hemorragia62 e alteração de exames de controle da coagulação63 [elevação do tempo de protrombina64 e no Índice Internacional Normalizado (do inglês Internacional Normalized Ratio – INR)]. Seu médico deverá monitorar tempo de INR e protrombina64 se você estiver tomando claritromicina junto com anticoagulantes61 orais.
Este medicamento contém sacarose. Pacientes com problema hereditário raro de intolerância à frutose65, má absorção de glicose60-galactose66 ou insuficiência67 de sucrase-isomaltase não devem tomar este medicamento.
Gravidez29 e Lactação68
A segurança do uso da claritromicina durante a gravidez29 não foi estabelecida. Dessa forma, os benefícios e os riscos da utilização de claritromicina na mulher grávida devem ser ponderados pelo médico prescritor. Uso na amamentação69: a segurança do uso da claritromicina durante o aleitamento materno70 não foi estabelecida, entretanto sabe-se que a claritromicina é excretada no leite materno.
Este medicamento não deve ser utilizado por mulheres grávidas sem orientação médica ou do cirurgião-dentista.
Uso em crianças
Não se recomenda o uso da claritromicina em crianças menores de 6 meses de idade.
Efeitos na capacidade de dirigir e operar máquinas
Não há informações sobre os efeitos da claritromicina na capacidade de dirigir ou operar máquinas. O potencial para tontura71, vertigem72, confusão e desorientação, as quais podem ocorrer com o uso do medicamento, devem ser levados em conta antes do paciente dirigir ou operar máquinas.
Atenção diabéticos: contém açúcar55.
INTERAÇÕES MEDICAMENTOSAS
O uso dos seguintes medicamentos é estritamente contraindicado, devido à gravidade dos efeitos causados pelas possíveis interações medicamentosas.
Cisaprida, pimozida, astemizole e terfenadina: foram relatados aumentos dos níveis de cisaprida em pacientes tratados concomitantemente com claritromicina e cisaprida. Isto pode resultar em prolongamento no intervalo QT (alteração no eletrocardiograma15) e problemas no coração21 (arritmias16 cardíacas), incluindo taquicardia17 ventricular, fibrilação ventricular e torsades de pointes (distúrbio no ritmo cardíaco). Efeitos semelhantes foram observados em pacientes tratados concomitantemente com claritromicina e pimozida.
Foi relatado que os macrolídeos alteram o metabolismo73 da terfenadina, resultando no aumento do nível desta substância que, ocasionalmente, foi associado a arritmias16 cardíacas (batimentos irregulares do coração21), tais como, prolongamento do intervalo QT (alteração no eletrocardiograma15), taquicardia17 ventricular, fibrilação ventricular e torsades de pointes (tipo de taquicardia17 ventricular). Efeitos semelhantes foram observados com o uso concomitante de astemizol e outros macrolídeos.
Alcalóides de ergot: estudos de pós-comercialização indicaram que a coadministração de claritromicina com ergotamina ou diidroergotamina foi associada com toxicidade18 aguda de ergot, caracterizada por vasoespasmos e isquemia74 (redução do fluxo sanguíneo) das extremidades e outros tecidos, inclusive sistema nervoso central75. A administração concomitante de claritromicina com estes alcalóides de ergot é contraindicada.
Midazolam oral: a administração concomitante de midazolam oral e claritromicina é contraindicada.
Inibidores da HMG-CoA redutase (estatinas): O uso concomitante de claritromicina com lovastatina ou sinvastatina é contraindicado (ver Contraindicações), devido ao possível aumento do risco de miopatia26, incluindo rabdomiólise27. Foram recebidos relatos de rabdomiólise27 em pacientes que administraram claritromicina junto com estas estatinas. Se o tratamento com claritromicina não puder ser evitado, o tratamento com lovastatina ou sinvastatina deve ser suspenso neste período.
Deve-se ter precaução quando houver prescrição de claritromicina com estatinas. Em situações onde o uso em conjunto de claritromicina com estatinas não puder ser evitado, é recomendado que seja prescrita a menor dose registrada de estatina. O uso de estatina que não é dependente do metabolismo73 por CYP3A (ex: fluvastatina) pode ser considerado. Os pacientes devem ser monitorados por sinais31 e sintomas32 de miopatia26.
Efeitos de outros medicamentos na terapia com claritromicina
Fármacos indutores da CYP3A4, como por exemplo, rifampicina, fenitoína, carbamazepina, fenobarbital e erva de São João, podem levar à redução de eficácia da claritromicina. Por isso, deve-se monitorar esses medicamentos na corrente sanguínea devido à um possível aumento dessas substâncias devido à inibição de CYP3A4 pela claritromicina. A administração de claritromicina com rifabutina resultou em um aumento da concentração de rifabutina e diminuição dos níveis sanguíneos de claritromicina juntamente com risco aumentado de uveíte76 (inflamação77 de parte ou toda a úvea78, a camada média vascular79 do olho80).
Os seguintes medicamentos sabidamente alteram ou são suspeitos de alterar a concentração de claritromicina na circulação81 sanguínea. Ajustes da dose de claritromicina ou a adoção de tratamento alternativo devem ser considerados pelo seu médico:
Efavirenz, nevirapina, rifampicina, rifabutina e rifapentina: fortes indutores do metabolismo73 do citocromo P450, tais como, efavirenz, nevirapina, rifampicina, rifabutina e rifapentina podem acelerar o metabolismo73 da claritromicina e, portanto, o efeito terapêutico pretendido pode ser prejudicado durante a administração concomitante de claritromicina e indutores enzimáticos.
Etravirina: este fármaco51 diminuiu a exposição à claritromicina; no entanto, as concentrações do metabólito82 ativo, 14- OH-claritromicina foram aumentadas. Por este metabólito82 ter atividade reduzida contra o Mycobacterium avium complex (MAC), a atividade em geral contra este patógeno pode estar alterada; portanto, para o tratamento do MAC, alternativas à claritromicina devem ser consideradas pelo seu médico.
Fluconazol: não é necessário ajuste da dose de claritromicina.
Ritonavir: não é necessária a redução da dose em pacientes com função dos rins25 normal. Entretanto, em pacientes com disfunção dos rins25, ajustes deverão ser considerados pelo seu médico. Doses de claritromicina maiores que 1g/dia não devem ser administradas concomitantemente com ritonavir. Ajustes similares de dose devem ser considerados em pacientes com redução da função dos rins25, quando ritonavir é utilizado juntamente com outros medicamentos com função semelhante (inibidores da protease83), tais como, atazanavir e saquinavir.
Efeitos da claritromicina na terapia com outros medicamentos
Antiarrítmicos: há relatos de pós-comercialização de casos de torsades de pointes (taquicardia17 ventricular), que ocorreram com o uso concomitante de claritromicina e quinidina ou disopiramida. Eletrocardiogramas devem ser monitorados pelo médico durante a coadministração de claritromicina e antiarrítmicos. Os níveis sanguíneos destes medicamentos devem ser monitorados durante a terapia com claritromicina.
Há relatos pós-comercialização de hipoglicemia59 com administração concomitante de claritromicina e disopiramida. Desta forma, os níveis de glicose60 no sangue14 devem ser monitorados durante a administração concomitante de claritromicina e disopiramida.
Agentes hipoglicêmicos orais/Insulina58: Com certos medicamentos hipoglicêmicos como nateglinida e repaglinida pode ocorrer hipoglicemia59 quando usados junto com a claritromicina. O monitoramento cuidadoso da glicemia84 é recomendado.
Interações relacionadas à CYP3A4: a coadministração de claritromicina (inibidora da enzima85 CYP3A), e de um fármaco51 metabolizado principalmente pela CYP3A, pode estar associada à elevação da concentração do fármaco51, podendo aumentar ou prolongar os efeitos terapêuticos e adversos do medicamento associado. Ajustes de dose devem ser considerados, e quando possível, as concentrações sanguíneas das drogas metabolizadas pela CYP3A devem ser cuidadosamente monitoradas em pacientes que estejam recebendo claritromicina concomitantemente.
As seguintes substâncias são sabidamente ou supostamente metabolizadas pela mesma isoenzima CYP3A. São exemplos, mas não se resume a: alprazolam, astemizol, carbamazepina, cilostazol, cisaprida, ciclosporina, disopiramida, alcalóides do ergot, lovastatina, metilprednisolona, midazolam, omeprazol, anticoagulantes61 orais (ex: varfarina), antipsicóticos atípicos (ex: quetiapina), pimozida, quinidina, rifabutina, sildenafila, sinvastatina, tracolimus, terfenadina, triazolam e vimblastina. Substâncias que interagem por mecanismos semelhantes através de outras isoenzimas dentro do sistema citocromo P450 incluem a fenitoína, teofilina e valproato.
Omeprazol: as concentrações plasmáticas de omeprazol aumentaram com a administração concomitante de claritromicina.
Sildenafila, tadalafila e vardenafila: uma redução na dose de sildenafila, vardenafila ou tadalafila deve ser considerada pelo seu médico, quando estas são administradas concomitantemente com claritromicina.
Teofilina, carbamazepina: existe um aumento discreto, mas significativo, nos níveis de teofilina ou de carbamazepina quando algum desses medicamentos é administrado concomitantemente com a claritromicina.
Tolterodina: uma redução na dose de tolterodina pode ser necessária na presença de inibidores de CYP3A, assim como a redução nas doses de claritromicina em populações com deficiência no metabolismo73 da CYP2D6.
Benzodiazepínicos (ex. alprazolam, midazolam, triazolam): quando midazolam é coadministrado via oral ou intravenosa com claritromicina comprimidos, há um aumento nas concentrações de midazolam intravenoso. Se midazolam via intravenosa for administrado concomitantemente com claritromicina, o paciente deve ser cuidadosamente monitorado para permitir um ajuste de dose adequado. A administração de midazolam via bucal, que ultrapasse a eliminação pre-sistêmica da droga, provavelmente resultará em uma interação semelhante à observada após a administração de midazolam intravenoso, ao invés de midazolam oral. As mesmas precauções devem ser tomadas para outros benzodiazepínicos, incluindo triazolam e alprazolam. Para benzodiazepínicos, cuja eliminação não depende da CYP3A (temazepam, nitrazepam, lorazepam), a ocorrência de interação medicamentosa é improvável. Há relatos pós-comercialização de interações medicamentosas e dos efeitos no sistema nervoso central75 (ex: sonolência e confusão) devido ao uso concomitante de claritromicina e triazolam.
Outras interações medicamentosas
Colchicina: quando claritromicina e colchicina são administradas concomitantemente, pode levar a um aumento da exposição a colchicina. O uso concomitante de claritromicina e colchicina é contraindicado.
Digoxina: quando claritromicina e digoxina são administradas concomitantemente, pode elevar a exposição à digoxina. Alguns pacientes apresentaram fortes sinais31 de intoxicação por digoxina, incluindo arritmias16 potencialmente fatais. As concentrações sanguíneas de digoxina devem ser atentamente monitoradas pelo médico quando pacientes estão recebendo digoxina e claritromicina simultaneamente.
Zidovudina: a administração simultânea de claritromicina e zidovudina a pacientes adultos infectados pelo HIV86 pode resultar na diminuição das concentrações de zidovudina. Devido a aparente interferência da claritromicina com a absorção de zidovudina, quando estes medicamentos são administrados simultaneamente por via oral, esta interação pode ser amplamente evitada através de um intervalo de 4 horas entre as doses dos medicamentos. Esta interação não parece ocorrer em crianças infectadas pelo HIV86, tratadas concomitantemente com claritromicina suspensão e zidovudina ou dideoxiinosina. Esta interação é improvável quando claritromicina é administrada via infusão intravenosa (na veia).
Fenitoína e valproato: é recomendada a determinação dos níveis sanguíneos destes medicamentos, pois foi relatado aumento nestes níveis.
Interações medicamentosas bidirecionais
Atazanavir: pacientes com função renal87 normal não necessitam reduzir a dose desta medicação. Para pacientes88 com função renal87 moderada (depuração de creatinina89 entre 30 e 60 mL/min), a dose de claritromicina deverá ser reduzida pela metade pelo médico. Para pacientes88 com depuração da creatinina89 < 30 mL/min, a dose de claritromicina deve ser reduzida em 75%; formulação adequada deve ser utilizada. Doses de claritromicina superiores a 1000 mg por dia não devem ser administradas concomitantemente com inibidores de protease.
Bloqueadores de canais de cálcio: deve-se ter precaução ao administrar concomitantemente claritromicina e bloqueadores de canais de cálcio metabolizados por CYP3A4 (ex. verapamil, anlodipino, diltiazem,) devido ao risco de hipotensão90 (pressão arterial91 baixa). As concentrações no sangue14 de claritromicina e dos bloqueadores de canais de cálcio podem aumentar devido à interação. Pressão arterial91 baixa (hipotensão90), alterações da frequência e/ou ritmo do coração21 (bradiarritmia) e acidose92 lática93 tem sido observadas em pacientes tomando claritromicina e verapamil juntos. Itraconazol: a claritromicina pode levar ao aumento nos níveis sanguíneos de itraconazol, enquanto o itraconazol pode aumentar os níveis sanguíneos da claritromicina. Pacientes utilizando concomitantemente itraconazol e claritromicina devem ser monitorados cuidadosamente pelo médico quanto a sinais31 ou sintomas32 de aumento ou prolongamento dos efeitos farmacológicos.
Saquinavir: não é necessário ajuste de dose quando os dois medicamentos, são coadministrados por um período limitado de tempo. Quando saquinavir é coadministrado com ritonavir, recomenda-se atenção para os potenciais efeitos do ritonavir na terapia com claritromicina.
Interação com alimentos
A claritromicina granulado para suspensão pediátrica pode ser administrada tanto em jejum quanto com alimentos. O consumo de alimentos pouco antes da ingestão de claritromicina pode retardar ligeiramente o início da absorção da claritromicina; entretanto, não prejudica a sua biodisponibilidade nem as suas concentrações no organismo.
Informe ao seu médico ou cirurgião-dentista se você está fazendo uso de algum outro medicamento. Não use medicamento sem o conhecimento do seu médico. Pode ser perigoso para a sua saúde94.
ONDE, COMO E POR QUANTO TEMPO POSSO GUARDAR ESTE MEDICAMENTO?
Cuidados de conservação
Manter à temperatura ambiente (15 ºC a 30 ºC). Proteger da luz e manter em lugar seco.
Número do lote e datas de fabricação e validade: vide embalagem.
Não use medicamento com o prazo de validade vencido. Guarde-o em sua embalagem original.
Após preparo, manter em temperatura ambiente (15 ºC a 30 ºC) ao abrigo da luz e da umidade, sem refrigeração, com o frasco tampado, por até 14 dias.
Características físicas e organolépticas:
Granulado para suspensão oral: pó fino, uniforme, na cor branca com odor e sabor de morango. A suspensão reconstituída é homogênea, branca, odor e sabor de morango.
Antes de usar, observe o aspecto do medicamento. Caso ele esteja no prazo de validade e você observe alguma mudança no aspecto, consulte o farmacêutico para saber se poderá utilizá-lo.
TODO MEDICAMENTO DEVE SER MANTIDO FORA DO ALCANCE DAS CRIANÇAS.
COMO DEVO USAR ESTE MEDICAMENTO?
Modo de usar
Deve ser tomado por via oral (boca11), depois de corretamente preparado.
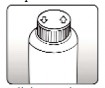
Preparo da suspensão COM DILUENTE: Reconstituir a suspensão de acordo com as instruções:
- Agite o frasco para soltar os grânulos;

- Abra o frasco do diluente;
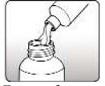
- Abra o frasco de claritromicina e coloque todo o conteúdo do diluente;
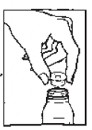
- Tampe o frasco novamente e agite até obter suspensão homogênea.

Todo o conteúdo do diluente deve ser utilizado exclusivamente para a reconstituição de claritromicina granulado para suspensão oral.
O diluente não deve ser empregado para uso injetável. Agite antes de cada uso para garantir a ressuspensão;
Depois de preparada, a suspensão poderá conter partículas não dissolvidas, o que não impede sua utilização. O volume final do medicamento preparado é de 60 mL.
Para melhor absorção, recomenda-se ingerir um pouco de água ou leite após cada dose. A suspensão deve ser bem agitada antes de cada administração.
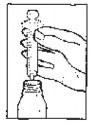
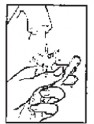
Para a administração de claritromicina granulado para suspensão oral, siga as instruções abaixo:
- Acople a tampa perfurada na boca11 do frasco e pressione até que se encaixe totalmente na boca11 do frasco.
- Certifique-se de que a seringa1 esteja completamente sem ar, pressionando seu êmbolo95 até o final. Introduza a seringa1 no orifício da tampa perfurada até que esta fique firmemente encaixada ao frasco.
- Inverta o frasco, retire através da seringa1 a quantidade de suspensão até alcançar a marca da dose recomendada.

- Esvazie o conteúdo da seringa1 diretamente na boca11 do paciente.

- Feche o frasco com a tampa original, retirando a tampa perfurada.
- Separe os componentes da seringa1 e tampa perfurada e lave por fora e por dentro com água em abundância. Lavar bem a seringa1 dosadora toda vez que a mesma for utilizada.
Posologia
A dose diária recomendada para crianças de 6 meses a 12 anos é de 7,5 mg por kg de peso corporal (correspondentes a 0,3 mL/kg de peso corporal da suspensão reconstituída de 25 mg/mL; ou correspondente a 0,15 mL/kg de peso corporal da suspensão reconstituída de 50 mg/mL), duas vezes ao dia, até uma dose máxima de 500 mg duas vezes ao dia para infecções3 não micobacterianas. A duração normal do tratamento é de 5 a 10 dias conforme indicação médica. A suspensão pode ser administrada com ou sem alimentos e pode ser tomada com leite.
|
Guia de dosagem para pacientes88 pediátricos |
|||
|
Peso* |
7,5 mg/Kg duas vezes ao dia |
||
|
Kg |
25 mg/mL |
50 mg/mL |
|
|
8-11 |
2,5 mL |
1,25 mL |
|
|
12-19 |
5 mL |
2,5 mL |
|
|
20-29 |
7,5 mL |
3,75 mL |
|
|
30-40 |
10 mL |
5 mL |
|
|
* crianças que pesam menos que 8 Kg devem seguir a mesma dosagem pó Kg de 7,5 mg/Kg duas vezes ao dia. |
|||
Tratamento de infecções3 por micobactérias
Em crianças com infecções3 disseminadas ou localizadas por micobactérias, a dose de claritromicina recomendada para tratamento é de 7 a 15 mg por kg de peso corporal, não excedendo a dose máxima de 500mg, duas vezes ao dia, pelo tempo determinado pelo médico. Nesses casos, o tratamento com claritromicina deve continuar pelo tempo em que for demonstrado benefício clínico. A adição de outros medicamentos contra micobactérias pode ser benéfica.
|
Guia de dosagem para pacientes88 pediátricos com infecções3 por micobactérias |
||
|
Peso* |
claritromicina 50 mg/mL duas vezes ao dia |
|
|
Kg |
7,5 mg/Kg |
15 mg/Kg |
|
8-11 |
1,25 mL |
2,5 mL |
|
12-19 |
2,5 mL |
5 mL |
|
20-29 |
3,75 mL |
7,5 mL |
|
30-40 |
5 mL |
10 mL |
|
* crianças que pesam menos que 8 Kg devem seguir a mesma dosagem pó Kg de 7,5 mg/Kg duas vezes ao dia. |
||
Insuficiência67 dos rins25
Em crianças com alteração da função dos rins25 (depuração da creatinina89 inferior a 30 mL/min/1,73 m2 ), a dose de claritromicina usada deve ser a metade da dose normal. O tempo de tratamento não deve ser maior do que 14 dias nesses pacientes.
Siga a orientação de seu médico, respeitando sempre os horários, as doses e a duração do tratamento. Não interrompa o tratamento sem o conhecimento do seu médico.
O QUE DEVO FAZER QUANDO EU ME ESQUECER DE USAR ESTE MEDICAMENTO?
Se você se esquecer de tomar o medicamento, tome uma dose assim que se lembrar e fale com o seu médico. Não dobrar a próxima dose para repor a dose que você esqueceu de tomar no horário certo.
Em caso de dúvidas, procure orientação do farmacêutico ou de seu médico, ou cirurgião-dentista.
QUAIS OS MALES QUE ESTE MEDICAMENTO PODE ME CAUSAR?
As reações adversas mais comuns e frequentes relacionadas à terapia com claritromicina tanto na população adulta quanto pediátrica são: náuseas96, vômito97, dor abdominal, diarreia37 e paladar98 alterado. Estas reações adversas geralmente são de intensidade leve.
Reações comuns (ocorre entre 1% e 10% dos pacientes que utilizam este medicamento):
- Distúrbios psiquiátricos: insônia.
- Distúrbios de sistema nervoso99: disgeusia100 (alterações no paladar98), e dor de cabeça101.
- Distúrbios gastrointestinais: diarreia37, vômito97, dispepsia102 (indigestão), náusea103 e dor abdominal.
- Distúrbios hepatobiliares104 (relacionados ao fígado23): teste de função hepática105 anormal.
- Distúrbios de pele7 e tecidos subcutâneos: rash106 (erupção50 cutânea45), hiperidrose107 (suor excessivo).
Reações incomuns (ocorre entre 0,1% e 1% dos pacientes que utilizam este medicamento):
- Infecções3 e infestações: candidíase108, infecção109 e infecção109 vaginal.
- Sistema sanguíneo e linfático110: leucopenia111 (diminuição de leucócitos112) e trombocitopenia113 (diminuição de plaquetas114).
- Distúrbios do sistema imunológico115: hipersensibilidade (alergia12).
- Distúrbios nutricionais e do metabolismo73: anorexia34 e diminuição de apetite.
- Distúrbios psiquiátricos: ansiedade, nervosismo.
- Distúrbios de sistema nervoso99: tontura71, tremor e sonolência.
- Distúrbios do ouvido e labirinto116: vertigem72, deficiência auditiva e tinido (zumbido).
- Distúrbios cardíacos: eletrocardiograma15 QT prolongado e palpitações117.
- Distúrbios gastrointestinais: gastrite118, estomatite119, glossite120 (inflamação77 da língua121), constipação122, boca11 seca, eructação123 (arroto) e flatulência.
- Distúrbios hepatobiliares104 (relacionados ao fígado23): enzimas alanina aminotransferase e aspartato aminotransferase aumentadas.
- Distúrbios de pele7 e tecidos subcutâneos: prurido124 (coceira), urticária125 e rash106 (erupção50 cutânea45) maculopapular126.
- Distúrbios músculoesqueléticos e de tecidos conectivos: espasmos127 musculares.
- Distúrbios gerais: pirexia128 (febre129), astenia130 (fraqueza).
Reações de frequência desconhecida:
- Infecções3 e infestações: colite38 pseudomembranosa (inflamação77 do intestino grosso131), erisipela9 (infecção109 de pele7).
- Sistema sanguíneo e linfático110: agranulocitose132 (diminuição de granulócitos133) e trombocitopenia113 (diminuição de plaquetas114).
- Distúrbios do sistema imunológico115: reação anafilática134 (hipersensibilidade aguda) e angioedema135 (inchaço136 das camadas mais profundas da pele7).
- Distúrbios psiquiátricos: transtorno psicótico, estado de confusão, despersonalização, depressão, desorientação, alucinações137, sonhos anormais e mania.
- Distúrbios de sistema nervoso99: convulsão138, ageusia (perda total de gustação), parosmia (alteração no olfato), anosmia (perda do olfato) e parestesia139 (sensação anormal do corpo, tais como, dormência140, formigamento).
- Distúrbios do ouvido e labirinto116: surdez.
- Distúrbios cardíacos: torsades de pointes e taquicardia17 ventricular e fibrilação ventricular.
- Distúrbios vasculares141: hemorragia62.
- Distúrbios gastrointestinais: pancreatite142 aguda, descoloração da língua121 e dos dentes.
- Distúrbios hepatobiliares104 (relacionados ao fígado23): disfunção hepática105 e icterícia35 hepatocelular.
- Distúrbios de pele7 e tecidos subcutâneos: reação adversa cutânea45 severa (SCAR) (por exemplo, pustulose generalizada exantemática aguda - PGEA), Síndrome de Stevens-Johnson46, necrólise epidérmica tóxica48, Síndrome49 DRESS (erupção50 cutânea45 associada ao fármaco51 com eosinofilia52 e sintomas32 sistêmicos53), acne143.
- Distúrbios musculoesqueléticos e de tecidos conectivos: miopatia26.
- Distúrbios renais e urinários: disfunção renal87 e nefrite144 intersticial145 (inflamação77 e inchaço136 local do tecido146 intersticial145 dos rins25).
- Investigacionais: INR (Índice internacional normalizado, do inglês International Normalized Ratio) aumentado, tempo de protrombina64 aumentado, cor de urina36 anormal.
É esperado que a frequência, o tipo e a gravidade das reações adversas em crianças sejam iguais nos adultos.
Pacientes imunocomprometidos
Em pacientes com AIDS ou outros pacientes imunocomprometidos, tratados com doses mais elevadas de claritromicina durante períodos prolongados para infecções3 por micobactérias, é frequentemente difícil distinguir os eventos adversos possivelmente associados com a administração de claritromicina dos sinais31 da doença subjacente do HIV86 ou de uma doença intercorrente.
Em pacientes adultos, os eventos adversos frequentemente relatados por pacientes tratados com doses totais diárias de 1000 mg de claritromicina foram: náusea103 (enjoo), vômito97, alteração do paladar98, dor abdominal, diarreia37, rash106 (vermelhidão), flatulência, cefaleia147 (dor de cabeça101), constipação122 (prisão de ventre), alterações da audição e elevação das transaminases (enzimas). Eventos adicionais de baixa frequência incluíram: dispneia148 (falta de ar), insônia e boca11 seca. Nesses pacientes imunocomprometidos, a avaliação dos exames laboratoriais foi realizada analisando-se os valores muito fora dos níveis normais (isto é, extremamente elevados ou abaixo do limite) para os testes especificados. Com base nesse critério, cerca de 2 a 3% dos pacientes que receberam 1000 mg de claritromicina ao dia apresentaram níveis intensamente anormais de transaminases e contagem anormalmente baixa de plaquetas114 e leucócitos112. Uma porcentagem menor de pacientes também apresentou níveis elevados de ureia149 nitrogenada no sangue14 (BUN).
Informe ao seu médico, cirurgião-dentista ou farmacêutico o aparecimento de reações indesejáveis pelo uso do medicamento. Informe também a empresa através do seu serviço de atendimento.
O QUE FAZER SE ALGUÉM USAR UMA QUANTIDADE MAIOR DO QUE A INDICADA DESTE MEDICAMENTO?
Sintomas32: a ingestão de grandes quantidades de claritromicina pode produzir sintomas32 gastrointestinais.
Tratamento: a superdosagem deve ser tratada com imediata eliminação do produto não absorvido e com medidas de suporte.
Da mesma forma que com outros macrolídeos, não há evidências de que a claritromicina possa ser eliminada por hemodiálise150 ou diálise peritoneal151.
Em caso de uso de grande quantidade deste medicamento, procure rapidamente socorro médico e leve a embalagem ou bula do medicamento, se possível. Ligue para 0800 722 6001, se você precisar de mais orientações.
DIZERES LEGAIS
VENDA SOB PRESCRIÇÃO MÉDICA
SÓ PODE SER VENDIDO COM RETENÇÃO DA RECEITA
Reg. MS: nº 1.0235.0544
Farm. Resp.: Dr. Ronoel Caza de Dio CRF-SP nº 19.710
Registrado, fabricado, envasado e embalado por:
EMS S/A. Rod. Jornalista F. A. Proença, km 08
Bairro Chácara Assay / Hortolândia - SP
CEP: 13186-901- CNPJ: 57.507.378/0003-65
INDÚSTRIA BRASILEIRA
Ou
Embalado por:
ATHOSFARMA INDÚSTRIA E COMÉRCIO DE EMBALAGENS LTDA.
Indaiatuba/SP
Ou
Embalado por:
TECHNOPHARMA INDÚSTRIA E COMÉRCIO DE EMBALAGENS LTDA.
São Paulo/SP
SAC 0800 191914



