Cuvitru (Bula do profissional de saúde)
TAKEDA PHARMA LTDA.
IDENTIFICAÇÃO DO MEDICAMENTO
Cuvitru®
imunoglobulina1 humana
Injetável 0,2 g/mL
FORMA FARMACÊUTICA E APRESENTAÇÃO:
Solução injetável
Frasco-ampola 5 mL, 10 mL, 20 mL ou 40 mL
VIA SUBCUTÂNEA2
USO ADULTO E PEDIÁTRICO A PARTIR DE 2 ANOS
COMPOSIÇÃO:
Cada mL de Cuvitru® contém:
| imunoglobulina1 humana normal (pelo menos 98% é imunoglobulina1 G (IgG)) | 200 mg |
| veículo q.s.p. | 1 mL |
Veículo: glicina e água para injetáveis.
Cada frasco com 5 mL contém: 1 g de imunoglobulina1 humana normal
Cada frasco com 10 mL contém: 2 g de imunoglobulina1 humana normal
Cada frasco com 20 mL contém: 4 g de imunoglobulina1 humana normal
Cada frasco com 40 mL contém: 8 g de imunoglobulina1 humana normal
Distribuição das subclasses de IgG (valores aproximados):
IgG1 ≥ 56,9%
IgG2 ≥ 26,6%
IgG3 ≥ 3,4%
IgG4 ≥ 1,7%
O teor máximo de IgA é de 280 microgramas/mL
INFORMAÇÕES TÉCNICAS AOS PROFISSIONAIS DE SAÚDE3
INDICAÇÕES
Terapia de reposição em adultos, crianças e adolescentes (2 a 18 anos):
- Síndromes de imunodeficiência4 primária com produção deficiente de anticorpos5;
- Hipogamaglobulinemia e infecções6 bacterianas recorrentes em pacientes com leucemia7 linfocítica crônica (LLC), nos quais antibióticos profiláticos não tiveram sucesso ou são contraindicados;
- Hipogamaglobulinemia e infecções6 bacterianas recorrentes em pacientes com mieloma8 múltiplo (MM);
- Hipogamaglobulinemia em pacientes antes e após transplante alogênico de células9 tronco hematopoiéticas (HSCT).
RESULTADOS DE EFICÁCIA
Estudo Europeu
A eficácia e a segurança durante o tratamento com Cuvitru foram avaliadas em 48 pacientes em um estudo clínico na Europa. Cuvitru foi administrado por uma duração mediana de tratamento de 358 dias (intervalo: 127,0-399 dias) e uma média (± DP) de 347,4 ± 47,9 dias. Tratamento com Cuvitru: 45/48 pacientes tratados com Cuvitru completaram o estudo, incluindo 23/25 indivíduos de 2 a <18 anos de idade.
Uma infecção10 bacteriana grave aguda (IBG Aguda) de pneumonia11 foi relatada em um indivíduo de 12 anos com uma forma mais grave de hipogamaglobulinemia (XLA) enquanto recebia Cuvitru. A estimativa pontual da taxa anualizada de IBG Aguda foi de 0,022 (limite superior de IC de 99%: 0,049) durante o tratamento com Cuvitru. Esta taxa anual de IBG Aguda foi inferior a 1,0 IBG Aguda/ano, (p <0,0001), o limite especificado como fornecendo evidência substancial de eficácia.
O resumo das infecções6 e eventos associados para indivíduos no estudo europeu durante o tratamento subcutâneo12 com Cuvitru está resumido na tabela 1 abaixo:
Tabela 1. Resumo das infecções6 e eventos associados
|
Parâmetros |
Resultados |
|
Número de indivíduos |
48 |
|
Taxa anuala de qualquer infecção10 (taxa por indivíduo/ano) |
4,38 (IC de 95%:3,38 a 5,56) |
|
Dias com antibiótico (taxa por indivíduo/ano) |
18,11 (IC de 95%:13,01 a 24,41) |
|
Dias fora do trabalho/escola/incapaz de realizar atividades diárias normais devido à doença ou infecção10 (taxa por indivíduo/ano) |
15,55 (IC de 95%:10,06 a 22,75) |
|
Número de hospitalizações devido a infecções6 (taxa por indivíduo/ano) |
0,04 (IC de 95%: 0,02 a 0,08) |
|
Número de dias em hospitais devido a infecções6 (taxa por indivíduo/ano) |
0,11 (IC de 95%: 0,05 a 0,21) |
Taxa = número de infecções6 dividido pelo número total de sujeitos-ano sob tratamento
Para resultados de eficácia adicionais, vide item 3. Características Farmacológicas.
Referência:
- Borte M, Kriván G, Derfalvi B, et al. Efficacy, safety, tolerability and pharmacokinetics of a novel human immune globulin subcutaneous, 20%: a Phase 2/3 study in Europe in patients with primary immunodeficiencies. Clin Exp Immunol. 2017; 187(1): 146-159.
Estudo norte americano
Um estudo clínico prospectivo13, aberto, não controlado, multicêntrico foi realizado na América do Norte para determinar a eficácia, tolerância e farmacocinética de Cuvitru em 77 indivíduos adultos e pediátricos com imunodeficiência4 primária. A eficácia foi determinada em 53 adultos a partir de 16 anos, 6 adolescentes entre 12 e <16 anos, e 15 crianças entre 2 e <12 anos. Cuvitru foi administrado em 74 indivíduos com uma dose média de 222 mg/kg/semana ± 71 mg/kg/semana por uma duração mediana de tratamento de 380,5 dias (variação: 30 - 629 dias) e uma média (± DP) de 413,1 ± 116,5 dias. A duração mediana de tratamento não variou de forma significativa entre as faixas etárias. A exposição total ao Cuvitru foi de 83,70 indivíduos-anos e 4327 infusões.
Os indivíduos inicialmente receberam imunoglobulina1 10% via intravenosa (IGIV) a cada 3 ou 4 semanas em uma dose mensal equivalente àquela recebida antes do estudo durante 13 semanas. O objetivo da parte 1 do estudo foi determinar a AUCIV de IgG total após a administração de IGIV. Na parte 2 do estudo, os indivíduos receberam Cuvitru por via subcutânea2 em uma dose ajustada de 145% da dose de IGIV (o uso de um fator de ajuste de dose na substituição do tratamento de IG via intravenosa por subcutânea2 é uma exigência da FDA nos EUA). O objetivo da parte 2 foi determinar a AUCSC da IgG total após a administração semanal de Cuvitru e calcular uma dose ajustada para ser usada na parte
3. O fator de ajuste de dose foi avaliado como sendo 145% da dose de IGIV 10%, ao comparar a AUCSC com a AUCIV 0-? (padronizado para 1 semana) da parte 1 para os primeiros 15 indivíduos que concluíram a parte 2. Os indivíduos, que concluíram a parte 1 após essa avaliação ter sido disponibilizada, passaram diretamente para a parte 3. Na parte 3 do estudo, os indivíduos foram tratados semanalmente por 12 semanas na dose ajustada. As proporções de IgG sérica pelos níveis para as partes 1 e 3 foram comparadas ao esperado pelo nível determinado na parte 2 para estabelecer a dose individualmente adaptada para a parte 4 para cada indivíduo. Na parte 4 do estudo, os indivíduos receberam infusão semanalmente com Cuvitru na dose individualmente adaptada por 40 semanas. Durante a parte 4, uma avaliação farmacocinética adicional foi realizada. O acompanhamento com o indivíduo, seja por Sistema de diário ou pelo investigador ocorreu 3-5 dias após cada infusão em cada parte do estudo para documentar eventos adversos. Os eventos adversos foram avaliados usando o diário eletrônico (eDiary) do indivíduo – todos os indivíduos receberam o tablet eDiary para registrar continuamente tratamentos domiciliares, eventos adversos, e informações adicionais conforme elas ocorriam.
Uma infecção10 bacteriana grave aguda (IBG) de pneumonia11 foi relatada em um indivíduo de 78 anos de idade que apresentou deficiência de anticorpo14 específica e aspergilose broncopulmonar alérgica durante o tratamento com Cuvitru. O ponto estimado da taxa anualizada de IBGs foi 0,012 (limite superior de IC de 99%: 0,024) durante o tratamento com Cuvitru. Essa taxa anual de IBGs foi menor do que 1,0 IBGs/ano (p < 0,0001), o limiar especificado como fornecendo evidência substancial de eficácia.
O resumo de infecções6 e eventos associados para indivíduos durante o tratamento subcutâneo12 com Cuvitru está descrito na tabela abaixo:
Tabela 2. Resumo de infecções6 e eventos associados
|
Parâmetros |
Resultados |
|
Número de indivíduos |
74 |
|
Número total de indivíduos-anos em tratamento |
83,70 |
|
Taxa anual de qualquer infecção10 (por indivíduo-ano) |
2,41 (IC de 95%: 1,89 a 3,03) |
|
Dias em tratamento com antibióticos (taxa por indivíduos-anos) |
57,59 (IC de 95%: 40,71 a 78,59) |
|
Dias sem trabalhar/estudar/sem conseguir realizar atividades diárias normais devido à doença ou infecção10 (taxa por indivíduos-anos) |
1,16 (IC de 95%: 0,70 a 1,79) |
|
Número de hospitalizações devido a infecções6 (taxa por indivíduos-anos) |
0,012 (IC de 95%: 0,006 a 0,022) |
|
Número de dias no hospital devido a infecções6 (taxa por indivíduos-anos) |
0,06 (IC de 95%: 0,03 a 0,11) |
No estudo clínico, entre todas as faixas etárias, a taxa de infusão máxima mediana foi 60 mL/h/local. Essa taxa de infusão foi alcançada em 57,3% (2480/4327) das infusões de Cuvitru concluídas. A taxa de infusão de Cuvitru de 60 mL/h/local foi alcançada em 28,6% (6/21) de indivíduos pediátricos (2 anos a <16 anos de idade), em 88,7% (47/53) de indivíduos adultos (16 anos de idade ou mais) e em 71,6% (53/74) de todos os indivíduos. Para mais da metade de infusões de Cuvitru (2393/4327), um volume de 30 a 39 mL (1096/4327 infusões) ou de 40 a 49 mL (1297/4327 infusões) foi aplicado por local. Para 320/4327 das infusões de Cuvitru, um volume de 60 mL/local ou mais foi aplicado. Os parâmetros de infusão resultaram em uma mediana de 2 locais de infusão (variação: 1 a 4) por administração de Cuvitru. Durante o tratamento com Cuvitru, 84,9% (3662/4314) de infusões foram administradas usando 1 local de infusão (18,5%; 798/4314) ou 2 locais de infusão (66,4%; 2864/4314) entre todas as idades. A duração mediana de infusões foi menos de 1 hora (0,95 h; variação: 0,2 - 6,4 horas). Durante todos os períodos de tratamento, 99,8% das infusões foram concluídas sem uma redução, interrupção ou descontinuação por razões de tolerância. As características das infusões não diferiram de forma significativa entre os indivíduos adultos e pediátricos.
Durante todo o estudo, a qualidade de vida relacionada à saúde3 foi avaliada usando o questionário do Inventário Pediátrico de Qualidade de Vida™ (PEDS-QL)1 (indivíduos pediátricos) ou o questionário autoadministrado SF-362 (indivíduos adultos). A qualidade de vida foi analisada separadamente para os grupos de idade 2 a 4 e 5 a 7 anos (PEDS-QL, observador: pais), 8 a 12 e 13 anos (PEDS-QL, observador: indivíduo) e 14 anos ou mais (SF-36, observador: indivíduo). A satisfação do tratamento foi medida usando o questionário de Índice de Qualidade de Vida (LQI) 3,4 e o Questionário de Satisfação de Tratamento para Medicação (TSQM-9)5. O LQI foi avaliado para o grupo de idade 2 anos a 12 anos (observador: pais) e o grupo de idade 13 anos ou mais (observador: indivíduo) em três domínios: Interferência de tratamento, Problemas relacionados à terapia e Ambiente da terapia. O TSQM-9 foi avaliado em indivíduos entre 2 e 12 anos (observador: pais) e 13 anos ou mais (observador: indivíduo) em 3 domínios: Eficiência, Conveniência e Satisfação global. As diferenças entre as pontuações durante a parte intravenosa do estudo e da parte subcutânea2 do estudo à 20% foram calculadas para domínios selecionados dos instrumentos, vide Tabela 3.
Tabela 3. Resultados relatados de pacientes selecionados: Diferenças entre o tratamento intravenoso e subcutâneo12
|
Escala |
Diferença |
Valor-p |
|
Pontuação de componente físico SF-36 |
0,89 |
0,067 |
|
Pontuação de componente mental SF-36 |
1,31 |
0,976 |
|
Pontuação Total (PEDS-QL) |
1,09 |
0,449 |
|
Interferência de tratamento (LQI) |
1,50 |
0,008 |
|
Conveniência (TSQM-9) |
11,11 |
<0,001 |
Referências:
- Varni JW, Seid M, Rode CA. The PedsQL: measurement model for the pediatric quality of life inventory. Med.Care 1999;37:126-139.
- Ware JE, Jr., Sherbourne CD. The MOS 36-item short-form health survey (SF-36). I. Conceptual framework and item selection. Med.Care 1992;30:473-483.
- Daly PB, Evans JH, Kobayashi RH et al. Home-based immunoglobulin infusion therapy: quality of life and patient health perceptions. Ann.Allergy 1991;67:504-510.
- Nicolay U, Haag S, Eichmann F et al. Measuring treatment satisfaction in patients with primary immunodeficiency diseases receiving lifelong immunoglobulin replacement therapy. Qual.Life Res. 2005;14:1683-1691.
- Bharmal M, Payne K, Atkinson MJ et al. Validation of an abbreviated treatment satisfaction questionnaire for medication (TSQM-9) among patients on antihypertensive medications. Health Qual.Life Outcomes 2009;7:36.
CARACTERÍSTICAS FARMACOLÓGICAS
PROPRIEDADES FARMACODINÂMICAS
Mecanismo de Ação: A imunoglobulina1 humana normal contém principalmente imunoglobulina1 G (IgG), com um amplo espectro de anticorpos5 contra agentes infecciosos.
A imunoglobulina1 humana normal contém anticorpos5 IgG presentes na população normal. Geralmente são preparados a partir de pools de plasma15 de não menos que 1000 doadores. Apresentam uma distribuição de subclasses de imunoglobulina1 G quase proporcional àquela observada no plasma15 humano nativo. Doses adequadas deste medicamento podem restaurar níveis anormalmente baixos de imunoglobulina1 G para os valores normais.
População pediátrica
Não há diferenças teóricas ou observadas quanto à ação das imunoglobulinas16 em crianças em comparação com adultos.
PROPRIEDADES FARMACOCINÉTICAS
– Estudo Europeu
Após a administração subcutânea2 de Cuvitru, os níveis séricos máximos são atingidos depois de aproximadamente 3 dias.
Em um estudo clínico com Cuvitru (n = 48), os indivíduos atingiram níveis mínimos sustentados de IgG (mediana: 8,26 g/L) em um período de 52 semanas quando receberam doses semanais medianas de 0,125 g/kg.
Dados do estudo clínico de Cuvitru mostram que os níveis séricos mínimos de IgG podem ser mantidos com regimes posológicos de 0,3 a 1,0 g/kg de peso corporal/4 semanas.
A farmacocinética de Cuvitru foi avaliada no estudo de fase 3 de eficácia e segurança em 31 pacientes com Imunodeficiência4 primária (IDP) com 12 anos de idade ou mais. Os resultados de farmacocinética são apresentados na tabela abaixo:
Tabela 4. Parâmetros de Farmacocinética de Cuvitru
|
Parâmetro |
Cuvitru Mediana (IC 95%), N=31 |
|
AUC17 [g*dias/L] |
62,52 (57,16 a 68,86) |
|
AUC17/(Dose/Peso) [(g*dias/L)/(g/kg)] |
589,49 (448,40 a 638,81) |
|
Clearance aparente [mL/kg/dia] |
1,70 (1,57 a 2,23) |
|
Cmáx [g/L] |
9,80 (9,31 a 10,62) |
|
Cmín [g/L] |
8,04 (7,30 a 8,99) |
|
Tmáx [horas] |
73,92 (69,82 a 120,08) |
IgG e complexos de IgG são quebrados em células9 do sistema retículo endotelial.
Administração uma vez por semana, a cada duas semanas ou mais frequente (2-7 vezes por semana)
A caracterização farmacocinética (PK) da administração de Cuvitru a cada duas semanas ou mais frequente foi realizada utilizando simulação e um modelo baseado na PK da população. Os dados de concentração sérica de IgG consistiram em 724 amostras de 32 indivíduos adultos e pediátricos únicos com IDP. Em comparação com a administração uma vez por semana, a simulação e modelo de PK indicou que a administração de Cuvitru a cada duas semanas com o dobro de dose semanal resulta em sobreposição da IgG em todo o intervalo de 2 semanas. Além disso, a simulação e modelo de PK indicou que para a mesma dose semanal total, infusões de Cuvitru administradas 2-7 vezes por semana (administração frequente) resultam também em sobreposição da exposição de IgG durante todo o intervalo de 2 semanas.
População pediátrica
Não há diferenças teóricas ou observadas quanto à farmacocinética das imunoglobulinas16 em crianças em comparação aos adultos.
– Estudo Norte-americano
Os parâmetros farmacocinéticos (PK) de Cuvitru administrado via subcutânea2 foram avaliados em 60 indivíduos com imunodeficiência4 primária (IP) durante um estudo clínico na América do Norte. Os indivíduos foram tratados por via intravenosa durante 13 semanas com um produto comparador [GAMMAGARD LIQUID, Imunoglobulina1 (Humana), 10%] e então passaram para infusões semanais de Cuvitru via subcutânea2. Inicialmente, os indivíduos foram tratados por até 12 a 16 semanas na dose subcutânea2 que foi 145% da dose (o uso de um fator de ajuste de dose na substituição do tratamento de IG via intravenosa por subcutânea2 é uma exigência da FDA nos EUA). Uma comparação da área sob a curva (AUC17) para infusões subcutâneas versus intravenosas foi realizada em 15 indivíduos com 12 anos de idade ou mais. Subsequentemente, todos os indivíduos foram tratados com essa dose durante 12 semanas, após a qual, a dose foi individualizada para todos os indivíduos usando os níveis mínimos de IgG, conforme descrito abaixo. Após aproximadamente 4 meses de tratamento nessa dose subcutânea2, uma avaliação farmacocinética foi realizada em todos os indivíduos.
Nesse ajuste de dose, a proporção média geométrica da AUC17 para administração de Cuvitru via subcutânea2 versus intravenosa de imunoglobulina1 10% foi 109%. O nível máximo de IgG ocorreu em uma média geométrica de 79 horas após a administração subcutânea2 de Cuvitru.
Na parte 4 do estudo, os parâmetros farmacocinéticos para Cuvitru foram avaliados para 60 indivíduos com 2 anos de idade ou mais. Os parâmetros farmacocinéticos de Cuvitru administrado via subcutânea2 são mostrados na Tabela 5. A mediana dos níveis máximos de IgG foram menores (18,09 g/L) durante o tratamento subcutâneo12 com Cuvitru em comparação à administração de IGIV 10% (26,02 g/L durante intervalos de 3 semanas e 25,21 g/L durante intervalos de 4 semanas), compatível com a dose semanal menor em comparação com a dose administrada a cada 3 ou 4 semanas via intravenosa. Em contraste, os níveis mínimos da média geométrica foram maiores com Cuvitru (14,74 g/L), em comparação àqueles administrados via intravenosa (11,58 g/L para intervalos de 3 semanas e 10,19 g/L para intervalos de 4 semanas), um resultado da dose maior mensal e da administração mais frequente. A administração subcutânea2 semanal resultou em níveis de IgG séricos relativamente em estado estável em comparação com o IGIV administrado em intervalos de 3 a 4 semanas. Os parâmetros farmacocinéticos para Cuvitru não diferiram de forma significativa entre as faixas etárias. Os parâmetros farmacocinéticos de Cuvitru para os diferentes grupos etários são mostrados na Tabela 6.
Tabela 5. Parâmetros farmacocinéticos de IgG Total durante tratamento individualizado SC 20% (Estudo 170904: Quadro de análise de segurança)
|
Parâmetro |
Mediana (IC de 95%) N=60a |
|
AUC17 [g*dia/L] |
115,11 |
|
AUC17 (Dose/Peso) [(g*dia/L)/(g/kg)] |
536,43 |
|
Clearance aparente [mL/kg/dia] |
1,86 |
|
Cmáx [g/L] |
18,09 |
|
Cmín [g/L] |
14,77 |
|
Tmáx [hora] |
104,93 |
aN = Número de indivíduos com resultados farmacocinéticos disponíveis.
Tabela 6. Parâmetros farmacocinéticos de IgG total durante o tratamento individualizado SC 20% por faixa etária (Estudo 170904: Quadro de análise de segurança)
|
Parâmetro |
Indivíduos entre 2 e <5 Anos |
Indivíduos entre 5 e <12 Anos |
Indivíduos entre 12 e <16 Anos |
Indivíduos entre 16 e <65 Anos |
Indivíduos com 65 Anos ou mais |
|
AUC17 [g*dia/L] |
106,23 |
110,13 |
115,89 |
114,28 |
139,02 |
|
AUC17 / (Dose/peso) [(g*dia/L)/(g/kg)] |
538,49 |
540,11 |
556,48 |
504,07 |
582,14 |
|
Clearance aparente [mL/kg/dia] |
1,86 |
1,85 |
1,80 |
1,98 |
1,72 |
|
Cmáx [g/L] |
16,19 |
17,25 |
17,32 |
19,40 |
24,19 |
|
Cmín [g/L] |
15,27 (NA) |
13,51 |
15,54 |
14,23 |
15,85 |
|
Tmáx [hora] |
70,42 |
164,43 |
68,25 |
74,33 |
119,02 |
AN = Número de indivíduos com resultados farmacocinéticos disponíveis.
CONTRAINDICAÇÕES
Hipersensibilidade ao princípio ativo ou a qualquer um dos componentes do produto.
Deficiência de IgA grave e um histórico de hipersensibilidade ao tratamento com imunoglobulina1 humana. Cuvitru não deve ser administrado por via intravascular18 ou intramuscular.
Este medicamento é contraindicado para menores de 2 anos de idade.
ADVERTÊNCIAS E PRECAUÇÕES
Se Cuvitru for acidentalmente administrado em um vaso sanguíneo o paciente pode desenvolver choque19.
A taxa de infusão subcutânea2 recomendada e as instruções de administração devem ser seguidas rigorosamente. Os pacientes devem ser monitorados rigorosamente e observados cuidadosamente quanto a qualquer sintoma20 durante todo o período de infusão.
Se o produto permanecer em uma seringa21 siliconizada por mais de duas horas, partículas visíveis podem formar-se.
Certas reações adversas podem ocorrer mais frequentemente em pacientes que recebem imunoglobulina1 humana normal pela primeira vez ou, em casos raros, quando o produto à base de imunoglobulina1 humana normal é trocado, ou quando houver um longo intervalo desde a infusão anterior.
Possíveis complicações, geralmente, podem ser evitadas fazendo-se o seguinte:
- injetar inicialmente o produto vagarosamente;
- garantir que os pacientes sejam cuidadosamente monitorados quanto a qualquer sintoma20 durante todo o período de infusão. Em particular, pacientes que nunca receberam imunoglobulina1 humana normal, pacientes que recebiam um produto de imunoglobulina1 alternativo e trocaram de tratamento ou pacientes que ficaram um longo período sem tratamento desde a infusão anterior devem ser monitorados durante a primeira infusão e durante a primeira hora após a primeira infusão, para que se possa detectar possíveis sinais22 adversos.
Todos os outros pacientes devem ser observados por pelo menos 20 minutos após a administração.
Em caso de reação adversa, a taxa de administração deve ser reduzida ou a infusão deve ser interrompida. Em caso de suspeita de hipersensibilidade grave ou reações anafiláticas23 é exigida a descontinuação imediata da injeção24. O tratamento necessário depende da natureza e da gravidade da reação adversa.
Em caso de choque19, o tratamento médico padrão para choque19 deve ser implementado.
Hipersensibilidade
Reações alérgicas reais são raras. Elas podem ocorrer principalmente em pacientes com anticorpos5 anti-IgA, que devem ser tratados com cautela especial. Pacientes com anticorpos5 anti-IgA, cujo tratamento com produtos IgG via subcutânea2 continua sendo a única opção, devem ser tratados com Cuvitru somente sob rigorosa supervisão médica. Cuvitru contém quantidades residuais de IgA (não mais de 280 microgramas/mL).
Raramente, a imunoglobulina1 humana normal pode induzir uma queda da pressão arterial25 com reação anafilática26, mesmo em pacientes que haviam tolerado tratamento anterior com imunoglobulina1 humana normal.
Tromboembolismo27
Eventos tromboembólicos arteriais e venosos, incluindo infarto do miocárdio28, derrame29, trombose venosa profunda30 e embolia31 pulmonar, foram associados com o uso de imunoglobulinas16. Deve-se ter cautela em pacientes com fatores de risco preexistentes para eventos trombóticos32 (tais como idade avançada, hipertensão33, uso de estrógenos, cateteres vasculares34 permanentes, diabetes35 mellitus e histórico de doença vascular36 ou episódios trombóticos32, pacientes com distúrbios trombofílicos congênitos37 ou adquiridos, pacientes com períodos prolongados de imobilização, pacientes com hipovolemia38 grave, pacientes com doenças que aumentam a viscosidade39 sanguínea). Os pacientes devem ser informados sobre os primeiros sintomas40 de eventos tromboembólicos, incluindo falta de ar, dor e inchaço41 de um membro, déficits neurológicos focais e dor no peito42, e devem ser aconselhados a contatarem seus médicos imediatamente diante da ocorrência de sintomas40.
Considerar a avaliação basal da viscosidade39 do sangue43 em pacientes com risco de hiperviscosidade, incluindo aqueles com crioglobulinas, quilomicronemia em jejum / triacilgliceróis (triglicérides44) marcadamente altos ou gamopatias monoclonais45. Para pacientes46 com risco de trombose47, administrar Cuvitru na dose mínima e na taxa de infusão praticável. Assegurar uma hidratação adequada em pacientes antes da administração. Monitorar sinais22 e sintomas40 de trombose47 e avaliar a viscosidade39 do sangue43 em pacientes com risco de hiperviscosidade.
Complicações renais
Reações adversas renais graves foram relatadas em pacientes recebendo tratamento com imunoglobulina1, principalmente produtos que contêm sacarose (Cuvitru não contém sacarose). Essas reações incluem insuficiência renal48 aguda, necrose49 tubular aguda, nefropatia50 tubular proximal51 e nefrose52 osmótica53. Fatores que influenciam o risco de complicações renais incluem, entre outros, insuficiência renal48 preexistente, diabetes35 mellitus, hipovolemia38, produtos medicinais nefrotóxicos concomitantes, idade superior a 65 anos, sepse54, hiperviscosidade e paraproteinemia.
Garantir que os pacientes não estejam desidratados antes do início da infusão de Cuvitru. Em pacientes que correm o risco de desenvolver disfunção renal55 devido a insuficiência renal48 pré-existente ou predisposição à insuficiência renal48 aguda, monitorar a função renal55 e considerar uma dosagem mais baixa e mais frequente.
O monitoramento periódico da função renal55 e da produção de urina56 é particularmente importante nos pacientes predispostos a estarem em risco aumentado de desenvolver insuficiência renal48 aguda. Avaliar a função renal55, incluindo a medição de nitrogênio uréico no sangue43 (BUN) e creatinina57 sérica, antes da infusão inicial de Cuvitru e novamente a intervalos apropriados posteriormente. Se a função renal55 se deteriorar, considerar a descontinuação de Cuvitru.
Orientar os pacientes para informar imediatamente os seguintes sinais22 e sintomas40 ao seu médico: diminuição da produção de urina56, aumento súbito de peso, retenção de líquidos / edema58 e/ou falta de ar.
Síndrome59 da Meningite Asséptica60 (SMA)
Síndrome59 da meningite asséptica60 (SMA) foi relatada em associação com o tratamento com imunoglobulinas16, incluindo Cuvitru (veja seção 9. REAÇÕES ADVERSAS). A SMA pode ocorrer mais frequentemente em pacientes do sexo feminino.
A descontinuação do tratamento com Ig pode resultar na remissão da SMA dentro de vários dias sem sequelas61. A síndrome59 geralmente começa dentro de algumas horas até 2 dias após o tratamento com Ig. Estudos de líquido cefalorraquidiano62 são frequentemente positivos, com pleocitose de até milhares de células9 por mm3, predominantemente da série granulocítica, e níveis elevados de proteína de até centenas de mg/dL63.
Os pacientes devem ser informados sobre os primeiros sintomas40 que incluem dor de cabeça64 grave, rigidez da nuca, sonolência, febre65, fotofobia66, náusea67 e vômito68.
Hemólise69
Cuvitru contém anticorpos5 de grupo sanguíneo que podem agir como hemolisinas e induzir o revestimento in vivo de eritrócitos70 (RBC) com imunoglobulina1. Isso causa uma reação antiglobulina direta positiva (DAT, teste de Coombs direto) e, raramente, hemólise69. Anemia hemolítica71 tardia pode desenvolver-se após o tratamento com Ig devido ao aumento do sequestro de eritrócitos70. Anemia hemolítica71 aguda, consistente com hemólise69 intravascular18, foi relatada.
Os seguintes fatores de risco podem estar relacionados ao desenvolvimento de hemólise69: doses elevadas (por exemplo, ?2 gramas/kg, administração única ou dividida em vários dias) e grupo sanguíneo O negativo. O estado inflamatório subjacente em um paciente individual pode aumentar o risco de hemólise69, mas seu papel é incerto.
Monitorar pacientes com sinais22 clínicos e sintomas40 de hemólise69, particularmente, pacientes com fatores de risco acima mencionados. Considerar testes laboratoriais adequados em pacientes de alto risco, incluindo medição de hemoglobina72 ou hematócrito73 antes da infusão e dentro de aproximadamente 36 a 96 horas após a infusão.
Informar os pacientes para notificar imediatamente os seguintes sinais22 e sintomas40 ao seu médico: aumento da frequência cardíaca, fadiga74, amarelamento da pele75 ou dos olhos76 e urina56 de cor escura.
Agentes transmissíveis
Medidas padrão para prevenir infecções6 resultantes do uso de produtos preparados a partir de sangue43 ou plasma15 humano incluem a seleção de doadores, triagem de doações individuais e pools de plasma15 quanto a marcadores específicos de infecção10, e a inclusão de etapas eficazes de fabricação para a inativação/remoção de vírus77. Apesar disso, quando produtos medicinais preparados a partir de sangue43 ou plasma15 humano são administrados, não se pode excluir totalmente a possibilidade de transmissão de agentes infecciosos. Isso também se aplica a vírus77 desconhecidos ou emergentes e outros patógenos.
As medidas tomadas são consideradas eficazes para vírus77 envelopados, como o vírus77 da imunodeficiência4 humana (HIV78), vírus77 da hepatite79 B (HBV) e vírus77 da hepatite79 C (HCV), e para os vírus77 não envelopados da hepatite79 A e parvovírus B19.
Existe experiência clínica referente à ausência de transmissão do vírus77 da hepatite79 A ou do parvovírus B19 com imunoglobulinas16, e se supõe que o teor de anticorpos5 representa uma contribuição importante para a segurança viral.
Recomenda-se fortemente, que toda vez que Cuvitru for administrado a um paciente, o nome e o número de lote do produto sejam registrados para manter uma ligação entre o paciente e o lote do produto.
Lesão80 pulmonar aguda relacionada à transfusão81 (TRALI)
Nenhum edema pulmonar82 não cardiogênico (TRALI) foi reportado em pacientes após o tratamento com produtos de imunoglobulina1. TRALI é caracterizada por dificuldade respiratória severa, edema pulmonar82, hipoxemia83, função ventricular esquerda normal e febre65. Os sintomas40 geralmente ocorrem dentro de 1 a 6 horas após o tratamento.
Monitorar os pacientes para reações adversas pulmonares. Em caso de suspeita de TRALI, realizar testes adequados para a presença de anticorpos5 anti-neutrófilos84 e anti-HLA tanto no produto como no soro85 do paciente. TRALI pode ser gerenciado utilizando oxigenoterapia com suporte ventilatório adequado
Informar aos pacientes para notificar imediatamente os seguintes sinais22 e sintomas40 ao seu médico: dificuldade em respirar, dor no peito42, lábios ou extremidades azuis ou febre65 que pode ocorrer 1 a 6 horas após uma infusão de Cuvitru.
Teor de Sódio
Cuvitru é praticamente isento de sódio.
População pediátrica
As advertências e precauções listadas se aplicam a adultos e crianças.
A segurança e a eficácia não foram estabelecidas em crianças abaixo de 2 anos de idade.
Fertilidade, Gravidez86 e Lactação87
Os médicos devem ponderar os possíveis riscos e só prescrever Cuvitru se for claramente necessário.
A segurança deste medicamento para o uso em gestantes não foi estabelecida em estudos clínicos controlados e, portanto, o medicamento deve ser administrado com cautela em gestantes e mães que estejam amamentando. Os produtos à base de imunoglobulina1 demonstraram atravessar a placenta, principalmente durante o terceiro trimestre. A experiência clínica com imunoglobulinas16 sugere que não são esperados efeitos prejudiciais durante a gravidez86, no feto88 ou neonato89.
Categoria “C” de risco na gravidez86.
Este medicamento não deve ser utilizado por mulheres grávidas sem orientação médica ou do cirurgião-dentista.
As imunoglobulinas16 são excretadas no leite materno e podem contribuir para a proteção do neonato89 contra patógenos que têm a m ucosa como porta de entrada.
A experiência clínica com imunoglobulinas16 sugere que não são esperados efeitos prejudiciais na fertilidade.
Efeitos na habilidade de dirigir e operar máquinas
A capacidade de dirigir e operar máquinas pode ser comprometida por algumas reações adversas associadas ao Cuvitru. Pacientes que apresentam reações adversas durante o tratamento devem aguardar que estas reações desapareçam antes de dirigir ou operar máquinas.
Incompatibilidades
A administração de Cuvitru com outros medicamentos não é recomendada.
Na ausência de estudos de compatibilidade, este medicamento não deve ser administrado junto com outros produtos. Cuvitru não deve ser diluído.
INTERAÇÕES MEDICAMENTOSAS
Interferência no teste sorológico
Após a infusão de imunoglobulina1, o aumento temporário dos vários anticorpos5 transferidos passivamente no sangue43 do paciente pode resultar em resultados falso-positivos no teste sorológico – por exemplo, Hepatite79 A, Hepatite79 B, sarampo90 e catapora91. A transmissão passiva de anticorpos5 para os antígenos92 de eritrócitos70, por exemplo, A, B, D, pode interferir em alguns testes sorológicos de anticorpos5 de eritrócitos70, como, por exemplo, o teste direto de imunoglobulina1 (DAT, teste de Coombs direto).
A administração de Cuvitru pode levar a leituras falso-positivas em ensaios que dependem da detecção de beta-D-glucanos para o diagnóstico93 de infecções6 fúngicas94; isso pode persistir durante semanas após a infusão do produto.
Vacinas com vírus77 vivo atenuado
A administração de imunoglobulina1 pode prejudicar, por um período de pelo menos 6 semanas e por até 3 meses, a eficácia de vacinas com vírus77 vivo atenuado, como de sarampo90, caxumba95, rubéola96 e catapora91. Após a administração de Cuvitru, um intervalo de 3 meses deve ser respeitado antes da aplicação de vacinas com vírus77 vivo atenuado. No caso de sarampo90, esse comprometimento do efeito pode persistir por até 1 ano. Portanto, pacientes que tiverem vacina97 de sarampo90 aplicada devem ter seu status de anticorpos5 verificado.
População pediátrica
As interações listadas aqui aplicam-se a adultos e crianças.
CUIDADOS DE ARMAZENAMENTO DO MEDICAMENTO
Cuidados de conservação
Conservar sob refrigeração entre 2°C e 8°C. Não congelar. Manter o frasco dentro do cartucho para proteger da luz. Prazo de validade: Cuvitru, solução injetável, tem validade de 36 meses a partir da data de sua fabricação.
Número de lote e datas de fabricação e validade: vide embalagem.
Não use medicamento com o prazo de validade vencido. Guarde-o em sua embalagem original. Após aberto, utilizar imediatamente.
O produto deverá atingir temperatura ambiente antes do uso.
Os frascos fechados devem ficar em temperatura ambiente por no mínimo 90 minutos antes de serem utilizados e mantidos em temperatura ambiente durante a administração. Não usar dispositivos de aquecimento, incluindo micro-ondas. Soluções turvas ou com depósito não devem ser usadas.
Qualquer medicamento não utilizado ou material residual deve ser descartado de acordo com as exigências locais.
Características físicas e organolépticas do produto
A solução é límpida e incolor ou amarelo pálido ou marrom claro. Não utilizar soluções turvas ou que apresentam depósitos.
Antes de usar, observe o aspecto do medicamento.
TODO MEDICAMENTO DEVE SER MANTIDO FORA DO ALCANCE DAS CRIANÇAS.
POSOLOGIA E MODO DE USAR
A terapia de reposição deve ser iniciada e monitorada sob a supervisão de um médico com experiência no tratamento de imunodeficiência4.
Posologia
A dose e o regime posológico dependem da indicação.
Terapia de reposição
O produto deve ser administrado por via subcutânea2.
Na terapia de reposição, a dose talvez precise ser individualizada para cada paciente, dependendo da resposta clínica e farmacocinética. Os regimes posológicos a seguir são fornecidos como diretriz.
O regime posológico deve atingir um nível mínimo de IgG (medido antes da infusão seguinte) de pelo menos 5-6 g/L e deve estar dentro do intervalo de referência de IgG sérica para a idade. Uma dose de ataque de pelo menos 0,2 a 0,5 g/kg (1 a 2,5 mL/kg) de peso corporal pode ser necessária. Essa dose talvez precise ser dividida em vários dias, com uma dose diária máxima de 0,1 a 0,15 g/kg. Depois que níveis de IgG em estado estável forem atingidos, doses de manutenção serão administradas em intervalos repetidos para se atingir uma dose mensal cumulativa na faixa de 0,3-1,0 g/kg. Cada dose única talvez precise ser injetada em locais anatômicos diferentes.
Os níveis mínimos devem ser medidos e avaliados com a incidência98 de infecção10. Para reduzir a taxa de infecção10, talvez seja necessário aumentar a dose e buscar níveis mínimos maiores.
População pediátrica
A posologia em crianças e adolescentes (2-18 anos) não é diferente daquela em adultos, já que a posologia para cada indicação depende do peso corporal e é ajustada para o resultado clínico das indicações mencionadas acima.
Não foram conduzidos estudos clínicos de Cuvitru em crianças com idades entre 0 e < 2 anos.
Método de administração
Somente para uso subcutâneo12.
Cuvitru deve ser inspecionado visualmente quanto a material particulado e alteração da cor antes da administração. Não use se for observado material particulado e/ou alteração da cor.
A infusão deve ser iniciada imediatamente após a transferência de Cuvitru para dentro da seringa21. A administração está prevista para durar até duas horas. Se uma administração menor que duas horas não for possível devido à dose requerida ou à taxa de administração de Cuvitru, a dose requerida deve ser dividida e administrada em diferentes locais de infusão. Se Cuvitru permanecer nas seringas siliconizadas por mais de duas horas, partículas visíveis podem se formar.
Cuvitru não deve ser diluído.
A infusão subcutânea2 deve ser iniciada e monitorada no começo por um profissional de saúde3 com experiência na orientação de pacientes para tratamento domiciliar com acompanhamento regular. Bombas de infusão apropriadas para administração subcutânea2 de imunoglobulinas16 podem ser usadas. O paciente ou cuidador deve ser instruído sobre o uso de uma bomba de seringa21, técnicas de infusão, manutenção do diário de tratamento, reconhecimento de reações adversas graves e medidas a serem tomadas nesse caso.
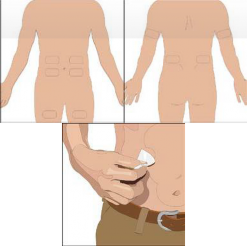
Cuvitru pode ser injetado em locais como abdômen, coxa99, braço e lateral do quadril.
Ajustes da taxa de infusão e do volume de infusão por local são baseados na tolerância de cada indivíduo.
Recomenda-se o uso de uma velocidade de administração inicial de 10 mL/h/local de infusão. Se bem tolerada, a taxa de infusão pode ser aumentada em intervalos de pelo menos 10 minutos até um máximo de 20 mL/h/local de infusão nas duas infusões iniciais. Mais de uma bomba pode ser usada simultaneamente. A quantidade de produto infundida em determinado local varia. Em crianças, o local de infusão pode ser trocado a cada 5-15 mL. Em adultos, doses acima de 30 mL podem ser divididas de acordo com a preferência do paciente. Não há limite para o número de locais de infusão.
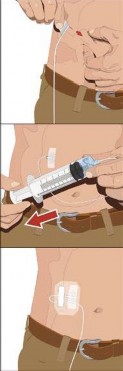
Instruções detalhadas de uso:
- Preparar o(s) frasco(s) de Cuvitru:
- Remover o Cuvitru da caixa. Caso o produto esteja armazenado em uma geladeira, permitir que os frascos atinjam a temperatura
- ambiente. Isso pode levar até 90 minutos.
- Não aplicar calor ou colocar no micro-ondas.
- Não agitar o(s) frasco(s).
|
1. Verifique o(s) frasco(s):
|
|
|
2. Reúna todos os materiais Reúna todos os materiais: Os itens incluem: frasco(s) de Cuvitru, materiais para a infusão: conjunto de agulha subcutânea2, dispositivo(s) de transferência, seringa21(s), tampas para ponta estéreis, bandagem limpa estéril, fita, gaze, recipiente para pérfuro-cortantes, bomba de infusão, registro de infusão.
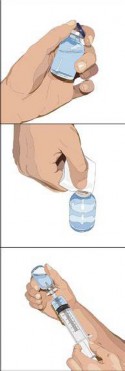
3. Prepare a(s) seringa21(s):
Se estiver utilizando uma agulha estéril: Prenda uma seringa21 estéril à agulha estéril e puxe o êmbolo101 da seringa21 para enchê- la com ar, que deve ser na mesma quantidade da solução que você retirará do frasco. Insira a agulha no centro da tampa e injete ar. Puxe o êmbolo101 para retirar o volume desejado. |
  |
|
4. Prepare a bomba de infusão e tubos:
|
 |
|
5. Prepare o(s) local(is) de infusão:
Limpe o(s) local(is) de infusão com um lenço estéril com álcool iniciando no centro de cada local de infusão e movendo-se para fora em movimentos circulares. Deixe o(s) local(is) de infusão secar (por pelo menos 30 segundos). |
 |
|
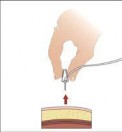
6. Insira e prenda o conjunto de agulha subcutânea2:
|
 |
|
7. Inicie a infusão
|
|
|
8. Retire a(s) agulha(s) subcutânea2(s) do(s) local(is) de infusão quando a infusão estiver concluída:
|
|
|
9. Registre a infusão:
|
|
REAÇÕES ADVERSAS
Reações adversas (RAs) a Cuvitru como calafrios106, cefaleia107, tontura108, febre65, vômito68, reações alérgicas, náusea67, artralgia109, hipotensão110 e dor lombar moderada, podem ocorrer ocasionalmente.
Raramente, imunoglobulinas16 humanas normais podem causar uma queda súbita da pressão arterial25 e, em casos isolados, choque anafilático111, mesmo quando o paciente não tiver demonstrado hipersensibilidade na administração anterior.
Reações no local da infusão: inchaço41, sensibilidade, vermelhidão, endurecimento, aquecimento do local, dor no local, coceira, hematoma112 e erupção113 cutânea114, podem ocorrer com frequência.
Lista tabelada de Reações Adversas
A segurança de Cuvitru administrado por via subcutânea2 foi avaliada em dois estudos prospectivos, abertos, multicêntricos, não controlados, em 122 indivíduos com imunodeficiência4 primária (IDP).
A maioria (98,8%) das reações adversas (RAs) locais foram de intensidade leve. Um indivíduo descontinuou o tratamento devido a uma RA no local (dor). 112 de 122 indivíduos tratados com Cuvitru completaram o estudo.
As reações podem ser classificadas em:
|
Categoria |
Frequência |
|
Muito comum |
≥ 10% |
|
Comum |
≥ 1% e < 10% |
|
Incomum |
≥ 0,1% e < 1% |
|
Raro |
≥ 0,01% e < 0,1% |
|
Muito raro |
< 0,01% |
|
Desconhecida |
Não pode ser estimada pelos dados disponíveis |
Dentro de cada grupo de frequência, as reações adversas são apresentadas por ordem decrescente de gravidade.
Tabela 7. Frequência de Reações Adversas (RAs) em estudos clínicos com Cuvitru
|
Frequência de reações adversas (RAs) em estudos clínicos com Cuvitru |
|||
|
Classe de Sistema de Órgãos (SOC) segundo a base de dados MedDRA |
Reação Adversa |
Frequência por indivíduoa |
Frequência por infusãob |
|
Distúrbios do sistema nervoso115 |
Dor de cabeça64 |
Muito Comum |
Comum |
|
Tontura108 |
Comum |
Incomum |
|
|
Sensação de queimação |
Incomum |
Rara |
|
|
Enxaqueca116 |
Comum |
Rara |
|
|
Sonolência |
Comum |
Rara |
|
|
Distúrbios vasculares34 |
Hipotensão110 |
Comum |
Rara |
|
Distúrbios gastrintestinais |
Diarreia117 |
Muito Comum |
Comum |
|
Náusea67 |
Muito Comum |
Incomum |
|
|
Dor abdominal inferior |
Incomum |
Rara |
|
|
Dor abdominal |
Comum |
Incomum |
|
|
Distúrbios do tecido118 cutâneo119 e subcutâneo12 |
Prurido120 |
Comum |
Rara |
|
Urticária121 |
Comum |
Rara |
|
|
Distúrbios musculoesqueléticos e do tecido conjuntivo122 |
Mialgia123 |
Comum |
Incomum |
|
Distúrbios gerais e condições no local de administração |
Reação no local |
Muito Comum |
Comum |
|
Eritema124 no local da infusão (incluindo eritema124 no local da injeção24) |
Muito Comum |
Comum |
|
|
Dor no local da injeção24 (incluindo desconforto no local da infusão e dor no local da infusão) |
Muito Comum |
Comum |
|
|
Inchaço41 no local da infusão |
Comum |
Incomum |
|
|
Prurido120 no local da infusão (incluindo prurido120 no local da injeção24) |
Comum |
Incomum |
|
|
Urticária121 no local da infusão |
Comum |
Incomum |
|
|
Hematoma112 no local da infusão |
Comum |
Rara |
|
|
Edema58 no local da infusão |
Incomum |
Rara |
|
|
Fadiga74 |
Muito Comum |
Incomum |
|
|
Dor |
Comum |
Rara |
|
|
Investigações |
Anticorpo14 anti-GAD positivo |
Incomum |
Rara |
|
Teste de Coombs direto positivo |
Incomum |
Rara |
|
a A frequência por indivíduo é calculada usando-se o número de indivíduos associados com todos os RAs, independente da relação com Cuvitru.
b A frequência por infusão é calculada usando-se o número de infusões associadas com todos os RAs, independente da relação com Cuvitru.
Tabela 8. Reações adversas pós-comercialização
|
Reações Adversar pós-comercialização (RAs) |
||
|
Classe de Sistema de Órgãos (SOC) segundo a base de dados MedDRA |
Reação Adversa |
Frequência |
|
Infecções6 e Infestações |
Meningite asséptica60 |
Desconhecida |
As seguintes RAs adicionais foram identificadas e relatadas durante o uso pós-comercialização de outro produto de imunoglobulina1 subcutânea2: reação anafilática26, parestesia125, tremor, taquicardia126, dispneia127, laringoespasmo, desconforto no tórax128, reações no local de injeção24 (como: endurecimento e calor).
População pediátrica (2 a 16 anos de idade)
O perfil de segurança da população pediátrica foi similar ao dos indivíduos adultos.
Relato de suspeita de reações adversas
O relato de suspeita de reações adversas após a autorização do medicamento é importante. Isto permite o monitoramento contínuo da relação risco/benefício do produto.
Atenção: este produto é um medicamento novo e, embora as pesquisas tenham indicado eficácia e segurança aceitáveis, mesmo
que indicado e utilizado corretamente, podem ocorrer eventos adversos imprevisíveis ou desconhecidos. Nesse caso, notifique os eventos adversos pelo Sistema VigiMed, disponível no Portal da Anvisa.
SUPERDOSE
As consequências de uma superdosagem de Cuvitru são desconhecidas.
Em caso de intoxicação ligue para 0800 722 6001, se você precisar de mais orientações.
DIZERES LEGAIS
USO RESTRITO A HOSPITAIS
VENDA SOB PRESCRIÇÃO MÉDICA
MS. 1.0639.0291
Farm. Resp.: Alex Bernacchi CRF/SP 33.461
Fabricado por:
Baxalta Belgium Manufacturing S.A. Lessines, Bélgica
Importado por:
Takeda Pharma Ltda
Rodovia SP 340 S/N, km 133,5 Ed. Adm Jaguariúna – SP
CNPJ: 60.397.775/0001-74
SAC 0800 7710345