Clexane (Bula do profissional de saúde)
SANOFI-AVENTIS FARMACÊUTICA LTDA
IDENTIFICAÇÃO DO MEDICAMENTO
Clexane®
enoxaparina sódica
Solução Injetável
APRESENTAÇÕES
Solução injetável 20 mg: embalagem com 2 e 10 seringas pré-enchidas com sistema de segurança.
Solução injetável 40 mg: embalagem com 2 e 10 seringas pré-enchidas com sistema de segurança.
Solução injetável 60 mg: embalagem com 2 seringas pré-enchidas graduadas com sistema de segurança.
Solução injetável 80 mg: embalagem com 2 seringas pré-enchidas graduadas com sistema de segurança.
Solução injetável 100 mg: embalagem com 2 seringas pré-enchidas graduadas com sistema de segurança.
USO SUBCUTÂNEO1 OU INTRAVENOSO (a via de administração varia de acordo com a indicação do produto)
USO ADULTO
COMPOSIÇÃO
Cada seringa2 pré-enchida de Clexane 20 mg contém:
| enoxaparina sódica | 20,0 mg |
| água para injetáveis q.s.p. | 0,2 mL |
Cada seringa2 pré-enchida de Clexane 40 mg contém:
| enoxaparina sódica | 40,0 mg |
| água para injetáveis q.s.p. | 0,4 mL |
Cada seringa2 pré-enchida de Clexane 60 mg contém:
| enoxaparina sódica | 60,0 mg |
| água para injetáveis q.s.p. | 0,6 mL |
Cada seringa2 pré-enchida de Clexane 80 mg contém:
| enoxaparina sódica | 80,0 mg |
| água para injetáveis q.s.p. | 0,8 mL |
Cada seringa2 pré-enchida de Clexane 100 mg contém:
| enoxaparina sódica | 100,0 mg |
| água para injetáveis q.s.p. | 1,0 mL |
INFORMAÇÕES TÉCNICAS AOS PROFISSINAIS DE SAÚDE3
INDICAÇÕES
- Tratamento da trombose venosa profunda4 com ou sem embolismo5 pulmonar;
- Tratamento da angina6 instável e infarto do miocárdio7 sem elevação do segmento ST, administrado concomitantemente ao ácido acetilsalicílico;
- Tratamento de infarto8 agudo9 do miocárdio10 com elevação do segmento ST, incluindo pacientes a serem tratados clinicamente ou com subsequente intervenção coronariana percutânea;
- Profilaxia do tromboembolismo11 venoso, em particular aqueles associados à cirurgia ortopédica ou à cirurgia geral;
- Profilaxia do tromboembolismo11 venoso em pacientes acamados devido a doenças agudas incluindo insuficiência cardíaca12, falência respiratória, infecções13 severas e doenças reumáticas;
- Prevenção da formação de trombo14 na circulação15 extracorpórea durante a hemodiálise16.
RESULTADOS DE EFICÁCIA
Cirurgia abdominal
Em um estudo duplo-cego17 em pacientes submetidos à cirurgia eletiva18 de tumores gastrointestinais, urológicos19, ou do trato ginecológico, um total de 1116 pacientes foram incluídos e 1115 receberam profilaxia de TEV. Clexane 40 mg SC, uma vez ao dia, começando 2h antes da cirurgia e continuado por um período de no máximo 12 dias após a cirurgia, teve sua eficácia comparada a da heparina não fracionada (HNF) 5000 U SC a cada 8h na redução do risco de trombose venosa profunda4 (TVP). Os dados de eficácia são apresentados abaixo [ver tabela 1] (Bergqvist et al, 1997).
Tabela 1: Eficácia de Clexane na profilaxia de TVP após cirurgia abdominal
|
Indicação |
Regime |
|
|
Clexane |
Heparina |
|
|
Todos os pacientes submetidos à cirurgia abdominal que receberam profilaxia |
555 (100) |
560 (100) |
|
TEV total1 (%) |
56 (10,1) |
63 (11,3) |
| Somente TVP (%) |
54 (9,7) |
61 (10,9) |
1 TEV = tromboembolismo11 venoso incluíram TVP, EP e óbitos considerados de causa tromboembólica.
2 IC = Intervalo de Confiança
Em outro estudo duplo-cego17, Clexane 40 mg SC uma vez ao dia foi comparado com HNF 5000 U SC a cada 8h, em pacientes submetidos à cirurgia colorretal (um terço deles com câncer20). Um total de 1347 pacientes foi incluído no estudo e todos receberam tratamento. A profilaxia foi iniciada aproximadamente 2h antes da cirurgia e continuada por aproximadamente 7 a 10 dias após a cirurgia. Os dados de eficácia são apresentados abaixo [ver tabela 2] (MacLeod RS et al, 2001).
Tabela 2: Eficácia de Clexane na profilaxia de TVP após cirurgia de câncer20 colorretal
|
Indicação |
Regime |
|
|
Clexane |
Heparina |
|
|
Todos os pacientes submetidos à cirurgia colorretal que receberam profilaxia |
673 (100) |
674 (100) |
|
TEV total1 (%) |
48 (7,1) |
45 (6,7) |
| Somente TVP (%) |
47 (7,0) |
44 (6,5) |
1 TEV = tromboembolismo11 venoso incluíram TVP, EP e óbitos considerados de causa tromboembólica.
2 IC = Intervalo de Confiança
Artroplastia de quadril
Em um estudo duplo-cego17, randomizado21, Clexane 40 mg SC uma vez ao dia foi comparado com HNF 5000 U SC a cada 8h, após artroplastia total de quadril. A profilaxia foi iniciada 12h antes da cirurgia, no caso da enoxaparina, e 2h antes da cirurgia, no caso da heparina. Um total de 237 pacientes foram randomizados no estudo e receberam profilaxia. Os resultados de eficácia são mostrados na tabela abaixo [ver tabela 3] (Planes et al 1988).
Tabela 3: Eficácia de Clexane na profilaxia de TVP após artroplastia total de quadril
|
Indicação |
Regime |
|
|
Clexane |
Heparina |
|
|
TVP total |
12,5%1 |
25% |
|
TVP proximal22 (%) |
7,5%2 |
18,5% |
1 valor de p versus heparina = 0,03; redução de risco relativo de 50%
2 valor de p versus heparina = 0,014; redução de risco relativo de 59%
Um estudo duplo-cego17, multicêntrico, comparou três regimes de dose de Clexane em pacientes submetidos à artroplastia de quadril. Um total de 572 pacientes foram randomizados e 568 receberam a profilaxia proposta.
Profilaxia com Clexane foi iniciada 2 dias após a cirurgia e continuou por 7 a 11 dias após a cirurgia. Os dados de eficácia são fornecidos abaixo [ver tabela 4] (Spiro et al, 1994).
Tabela 4: Eficácia de Clexane na profilaxia de TVP após cirurgia de artroplastia de quadril
|
Indicação |
Regime |
||
|
10 mg SC cada 24h n (%) |
30 mg SC cada 12h n (%) |
40 mg SC cada 24h n (%) |
|
|
Todos os pacientes |
161 (100) |
208 (100) |
199 (100) |
|
TVP total (%) |
40 (25) |
22 (11)1 |
27 (14) |
|
TVP proximal22 (%) |
17 (11) |
8 (4)2 |
9 (5) |
1 valor de p versus Clexane 10 mg cada 24h = 0,0008
2 valor de p versus Clexane 10 mg cada 24h = 0,0168
Não houve diferença significativa entre os regimes de 30 mg cada 12h e 40 mg cada 24h.
Em um estudo de profilaxia estendida para pacientes23 submetidos à artroplastia de quadril, os pacientes receberam durante a internação, Clexane 40 mg SC iniciado 12h antes da cirurgia para prevenir TVP pós- operatória. Ao final do período perioperatório, todos os pacientes foram submetidos à venografia bilateral. Seguindo um desenho duplo-cego, todos os pacientes sem evidência de doença tromboembólica foram randomizados para um regime pós-alta de Clexane 40 mg (n = 90) por via SC, uma vez ao dia ou de placebo24 (n = 89) por 3 semanas. Nessa população de pacientes, a incidência25 de TVP durante a fase de profilaxia estendida foi significativamente mais baixa no grupo que recebeu Clexane comparado ao placebo24. Os dados de eficácia são apresentados na tabela abaixo [ver tabela 5] (Planes et al 1996).
Tabela 5: Eficácia de Clexane na profilaxia estendida de TVP após artroplastia de quadril
|
Indicação (Pós-alta) |
Regime pós-alta |
|
|
Clexane |
Placebo24 |
|
|
Todos os pacientes com profilaxia estendida |
90 (100) |
89 (100) |
|
TVP total (%) |
6 (7)1 |
18 (20) |
|
TVP proximal22 (%) |
5 (6)3 |
7 (8) |
1 valor de p versus placebo24 = 0,008
2 IC= Intervalo de confiança
3 valor de p versus placebo24 = 0,537
Em um segundo estudo, pacientes submetidos à artroplastia de quadril receberam durante a hospitalização Clexane 40 mg SC, iniciado 12h antes da cirurgia. Todos os pacientes foram examinados em busca de sinais26 e sintomas27 de doença tromboembólica. Pacientes sem qualquer sinal28 de TEV foram randomizados para um regime pós-alta com Clexane 40 mg SC uma vez ao dia (n = 131) ou placebo24 (n = 131) por 3 semanas. Um total de 262 pacientes foram randomizados nessa fase duplo-cega. De modo semelhante ao primeiro estudo, a incidência25 de TVP durante a profilaxia estendida foi significativamente menor com Clexane quando comparado ao placebo24, com diferença estatisticamente significativa tanto na incidência25 TVP total (Clexane [16%] versus placebo24 45 [34%]; p = 0,001) quanto na de TVP proximal22 (Clexane 8 [6%] versus placebo24 28 [21%]; p = <0,001) (Bergqvist et al, 1996).
Artroplastia de joelho
Um total de 132 pacientes foram randomizados no estudo e 131 receberam profilaxia. Após hemostasia29, profilaxia foi iniciada 12 a 24h após a cirurgia e continuada por até 15 dias. A incidência25 de TVP total e proximal22 após cirurgia foi significativamente mais baixa no grupo que recebeu Clexane comparado ao placebo24. Os dados de eficácia são mostrados abaixo [ver tabela 6] (Leclerc et al, 1992).
Tabela 6: Eficácia de Clexane na profilaxia de trombose venosa profunda4 após artroplastia total de joelho
|
Indicação |
Regime |
|
|
Clexane 30 mg |
Placebo24 q12h SC n (%) |
|
|
Todos os pacientes submetidos a artroplastia de joelho |
47 (100) |
52 (100) |
|
TVP Total (%) |
5 (11)1 |
32 (62) |
|
TVP proximal22 (%) |
0 (0)3 |
7 (13) |
1 valor de p versus placebo24 = 0,0001
2 IC = Intervalo de Confiança
3 valor de p versus placebo24 = 0,013
4 LC = Limite de Confiança
Ainda em artroplastia eletiva18 de joelho, outro estudo clínico aberto, de grupos paralelos, randomizado21, comparou Clexane 30 mg SC a cada 12h com heparina 5000 U SC a cada 8h. Um total de 453 pacientes foram randomizados e todos receberam profilaxia conforme o grupo designado. A profilaxia iniciou-se após a cirurgia e continuou até 14 dias. A incidência25 de trombose venosa profunda4 foi significativamente menor com Clexane, comparada com heparina (Cowell et al, 1995).
Profilaxia de tromboembolismo11 em pacientes clínicos com mobilidade reduzida durante doença aguda Em um estudo multicêntrico, duplo-cego, de grupos paralelos, Clexane 20 mg ou 40 mg SC uma vez ao dia foi comparado com placebo24 na profilaxia de TVP em pacientes clínicos com mobilidade restrita durante uma doença aguda (definida como distância percorrida <10 metros em tempo ? 3 dias). Esse estudo incluiu pacientes com insuficiência cardíaca12 (NYHA Classe funcional III ou IV); insuficiência respiratória aguda30 ou insuficiência respiratória crônica31 complicada (sem necessidade de suporte ventilatório): infecção32 aguda (exceto choque33 séptico) ou doença reumatológica aguda. Um total de 1102 pacientes foi incluído no estudo, e 1073 pacientes receberam profilaxia. A terapia foi continuada por até 14 dias (media de duração de 7 dias). Quando administrado numa dose de 40 mg SC 1x/dia, Clexane reduziu significativamente a incidência25 de TVP comparado ao placebo24. Dados de eficácia são mostrados abaixo [ver tabela 7] (Samama et al, 1999).
Tabela 7: Eficácia do Clexane em pacientes clínicos com mobilidade reduzida durante doença aguda
|
Indicação |
Regime |
||
|
Clexane |
Clexane |
Placebo24 |
|
|
Todos os pacientes clínicos que receberam profilaxia durante doença aguda |
351 (100) |
360 (100) |
362 (100) |
|
Falha terapêutica341 TEV Total2 (%) |
43 (12,3) |
16 (4,4) |
43 (11,9) |
|
TVP Total (%) |
43 (12,3) |
16 (4,4) |
41 (11,3) |
|
TVP proximal22 (%) |
13 (3,7) |
5 (1,4) |
14 (3,9) |
1 Falha terapêutica34 durante os dias 1 e 14.
2 TEV = Eventos tromboembólicos, os quais incluem TVP, EP e óbito35 considerado de origem embólica.
3 IC = Intervalo de Confiança
O tratamento profilático com Clexane 40 mg SC ao dia reduziu em 63% o risco de TEV. Em aproximadamente 3 meses após a inclusão, a incidência25 de tromboembolismo11 permaneceu significativamente mais baixa no grupo que recebeu Clexane 40 mg versus o grupo placebo24.
Tratamento de trombose venosa profunda4 (TVP) com ou sem embolia36 pulmonar (EP)
Em um estudo multicêntrico, de grupos paralelos, 900 pacientes com TVP aguda de membro inferior associada ou não à embolia36 pulmonar foram randomizados para tratamento hospitalar com Clexane 1,5 mg/kg SC 1x/dia, Clexane 1 mg/kg SC cada 12h ou heparina em bolus37 (5000 UI) seguido de infusão contínua (administrada até atingir um TTPa de 55 a 85 segundos). Todos os pacientes receberam tratamento. Todos os pacientes também receberam varfarina sódica (dose ajustada de acordo com o TP para atingir um RNI (relação normatizada internacional) entre 2 e 3), a partir de 72h do início da terapia com Clexane ou HNF. Clexane ou HNF foram administrados por no mínimo 5 dias e até que o RNI desejado fosse atingido. Ambos os regimes de Clexane foram equivalentes à terapia com HNF em reduzir o risco de TEV recorrente. Os dados de eficácia são mostrados abaixo [ver tabela 8] (Merli et al, 2001).
Tabela 8: Eficácia de Clexane no tratamento da trombose venosa profunda4 com ou sem embolia36 pulmonar
|
Indicação |
Regime1 |
||
|
Clexane |
Clexane |
Heparina |
|
|
Todos os pacientes com TVP tratados (com ou sem EP) |
298 (100) |
312 (100) |
290 (100) |
|
TEV Total2 (%) |
13 (4,4)3 |
9 (2,9)3 |
12 (4,1) |
|
Somente TVP (%) |
11 (3,7) |
7 (2,2) |
8 (2,8) |
|
TVP Proximal22 (%) |
9 (3,0) |
6 (1,9) |
7 (2,4) |
|
EP (%) |
2 (0,7) |
2 (0,6) |
4 (1,4) |
1 Todos os pacientes também foram tratados com varfarina sódica a partir de 72h do início do tratamento com Clexane ou heparina padrão.
2 TEV = evento tromboembólico (trombose venosa profunda4 [TVP] e/ou embolia36 pulmonar [EP]).
Os intervalos de confiança de 95% para a diferença de tratamento no TEV total foram: Clexane 1x/dia versus heparina (-3,0 to 3,5)
Clexane cada 12h versus heparina (-4,2 to 1,7).
Hemodiálise16
Em um estudo, pacientes com insuficiência renal38 terminal (n=36) fazendo hemodiálise16 3 vezes por semana, receberam Clexane ou HNF e depois foram trocados para o outro tratamento, a cada 12 semanas. Enoxaparina 1 mg/kg foi administrada na forma de bolus37 dentro da linha arterial antes da diálise39. Doses subsequentes de enoxaparina eram reduzidas para 0,2 mg/kg caso ocorresse sangramento. HNF 50 UI/kg foi administrada na forma de bolus37 dentro da linha arterial, seguida por uma dose de manutenção de 1000 UI/hora. As linhas e filtros de diálise39 ficaram significativamente mais limpas (sem coágulos) com Clexane em comparação com HNF (p<0,001) (Saltissi et al, 1999).
Tratamento de angina6 instável e infarto do miocárdio7 (IM) sem elevação do segmento ST (Cohen et al, 1997)
Em um grande estudo multicêntrico, 3171 pacientes incluídos na fase aguda de angina6 instável ou IM sem elevação do segmento ST foram randomizados para receber, em associação com ácido acetilsalicílico (100 a 325 mg, uma vez ao dia), 1 mg/kg de enoxaparina sódica em injeção subcutânea40 a cada 12 horas, ou HNF por administração IV, ajustada com base no tempo de tromboplastina41 parcial ativada (TTPa). Os pacientes foram tratados em ambiente hospitalar por um período mínimo de 2 e máximo de 8 dias, até estabilização clínica, procedimentos de revascularização ou alta hospitalar. Os pacientes foram acompanhados por 30 dias. A enoxaparina sódica, em comparação à HNF, diminuiu significativamente a incidência25 de angina6 recorrente, IM e óbito35, com redução do risco relativo de 16,2% no 14º dia, sustentado durante o período de 30 dias. Além disto, um número menor de pacientes do grupo tratado com enoxaparina sódica foi submetido à revascularização por angioplastia42 coronariana transluminal percutânea (ACTP) ou por enxerto43 de ponte arterial coronariana (15,8% de redução do risco relativo no 30º dia).
Tratamento do IM com elevação do segmento ST (Antman et al, 2006)
Em um grande estudo multicêntrico, 20479 pacientes diagnosticados com IM com elevação do segmento ST, elegíveis para receber terapia fibrinolítica, foram randomizados para receber: 1) enoxaparina sódica em bolus37 IV único de 30 mg acompanhado de 1 mg/kg por via SC, seguido de doses SC de 1 mg/kg a cada 12 horas; ou, 2) HNF por administração IV, ajustada com base no tempo de TTPa por 48 horas. Todos os pacientes também foram tratados com ácido acetilsalicílico por um período mínimo de 30 dias. A estratégia posológica de enoxaparina foi ajustada para pacientes23 acometidos por insuficiência renal38 severa e para pacientes23 idosos com idade maior ou igual a 75 anos. As injeções SC de enoxaparina foram administradas por um período máximo de 8 dias ou até que o paciente recebesse alta do hospital (considerando o que ocorresse primeiro).
Em um subgrupo deste mesmo estudo, 4716 pacientes foram submetidos à intervenção coronariana percutânea (ICP) recebendo suporte antitrombótico com fármaco44 do estudo de modo cego. Portanto, para pacientes23 que utilizaram a enoxaparina, a ICP foi realizada com enoxaparina (sem troca) utilizando-se o regime estabelecido em estudos prévios, ou seja, caso a última dose SC tenha sido administrada há menos de 8 horas antes de o balão ser inflado, não se administra dose adicional e caso a última dose subcutânea45 tenha sido administrada há mais de 8 horas antes de o balão ser inflado, administra-se uma dose adicional de 0,3 mg/kg através de bolus37 intravenoso.
A enoxaparina sódica quando comparada com a HNF reduziu significativamente a incidência25 do desfecho primário, uma combinação de morte por qualquer causa ou reinfarto do miocárdio10 nos primeiros 30 dias após a randomização [9,9% no grupo tratado com enoxaparina, comparado a 12,0% no grupo tratado com heparina não- fracionada] com uma redução relativa do risco igual a 17% (P<0,001).
Os benefícios do tratamento com enoxaparina, evidenciados por uma série de resultados de eficácia, surgiram em 48 horas, tempo no qual houve uma redução de 35% do risco relativo de reinfarto do miocárdio10, quando comparado com o tratamento com HNF (P<0,001).
O efeito benéfico da enoxaparina no desfecho primário foi consistente entre os subgrupos principais do estudo, incluindo idade, sexo, local do infarto8, histórico de diabetes46, histórico de infarto do miocárdio7 anterior, tipo do fibrinolítico administrado e tempo para tratamento com o fármaco44 em estudo.
Houve um benefício significativo do tratamento com enoxaparina, quando comparado com o tratamento com HNF, em pacientes submetidos à ICP dentro de 30 dias após a randomização (23% de redução do risco relativo) ou em pacientes tratados com terapia medicamentosa (15% de redução do risco relativo, P = 0,27 para interação).
A incidência25 do desfecho composto de morte, reinfarto do miocárdio10 ou hemorragia47 intracraniana (uma medida do benefício clínico líquido), considerando-se os 30 primeiros dias, foi significativamente menor (p<0,0001) no grupo tratado com enoxaparina (10,1%) quando comparado com o grupo tratado com HNF (12,2%), representando uma redução de 17% do risco relativo em favor do tratamento com Clexane.
O efeito benéfico da enoxaparina no desfecho primário, observado durante os primeiros 30 dias, foi mantido por um período de acompanhamento de 12 meses.
REFERÊNCIAS BIBLIOGRÁFICAS
Antman EM et al. for the ExTRACT-TIMI 25 Investigators. Enoxaparin versus UFH with Fibrinolysis for ST- Elevation Myocardial Infarction. N Engl J Med 2006;354:1477–88.
Bergqvist D et al. Low-molecular-weight heparin (enoxaparin) as prophylaxis against venous thromboembolism after total hip replacement. N Engl J Med. 1996;335(10):696–700.
Bergqvist et al. for the ENOXACAN Study Group. Efficacy and safety of enoxaparin versus unfractionated heparin for prevention of deep vein thrombosis in elective cancer20 surgery: A double-blind randomized multicentre trial with venographic assessment. Br J Surg. 1997;84:1099–1103.
Cohen M el al. A comparison of low-molecular-weight heparin with UFH for unstable coronary artery disease. N Engl J Med. 1997;337:447–452.
Colwell CW et al for the Enoxaparin Clinical Trial Group. Efficacy and safety of enoxaparin versus unfractionated heparin for prevention of deep venous thrombosis after elective knee arthroplasty. Clin Orthop. 1995; 321:19–27.
Leclerc JR et al. Prevention of deep vein thrombosis after major knee surgery. A randomized, double-blind trial comparing a low molecular weight heparin fragment (enoxaparin) to placebo24. Thromb Haemost. 1992; 67:417- 423.
MacLeod RS et al. Subcutaneous heparin versus low-molecular-weight heparin as thromboprophylaxis in patients undergoing colorectal surgery: results of the Canadian Colorectal DVT Prophylaxis Trial: a randomized, double-blind trial. Ann Surg 2001; 233: 438–444.
Merli G et al. Subcutaneous enoxaparin once or twice daily compared with intravenous UFH for treatment of venous thromboembolic disease. Ann Intern Med 2001;134,191–202.
Planès A et al. Prevention of postoperative venous thrombosis: A randomized trial comparing unfractionated heparin with low molecular weight heparin in patients undergoing total hip replacement. Thromb Haemost. 1988; 60:407–410.
Planes A et al. Risk of deep-venous thrombosis after hospital discharge in patients having undergone total hip replacement: double-blind randomised comparison of enoxaparin versus placebo24. Lancet. 1996; 348:224–8.
Saltissi D, Morgan C, Westhuyzen J, et al: Comparison of low-molecular-weight heparin (enoxaparin sodium) and standard unfractionated heparin for haemodialysis anticoagulation. Nephrol Dial Transplant 1999; 14:2698- 2703.
Samama MM et al. Comparison of enoxaparin with placebo24 for the prevention of venous thromboembolism in acutely ill medical patients. N Engl J Med 1999; 341: 793–800.
Spiro T et al. Efficacy and Safety of Enoxaparin to Prevent Deep Venous Thrombosis after Hip Replacement Surgery Ann Intern Med 1994; 121;2; 81–89.
Clinical Overview “Enoxaparin And History Of Heparin-Induced Thrombocytopenia” M. Berthon, PharmD (09- Feb-2017 / GPE-CL-2017–00111)
CARACTERÍSTICAS FARMACOLÓGICAS
PROPRIEDADES FARMACODINÂMICAS
O princípio ativo de Clexane é a enoxaparina sódica. Trata-se de uma heparina de baixo peso molecular com peso médio de 4.500 dáltons. A enoxaparina sódica é um sal de sódio. A distribuição do peso molecular é:
|
< 2000 dáltons |
≤ 20% |
|
2000 a 8000 dáltons |
≥ 68% |
|
> 8000 dáltons |
≤ 18% |
A enoxaparina sódica é obtida pela despolimerização alcalina do éster benzil heparina derivado da mucosa intestinal48 suína. Sua estrutura é caracterizada por um grupo ácido 2-O-sulfo-4-enepiranosurônico no final não redutor da cadeia e um 2-N, 6-O-dissulfo-D-glicosamina no final redutor da cadeia. Aproximadamente 20% (variando entre 15% e 25%) da estrutura da enoxaparina contêm um derivado 1,6 anidro no final redutor da cadeia polissacarídica.
Em um sistema purificado in vitro, a enoxaparina sódica apresenta alta atividade anti-Xa (aproximadamente 100 UI/mg) e baixa atividade anti-IIa ou antitrombina (aproximadamente 28 UI/mg). Estas atividades anticoagulantes49 são mediadas por antitrombina III (ATIII) resultando em atividade antitrombótica em humanos.
Além da sua atividade anti-Xa/IIa, as propriedades antitrombótica e anti-inflamatória da enoxaparina foram identificadas em indivíduos saudáveis e em pacientes, bem como em modelos não clínicos.
Estes incluem inibição ATIII-dependente de outros fatores de coagulação50, como fator VIIa, indução da liberação do inibidor da Via do Fator Tecidual endógeno, assim como uma liberação reduzida de fator de von Willebrand do endotélio vascular51 para a circulação15 sanguínea. Estes fatores são conhecidos por contribuir para o efeito antitrombótico global da enoxaparina.
PROPRIEDADES FARMACOCINÉTICAS
Características gerais
Os parâmetros farmacocinéticos da enoxaparina sódica foram estudados principalmente com relação ao tempo da atividade plasmática anti-Xa e também com relação à atividade anti-IIa, nos intervalos de dose recomendados após administrações subcutâneas únicas e repetidas e após administração intravenosa única.
A determinação quantitativa das atividades farmacocinéticas anti-Xa e anti-IIa foi realizada por métodos amidolíticos validados com substratos específicos e com a enoxaparina padrão calibrada contra o padrão internacional para heparinas de baixo peso molecular (NIBSC).
Biodisponibilidade e Absorção
A biodisponibilidade absoluta da enoxaparina sódica após administração subcutânea45, baseada na atividade anti- Xa, é próxima de 100%. Os volumes de injeção52 e concentração de doses no intervalo de 100–200 mg/mL não afetam os parâmetros farmacocinéticos em voluntários saudáveis.
A máxima atividade anti-Xa plasmática média é observada 3 a 5 horas após administração subcutânea45 alcançando, aproximadamente, 0,2; 0,4; 1,0 e 1,3 UI anti-Xa/mL após administração subcutânea45 de doses únicas de 20 mg, 40 mg, 1 mg e 1,5 mg/kg, respectivamente.
Um bolus37 intravenoso de 30 mg seguido imediatamente por uma dose subcutânea45 de 1 mg/kg a cada 12 horas forneceu um pico inicial de níveis de fator anti-Xa igual a 1,16 UI/mL (n = 16) e uma exposição média correspondente a 88% dos níveis do estado de equilíbrio. O estado de equilíbrio é alcançado no segundo dia de tratamento.
A farmacocinética da enoxaparina parece ser linear nos intervalos de dose recomendados. A variabilidade intra e interpacientes é baixa. Após repetidas administrações subcutâneas de 40 mg, uma vez ao dia, e de 1,5 mg/kg uma vez ao dia, em voluntários saudáveis, o estado de equilíbrio é alcançado no 2° dia, com uma taxa de exposição média aproximadamente 15% maior do que após a administração de dose única. O nível de atividade da enoxaparina no estado de equilíbrio é bem previsível pela farmacocinética de dose única. Após administrações subcutâneas repetidas de 1 mg/kg, num regime de 2 vezes ao dia, o estado de equilíbrio é alcançado entre o 3° e o 4° dia, com uma exposição média aproximadamente 65% maior do que após administração de dose única, e as concentrações máxima e mínima médias de aproximadamente 1,2 e 0,52 UI/mL, respectivamente. Baseada na farmacocinética da enoxaparina sódica, esta diferença no estado de equilíbrio é esperada e está dentro do intervalo terapêutico.
A atividade plasmática anti-IIa após a administração subcutânea45 é aproximadamente 10 vezes menor do que a atividade anti-Xa. A máxima atividade anti-IIa média é observada aproximadamente 3–4 horas após administração subcutânea45 e alcança 0,13 UI/mL e 0,19 UI/mL após administração repetida de 1 mg/kg, duas vezes ao dia e de 1,5 mg/kg, uma vez ao dia, respectivamente.
Distribuição
O volume de distribuição da atividade anti-Xa da enoxaparina sódica é de aproximadamente 5 L e é próximo do volume sanguíneo.
Metabolismo53
A enoxaparina é metabolizada principalmente no fígado54 por dessulfatação e/ou despolimerização formando moléculas de peso menor, que apresentam potência biológica muito reduzida.
Eliminação
A enoxaparina sódica é um fármaco44 de baixa depuração, com média de clearance plasmático anti-Xa de 0,74 L/h após infusão intravenosa de 1,5 mg/kg em 6 horas.
A eliminação parece ser monofásica, com meia-vida de aproximadamente 4 horas após uma dose subcutânea45 única, e até aproximadamente 7 horas após doses repetidas.
O clearance renal55 dos fragmentos56 ativos representa aproximadamente 10% da dose administrada e a excreção renal55 total dos fragmentos56 ativos e não-ativos é de 40% da dose.
Características em Populações Especiais
Idosos: com base nos resultados da análise farmacocinética populacional, o perfil cinético da enoxaparina sódica não é diferente em voluntários idosos comparados a voluntários jovens quando a função renal55 é normal. Entretanto, como é conhecido que a função renal55 diminui com o aumento da idade, pacientes idosos podem apresentar retardo na eliminação da enoxaparina sódica (vide item “5. Advertências e Precauções – Populações Especiais”, 8.Posologia e modo de usar – Populações Especiais” e o item a seguir “Insuficiência renal”).
Insuficiência renal38: observou-se uma relação linear entre o clearance plasmático de anti-Xa e o clearance de creatinina57 no estado de equilíbrio, o que indica um decréscimo do clearance da enoxaparina sódica em pacientes com função renal55 reduzida. A exposição anti-Xa representada pela AUC58 (área sob a curva), no estado de equilíbrio, é levemente aumentada na insuficiência renal38 leve (clearance de creatinina57 50 – 80 mL/min) e moderada (clearance de creatinina57 30 – 50 mL/min) após repetidas doses subcutâneas de 40 mg, uma vez ao dia. Em pacientes com insuficiência renal38 severa (clearance de creatinina57 < 30 mL/min), a AUC58 no estado de equilíbrio é significativamente aumentada em média em 65% após repetidas doses únicas diárias subcutâneas de 40 mg (vide itens “5. Advertências e Precauções – Populações especiais” e “8. Posologia e modo de usar – Populações especiais”).
Peso: após repetidas doses subcutâneas de 1,5 mg/kg, uma vez ao dia, a AUC58 média de atividade anti-Xa é levemente maior no estado de equilíbrio em voluntários saudáveis obesos (IMC59 30 – 48 kg/m2) em comparação aos voluntários controle não-obesos, embora a atividade máxima observada não tenha aumentado. Há menor clearance ajustado ao peso em voluntários obesos tratados com doses subcutâneas.
Quando se administram doses não ajustadas ao peso, a exposição da atividade anti-Xa é 52% maior em mulheres de peso baixo (< 45 kg) e 27% maior em homens de peso baixo (< 57 kg), após uma dose subcutânea45 única de 40 mg, quando comparada aos voluntários controle com peso normal (vide item “5. Advertências e Precauções – Populações especiais”).
Hemodiálise16: em um único estudo, a taxa de eliminação apresentou-se semelhante, porém a AUC58 foi duas vezes maior que na população controle, após uma dose intravenosa única de 0,25 ou 0,50 mg/kg.
Interações farmacocinéticas
Não foram observadas interações farmacocinéticas entre a enoxaparina e trombolíticos quando administrados concomitantemente.
Dados de Segurança Pré-Clínicos
Não foram realizados estudos de longa duração em animais para avaliar o potencial carcinogênico da enoxaparina.
A enoxaparina não se mostrou mutagênica em testes in vitro, incluindo o teste Ames, o teste de mutação60 de células61 de linfoma62 em camundongos, o teste de aberração cromossômica linfocítica em humanos e os testes in vivo de aberração cromossômica na medula óssea63 de ratos.
Demonstrou-se que a enoxaparina não tem nenhum efeito na fertilidade ou no desempenho reprodutivo de ratos machos e fêmeas em doses subcutâneas de até 20 mg/kg/dia. Estudos teratológicos foram conduzidos em ratas e coelhas prenhes em doses subcutâneas de enoxaparina de até 30 mg/kg/dia. Não houve nenhuma evidência de efeitos teratogênicos64 ou fetotoxicidade devido à enoxaparina.
Além dos efeitos anticoagulantes49 da enoxaparina, não houve evidência de efeitos adversos em doses de 15 mg/kg/dia em 13 semanas de estudos de toxicidade65 subcutânea45, ambos em ratos e cães e em doses de 10 mg/kg/dia em 26 semanas de estudos de toxicidade65 subcutânea45 e intravenosa ambos em ratos e macacos.
CONTRAINDICAÇÕES
- Hipersensibilidade à enoxaparina sódica, à heparina e seus derivados, inclusive outras heparinas de baixo peso molecular;
- História de trombocitopenia66 induzida por heparina mediada por imunidade67 (HIT) nos últimos 100 dias ou na presença de anticorpos68 circulantes;
- Hemorragias69 ativas de grande porte e condições com alto risco de desenvolvimento de hemorragia47 incontrolável, incluindo acidente vascular cerebral70 hemorrágico71 recente.
ADVERTÊNCIAS E PRECAUÇÕES
Não administrar Clexane por via intramuscular.
Hemorragia47
Assim como com outros anticoagulantes49, pode ocorrer sangramento em qualquer local (vide item “9. Reações Adversas”). Se ocorrer sangramento, a origem da hemorragia47 deve ser investigada e tratamento apropriado deve ser instituído.
Clexane, assim como qualquer outra terapia anticoagulante72, deve ser utilizado com cautela em condições com alto risco de hemorragia47, tais como:
- alterações na hemostasia29;
- histórico de úlcera péptica73;
- acidente vascular cerebral70 isquêmico74 recente;
- hipertensão arterial75 severa não controlada;
- retinopatia diabética76;
- neurocirurgia ou cirurgia oftálmica recente;
- uso concomitante de medicamentos que afetem a hemostasia29 (vide item “6. Interações Medicamentosas”).
Monitoramento da contagem plaquetária
O risco de trombocitopenia66 induzida por heparina (reação mediada por anticorpos68) também existe com heparinas de baixo peso molecular. Pode ocorrer trombocitopenia66, geralmente entre o 5º e 21º dia após o início do tratamento com Clexane. Portanto, recomenda-se a realização de contagem plaquetária antes do início e regularmente durante o tratamento. Na prática, em caso de confirmação de diminuição significativa da contagem plaquetária (30 a 50% do valor inicial), o tratamento com Clexane deve ser imediatamente interrompido e substituído por outra terapia.
Advertências Gerais
As heparinas de baixo peso molecular (HBPM) não devem ser intercambiáveis, pois existem diferenças entre elas quanto ao processo de fabricação, peso molecular, atividade anti-Xa específica, unidade e dosagem. Isto ocasiona diferenças em suas atividades farmacocinéticas e biológicas associadas (por exemplo, a atividade antitrombina e a interação plaquetária). Portanto, é necessário obedecer às instruções de uso de cada medicamento.
Anestesia77 espinhal/peridural78
Foram relatados casos de hematoma79 intraespinhal com o uso concomitante de Clexane e anestesia77 espinhal/peridural78, resultando em paralisia80 prolongada ou permanente. Estes eventos são raros com a administração de doses iguais ou inferiores a 40 mg/dia de Clexane. O risco destes eventos pode ser aumentado com administração de doses maiores de Clexane, uso de cateter epidural81 no pós-operatório ou em caso de administração concomitante de medicamentos que alteram a hemostasia29, tais como anti-inflamatórios não esteroidais (vide item “6. Interações Medicamentosas”). O risco parece também ser aumentado por traumatismo82 ou punções espinhais repetidas ou em pacientes com histórico de cirurgia ou deformidade espinhal.
Para reduzir o risco potencial de sangramento associado ao uso concomitante de Clexane e anestesia77/analgesia peridural78 ou espinhal, deve-se considerar o perfil farmacocinético do fármaco44 (vide item “3. Características Farmacológicas – Propriedades Farmacocinéticas”). A introdução e remoção do cateter devem ser realizadas quando o efeito anticoagulante72 de Clexane estiver baixo, no entanto, o momento exato para chegar a um efeito anticoagulante72 suficientemente baixo em cada paciente não é conhecido.
A introdução ou remoção do cateter deve ser postergada por pelo menos 12 horas após a administração de doses baixas de Clexane (20 mg uma vez ao dia, 30 mg uma ou duas vezes ao dia, ou 40 mg uma vez ao dia) e, pelo menos, 24 horas após a administração de doses mais elevadas de Clexane (0,75 mg/kg, duas vezes ao dia, 1 mg/kg duas vezes ao dia, ou 1,5 mg/kg uma vez ao dia). Níveis de anti-Xa ainda são detectáveis neste momento, e estes atrasos não são uma garantia de que um hematoma79 neuroaxial (espinhal) será evitado. Pacientes recebendo a dose de 0,75 mg/kg duas vezes ao dia, ou a dose de 1 mg/kg duas vezes ao dia não devem receber a segunda dose de enoxaparina no regime de duas vezes ao dia para permitir um atraso maior antes da colocação ou remoção do cateter. Da mesma forma, apesar de uma recomendação específica para o intervalo da dose subsequente de enoxaparina após a remoção do cateter não poder ser feita, considerar adiar esta dose seguinte por pelo menos quatro horas, com base numa avaliação do risco-benefício considerando tanto o risco de trombose83 como o risco de sangramento no contexto do procedimento e fatores de risco do paciente. Para pacientes23 com clearance de creatinina57 < 30 mL/minuto, são necessárias considerações adicionais porque a eliminação de enoxaparina é mais prolongada; considerar a duplicação do tempo de remoção de um cateter, pelo menos, 24 horas para a menor dose prescrita de enoxaparina (30 mg uma vez ao dia) e, pelo menos, 48 horas para a dose mais elevada (1 mg/kg/dia).
Caso o médico decida administrar anticoagulantes49 durante o uso de anestesia77 peridural78/espinhal ou punção lombar, deve-se empregar o monitoramento frequente para detectar qualquer sinal28 ou sintoma84 de lesão85 neurológica, tais como, dor na linha média da região dorsal, deficiências sensoriais e motoras (entorpecimento ou fraqueza dos membros inferiores), alterações intestinais e/ou urinárias. Os pacientes devem ser instruídos a informar imediatamente a seu médico caso apresentem qualquer sintoma84 ou sinal28 descrito acima. Em caso de suspeita de sinais26 ou sintomas27 de hematoma79 intraespinhal, devem ser efetuados o diagnóstico86 e tratamento, incluindo descompressão87 da medula espinhal88, com urgência89.
Trombocitopenia66 induzida pela heparina
A utilização de enoxaparina sódica em pacientes com história de HIT mediada por imunidade67 nos últimos 100 dias ou na presença de anticorpos68 circulantes está contraindicada. Os anticorpos68 circulantes podem persistir vários anos.
A enoxaparina sódica deve ser usada com extrema cautela em pacientes com história (mais de 100 dias) de trombocitopenia66 induzida por heparina sem anticorpos68 circulantes. A decisão de utilizar enoxaparina sódica neste caso, deve ser feita apenas após uma cuidadosa avaliação do risco benefício e após terem sido considerados tratamentos alternativos sem heparina.
Procedimentos de revascularização coronariana percutânea
Para minimizar o risco de sangramento após a instrumentação vascular90 durante o tratamento da angina6 instável, infarto do miocárdio7 sem elevação do segmento ST e infarto8 agudo9 do miocárdio10 com elevação do segmento ST, devem-se respeitar precisamente os intervalos entre as doses recomendadas de Clexane. É importante estabelecer a hemostasia29 no local da punção após a intervenção coronariana percutânea. Caso tenha sido utilizado um dispositivo de fechamento, a bainha de acesso vascular90 pode ser removida imediatamente. Caso tenha sido utilizado um método de compressão manual, a bainha deve ser removida 6 horas após a última administração intravenosa ou subcutânea45 de Clexane. Se o tratamento com Clexane continuar, a próxima dose programada não deve ser administrada antes de 6 a 8 horas após a remoção da bainha. Deve-se ter atenção especial ao local do procedimento para detecção de sinais26 de sangramento ou formação de hematoma79.
Gravidez91 e lactação92
Estudos em animais não demonstraram qualquer evidência de fetotoxicidade ou teratogenicidade. Em ratas prenhes, a passagem de 35S-enoxaparina sódica através da placenta para o feto93 é mínima.
Em humanos, não existe evidência da passagem da enoxaparina sódica através da placenta durante o segundo trimestre da gravidez91. Ainda não existem informações disponíveis a este respeito durante o primeiro e terceiro trimestres da gravidez91.
Como não foram realizados estudos adequados e bem controlados em gestantes, e uma vez que os estudos realizados em animais nem sempre são bons indicativos da resposta humana, deve-se utilizar Clexane durante a gravidez91 somente se o médico considerar como estritamente necessário.
Categoria de risco na gravidez91: B. Este medicamento não deve ser utilizado por mulheres grávidas sem orientação médica.
Em ratas lactantes94, a concentração de 35S-enoxaparina sódica ou de seus metabólitos95 marcados no leite é muito
baixa. Não se sabe se a enoxaparina sódica inalterada é excretada no leite humano. A absorção oral da enoxaparina sódica é improvável, porém, como precaução, não se deve amamentar durante o tratamento com Clexane.
Gestantes com próteses mecânicas valvulares cardíacas
Não foram realizados estudos adequados para avaliar a utilização de Clexane na tromboprofilaxia em gestantes com próteses mecânicas valvulares cardíacas. Em um estudo clínico em gestantes com próteses mecânicas valvulares cardíacas, administrou-se enoxaparina (1 mg/kg duas vezes ao dia) para redução do risco de tromboembolismo11, 2 de 8 gestantes desenvolveram coágulos resultando em bloqueio da válvula, levando a óbitos materno e fetal. Houve relatos isolados pós-comercialização de trombose83 da valva em gestantes com próteses mecânicas valvulares cardíacas enquanto eram medicadas com enoxaparina para tromboprofilaxia. Gestantes com próteses mecânicas valvulares cardíacas podem apresentar maior risco de tromboembolismo11 (vide item “5. Advertências e Precauções – Próteses mecânicas valvulares cardíacas”).
Populações especiais
Pacientes idosos: não foi observado aumento na tendência de hemorragia47 em idosos com doses profiláticas. Porém, pacientes idosos (especialmente pacientes com idade igual ou maior a 80 anos) podem ter um aumento no risco de complicações hemorrágicas96 com doses terapêuticas. Portanto, aconselha-se um monitoramento clínico cuidadoso (vide itens “3. Características Farmacológicas – Propriedades Farmacocinéticas” e 8. Posologia e modo de usar”).
Pacientes idosos podem apresentar retardo na eliminação da enoxaparina sódica. (vide item “8. Posologia e modo de usar”).
Crianças: a segurança e eficácia de Clexane em crianças ainda não foram estabelecidas.
Próteses mecânicas valvulares cardíacas: o uso de Clexane não foi adequadamente estudado para casos de tromboprofilaxia em pacientes com próteses mecânicas valvulares cardíacas. Foram relatados casos isolados de trombose83 com próteses valvulares cardíacas em pacientes com próteses mecânicas valvulares cardíacas que receberam enoxaparina para tromboprofilaxia. A avaliação destes casos é limitada devido aos fatores causais serem confusos, incluindo doenças anteriores e dados clínicos insuficientes. Alguns destes casos ocorreram em gestantes nas quais a trombose83 resultou em óbitos materno e fetal. Gestantes com próteses mecânicas valvulares cardíacas podem apresentar maior risco para tromboembolismo11 (vide item “5. Advertências e Precauções – Gestantes com próteses mecânicas valvulares cardíacas”).
Insuficiência renal38: em pacientes com insuficiência renal38, existe aumento da exposição ao Clexane, aumentando também o risco de hemorragia47. Como a exposição ao Clexane aumenta significativamente em pacientes com insuficiência renal38 severa (clearance de creatinina57 < 30 mL/min), o ajuste posológico é recomendado para dosagens terapêuticas e profiláticas. Embora não seja recomendado ajuste posológico em pacientes com insuficiência renal38 moderada (clearance de creatinina57 30–50 mL/min) e leve (clearance de creatinina57 50–80 mL/min), é aconselhável realizar um monitoramento clínico cuidadoso (vide itens “3. Características Farmacológicas- Propriedades Farmacocinéticas” e “8. Posologia e modo de usar”).
Peso baixo: um aumento na exposição ao Clexane em doses profiláticas (não ajustadas ao peso) tem sido observado em mulheres e homens com baixo peso (< 45 kg e < 57 kg, respectivamente), que pode resultar em maior risco de hemorragia47. Portanto, é aconselhável realizar um monitoramento clínico cuidadoso nestes pacientes (vide item “3. Características Farmacológicas- Propriedades Farmacocinéticas”).
Pacientes obesos: pacientes obesos apresentam risco aumentado de tromboembolismo11. A segurança e a eficácia de doses profiláticas em pacientes obesos (IMC59 > 30 kg/m2) não foram totalmente determinadas e não há consenso para ajuste de dose. Estes pacientes devem ser observados cuidadosamente quanto aos sinais26 e sintomas27 de tromboembolismo11.
Alterações na capacidade de dirigir veículos e operar máquinas
A utilização de Clexane não afeta a habilidade de dirigir ou operar máquinas.
INTERAÇÕES MEDICAMENTOSAS
Medicamento-medicamento
Recomenda-se a interrupção do uso de medicamentos que afetam a hemostasia29 antes do início do tratamento com Clexane, a menos que seu uso seja estritamente indicado. Tais medicamentos incluem:
- salicilatos sistêmicos97, ácido acetilsalicílico e outros AINEs, incluindo o cetorolaco;
- dextrana 40, ticlopidina e clopidogrel;
- glicocorticoides sistêmicos97;
- agentes trombolíticos e anticoagulantes49;
- outros agentes antiplaquetários, incluindo os antagonistas de glicoproteína IIb/IIIa.
Em caso de indicação do uso de qualquer uma destas associações, deve-se utilizar Clexane sob cuidadoso monitoramento clínico e laboratorial quando apropriado.
Medicamento-exame laboratorial
Nas doses utilizadas na profilaxia do tromboembolismo11 venoso, Clexane não influencia significativamente o tempo de sangramento e os testes de coagulação50 sanguínea global, nem afeta a agregação plaquetária ou a ligação do fibrinogênio98 às plaquetas99.
Pode ocorrer aumento do tempo de tromboplastina41 parcial ativada (TTPa) e do tempo de coagulação50 ativada (TCA) com a administração de doses mais altas. Aumentos no TTPa e TCA não estão linearmente correlacionados ao aumento da atividade antitrombótica de Clexane, sendo, portanto, inadequados e inseguros para monitoramento da atividade de Clexane.
CUIDADOS DE ARMAZENAMENTO DO MEDICAMENTO
Cuidados de conservação
Clexane deve ser mantido em temperatura ambiente (entre 15 e 30°C), protegido da luz.
Prazo de validade: 24 meses a partir da data de fabricação.
Número de lote e datas de fabricação e validade: vide embalagem.
Não use medicamento com o prazo de validade vencido. Guarde-o em sua embalagem original. Após abertas, as seringas de Clexane devem ser utilizadas imediatamente. Se houver solução remanescente após o uso, esta deverá ser descartada.
Características físicas e organolépticas do produto
Solução límpida, incolor a amarelo pálido.
Antes de usar, observe o aspecto do medicamento.
TODO MEDICAMENTO DEVE SER MANTIDO FORA DO ALCANCE DAS CRIANÇAS.
POSOLOGIA E MODO DE USAR MODO DE USAR
A via de administração de Clexane varia dependendo da indicação do produto. Abaixo estão descritas as técnicas de injeção subcutânea40 e bolus37 intravenoso.
Técnica de injeção subcutânea40 de seringas pré-enchidas com sistema de segurança:
A injeção subcutânea40 aplicada corretamente é essencial para reduzir a dor e ferimento no local da injeção52.
Para evitar ferimentos acidentais com a agulha após a injeção52, as seringas pré-enchidas são providas de um dispositivo de segurança automático.
Preparo do local para injeção52:
O local recomendado para injeção52 é na gordura100 da parte inferior do abdômen, pelo menos 5 centímetros de distância do umbigo101 para fora e em ambos os lados.
Antes da injeção52, lavar as mãos102. Limpar (não esfregar) com álcool o local selecionado para injeção52. Selecionar um local diferente do abdômen inferior a cada aplicação.
Preparo da seringa2 antes da injeção52:
Verifique se a seringa2 não está danificada e se o medicamento dentro está como uma solução límpida, sem partículas. Se a seringa2 estiver danificada ou o medicamento não for límpido, utilizar outra seringa2.
Para as doses de 20 mg e 40 mg:
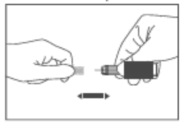
- Retire a capa protetora da agulha (figura 1).
Uma gota103 pode aparecer na ponta da agulha. Caso isto ocorra, remova-a antes de injetar o medicamento através de batidas suaves no corpo da seringa2 com a agulha apontada para baixo. Não expelir qualquer bolha104 de ar da seringa2 antes de administrar a injeção52.
Para as doses de 60 mg, 80 mg e 100 mg:
- Retire a capa protetora da agulha (figura 1).
- Ajuste a dose a ser injetada (se necessário):
A quantidade do medicamento a ser injetada deve ser ajustada dependendo do peso corpóreo do paciente; consequentemente qualquer excesso do medicamento deve ser expelido antes da injeção52. Segure a seringa2 apontando para baixo (para manter a bolha104 de ar na seringa2) e expelindo o excesso do medicamento em um recipiente adequado.
Nota: Caso o excesso de medicamento não seja expelido antes da aplicação, o dispositivo de segurança não será ativado ao final da injeção52.
Quando não houver a necessidade de ajuste da dose, a seringa2 pré-enchida está pronta para o uso. Não expelir qualquer bolha104 de ar da seringa2 antes de administrar a injeção52.
Uma gota103 pode aparecer na ponta da agulha. Se isso ocorrer, remova a gota103 antes da administração através de batidas no corpo da seringa2 com a agulha apontada para baixo.
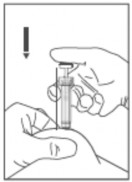
Administração da injeção52:
- A seringa2 pré-enchida (20 mg/0,2 mL e 40 mg/0,4 mL) já está pronta para uso. Para evitar a perda da medicação, não pressione o êmbolo105 para expelir qualquer bolha104 de ar antes de administrar a injeção52.
- A injeção52 deve ser administrada por injeção subcutânea40 profunda, no tecido subcutâneo106 da parede abdominal107, com o paciente deitado ou sentado em posição confortável, alternando entre os lados esquerdo e direito a cada aplicação.
- A agulha deve ser introduzida perpendicularmente na espessura de uma prega cutânea108 feita entre os dedos polegar e indicador. A prega deve ser mantida durante todo o período da injeção52 (figura 2). Não esfregue o local da injeção52 após a administração
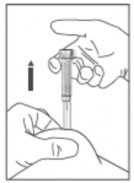
- O dispositivo de segurança é automaticamente ativado, quando o êmbolo105 é pressionado até o final, deste modo protegendo completamente a agulha usada e sem causar desconforto ao paciente. A ativação do dispositivo de segurança só é possível se o êmbolo105 for completamente abaixado.
Nota: o dispositivo de segurança somente poderá ser ativado com a seringa2 completamente vazia.
Técnica de injeção52 intravenosa (bolus37)
Apenas para a indicação de tratamento de infarto8 agudo9 do miocárdio10 com elevação do segmento ST
Clexane deve ser administrado através de uma linha intravenosa e não deve ser misturado ou coadministrado com outros medicamentos. Para evitar a possibilidade de mistura de Clexane com outros medicamentos, o acesso intravenoso escolhido deve ser lavado com quantidade suficiente de solução salina ou solução dextrose109 antes e imediatamente após a administração do bolus37 intravenoso de Clexane para limpar o dispositivo de acesso do medicamento. Clexane pode ser utilizado com segurança com solução salina normal 0,9% ou dextrose109 a 5% em água.
Bolus37 intravenoso inicial de 30 mg: utiliza-se uma seringa2 pré-enchida graduada de Clexane e despreza-se o excesso do volume, obtendo apenas 30 mg (0,3 mL) na seringa2. Injeta-se, então, a dose de 30 mg diretamente na linha intravenosa.
Bolus37 adicional para pacientes23 submetidos à intervenção coronariana percutânea quando a última dose subcutânea45 de Clexane foi administrada há mais de 8 horas antes de o balão ser inflado: para pacientes23 submetidos à intervenção coronariana percutânea, um bolus37 intravenoso adicional de 0,3 mg/kg deve ser administrado se a última dose subcutânea45 de Clexane foi administrada há mais de 8 horas antes de o balão ser inflado (vide item “8. Posologia e modo de usar – Tratamento do infarto8 agudo9 do miocárdio10 com elevação do segmento ST”).
Para assegurar a precisão do pequeno volume a ser injetado, recomenda-se a diluição do medicamento para uma solução de 3 mg/mL.
Para obter uma solução a 3 mg/mL utilizando uma seringa2 pré-enchida de 60 mg de Clexane, recomenda-se usar uma bolsa de infusão de 50 mL (contendo, por exemplo, solução salina normal 0,9% ou dextrose109 a 5% em água). Com o auxílio de uma seringa2, retira-se 30 mL da solução contida na bolsa e despreza- se este volume. Aos 20 mL restantes na bolsa de infusão, injeta-se o conteúdo total de uma seringa2 pré-enchida graduada de 60 mg. Mistura-se gentilmente a solução final. Retira-se com uma seringa2 o volume requerido da solução para administração na linha intravenosa. Recomenda-se que esta solução seja preparada imediatamente antes de sua utilização.
Após finalizada a diluição, o volume a ser injetado na linha intravenosa deve ser calculado utilizando-se a seguinte fórmula: [volume da solução diluída (mL) = peso do paciente (kg) x 0,1] ou utilizando a tabela abaixo.
|
Volume de solução a 3 mg/mL a ser injetado na linha intravenosa |
||
|
Peso do paciente |
Dose requerida = 0,3 mg/kg |
Volume a ser injetado (mL) após ser diluído para a concentração final de 3 mg/mL |
|
45 |
13,5 |
4,5 |
|
50 |
15 |
5 |
|
55 |
16,5 |
5,5 |
|
60 |
18 |
6 |
|
65 |
19,5 |
6,5 |
|
70 |
21 |
7 |
|
75 |
22,5 |
7,5 |
|
80 |
24 |
8 |
|
85 |
25,5 |
8,5 |
|
90 |
27 |
9 |
|
95 |
28,5 |
9,5 |
|
100 |
30 |
10 |
POSOLOGIA
A posologia de Clexane é determinada pela predisposição individual de ocorrer o tromboembolismo11 venoso em situações desencadeantes como cirurgia, imobilização prolongada e trauma, entre outras. Dessa maneira, são considerados com risco moderado os indivíduos que apresentem os seguintes fatores predisponentes: idade superior a 40 anos, obesidade110, varizes111 dos membros inferiores, neoplasia112, doença pulmonar ou cardíaca crônica, estrogenioterapia, puerpério113, infecções13 sistêmicas, entre outros. São considerados com alto risco os indivíduos com histórico de tromboembolismo11 venoso prévio, neoplasia112 abdominal ou pélvica114, cirurgia ortopédica de grande porte dos membros inferiores, entre outros.
1. Profilaxia do tromboembolismo11 venoso em pacientes cirúrgicos
Em pacientes que apresentam risco moderado de tromboembolismo11 (por exemplo: cirurgia abdominal), a dose recomendada de Clexane é de 20 mg ou 40 mg uma vez ao dia por via subcutânea45. Na cirurgia geral, a primeira injeção52 deve ser administrada 2 horas antes da intervenção cirúrgica.
Em pacientes com alto risco de tromboembolismo11 (por exemplo: cirurgia ortopédica), a dose recomendada de Clexane administrada por via subcutânea45 é de 40 mg uma vez ao dia, iniciada 12 horas antes da cirurgia, ou de 30 mg, duas vezes ao dia, iniciada 12 a 24 horas após a cirurgia.
O tratamento com Clexane é geralmente prescrito por um período médio de 7 a 10 dias. Um tratamento mais prolongado pode ser apropriado em alguns pacientes e deve ser continuado enquanto houver risco de tromboembolismo11 venoso e até que o paciente seja ambulatorial.
A administração única diária de 40 mg de Clexane por mais 3 semanas, seguindo a profilaxia inicial (em geral, após a alta hospitalar), comprovou ser benéfica em pacientes submetidos à cirurgia ortopédica.
Para recomendações especiais sobre o intervalo entre as dosagens para anestesia77 espinhal/peridural78 e procedimentos de revascularização coronária percutânea: vide item “5.Advertências e Precauções”.
2. Profilaxia do tromboembolismo11 venoso em pacientes clínicos
A dose recomendada para pacientes23 clínicos é de 40 mg de Clexane, uma vez ao dia, administrada por via subcutânea45. A duração do tratamento deve ser de no mínimo, 6 dias, devendo ser continuado até que o paciente recupere a capacidade plena de se locomover, por um período máximo de 14 dias.
3. Tratamento da trombose venosa profunda4 com ou sem embolismo5 pulmonar
A posologia de Clexane recomendada para o tratamento da trombose venosa profunda4 é de 1,5 mg/kg, uma vez ao dia ou 1 mg/kg, duas vezes ao dia, administrado por via subcutânea45. Em pacientes com distúrbios tromboembólicos complicados, recomenda-se a administração da dose de 1 mg/kg, duas vezes ao dia.
O tratamento com Clexane é geralmente prescrito por um período médio de 10 dias. A terapia anticoagulante72 oral deve ser iniciada quando apropriada e o tratamento com Clexane deve ser mantido até que o efeito terapêutico do anticoagulante72 tenha sido atingido (International Normalisation Ratio 2 a 3).
4. Prevenção da formação de trombo14 no circuito de circulação15 extracorpórea durante a hemodiálise16
A dose recomendada é de 1 mg/kg de Clexane.
Em pacientes com alto risco hemorrágico71, a dose deve ser reduzida para 0,5 mg/kg quando o acesso vascular90 for duplo ou 0,75 mg/kg quando o acesso vascular90 for simples.
Durante a hemodiálise16, Clexane deve ser introduzido na linha arterial do circuito, no início da sessão de hemodiálise16. O efeito desta dose geralmente é suficiente para uma sessão com duração de 4 horas; entretanto, caso haja o aparecimento de anéis de fibrina115, por exemplo, após uma sessão mais longa que o normal, pode ser administrada dose complementar de 0,5 a 1,0 mg/kg de Clexane.
5. Tratamento de angina6 instável e infarto do miocárdio7 sem elevação do segmento ST
A dose de Clexane recomendada é de 1 mg/kg a cada 12 horas, por via subcutânea45, administrada concomitantemente com ácido acetilsalicílico oral (100 a 325 mg, uma vez ao dia).
Nestes pacientes, o tratamento com Clexane deve ser prescrito por no mínimo 2 dias e mantido até estabilização clínica. A duração normal do tratamento é de 2 a 8 dias.
6. Tratamento do infarto8 agudo9 do miocárdio10 com elevação do segmento ST
A dose recomendada de Clexane é de um bolus37 intravenoso único de 30 mg acompanhado de uma dose de 1 mg/kg por via subcutânea45, seguido por 1 mg/kg por via subcutânea45 a cada 12 horas (as duas primeiras doses subcutâneas devem ser de no máximo 100 mg cada dose e as demais doses 1 mg/kg por via subcutânea45). Para pacientes23 com 75 anos de idade ou mais, verifique instruções específicas descritas abaixo em “Populações Especiais – Idosos”.
Quando administrado em conjunto com um trombolítico (específico para fibrina115 ou não), Clexane deve ser administrado entre 15 minutos antes e 30 minutos depois do início da terapia fibrinolítica. Todos os pacientes devem receber ácido acetilsalicílico tão logo seja diagnosticado o infarto8 agudo9 do miocárdio10 com elevação do segmento ST. Esta medicação deve ser mantida com dosagem de 75 a 325 mg uma vez ao dia, a menos que haja contraindicação para o seu uso.
A duração recomendada do tratamento com Clexane é de 8 dias ou até que o paciente receba alta do hospital, considerando-se o que ocorrer primeiro.
Para pacientes23 submetidos à intervenção coronariana percutânea: se a última dose subcutânea45 de Clexane foi administrada há menos de 8 horas antes de o balão ser inflado, não é necessária dose adicional deste medicamento. Entretanto, caso a última dose subcutânea45 tenha sido administrada há mais de 8 horas antes de o balão ser inflado, uma dose adicional de 0,3 mg/kg de Clexane deve ser administrada através de bolus37 intravenoso.
Risco de uso por via de administração não recomendada
Não há estudos dos efeitos de Clexane administrado por vias não recomendadas. Portanto, por segurança e para garantir a eficácia deste medicamento, a administração deve ser somente por via intravenosa ou subcutânea45 (dependendo da indicação terapêutica34).
Populações Especiais
Idosos: para o tratamento do infarto8 agudo9 do miocárdio10 com elevação do segmento ST em pacientes idosos (com idade igual ou maior a 75 anos), não deve ser administrado o bolus37 intravenoso inicial. A dose inicial é de 0,75 mg/kg por via subcutânea45 a cada 12 horas (as duas primeiras doses subcutâneas devem ser de no máximo 75 mg cada dose e as demais 0,75 mg/kg por via subcutânea45).
Para as demais indicações do produto, não é necessário realizar ajuste posológico em idosos, a menos que a função renal55 esteja prejudicada (vide itens “3. Características Farmacológicas – Propriedades farmacocinéticas”, “5. Advertências e Precauções” e “8. Posologia e modo de usar – Insuficiência116 renal”).
Insuficiência renal38: (vide itens “3. Características Farmacológicas – Propriedades farmacocinéticas” e “5. Advertências e Precauções”)
Insuficiência renal38 severa: é necessário realizar ajuste posológico em pacientes com insuficiência renal38 severa (clearance de creatinina57 < 30 mL/min), de acordo com as tabelas a seguir, uma vez que a exposição ao Clexane é significativamente aumentada nesta população de pacientes.
Para uso terapêutico, os seguintes ajustes posológicos são recomendados:
|
Dose padrão |
Insuficiência renal38 severa |
|
1 mg/kg por via subcutânea45, duas vezes ao dia |
1 mg/kg por via subcutânea45, uma vez ao dia |
|
1,5 mg/kg por via subcutânea45, uma vez ao dia |
1 mg/kg por via subcutânea45, uma vez ao dia |
|
Tratamento do infarto8 agudo9 do miocárdio10 com elevação do segmento ST em pacientes com idade inferior a 75 anos |
|
|
30 mg em bolus37 intravenoso único acompanhado de uma dose de 1 mg/kg por via subcutânea45, seguido de 1 mg/kg por via subcutânea45 duas vezes ao dia (as duas primeiras doses subcutâneas devem ser de no máximo 100 mg cada) |
30 mg em bolus37 intravenoso único acompanhado de uma dose de 1 mg/kg por via subcutânea45, seguido de 1 mg/kg por via subcutânea45 uma vez ao dia (a primeira dose subcutânea45 deve ser de no máximo 100 mg) |
|
Tratamento do infarto8 agudo9 do miocárdio10 com elevação do segmento ST em pacientes idosos com idade maior ou igual a 75 anos |
|
|
0,75 mg/kg por via subcutânea45 duas vezes ao dia SEM bolus37 intravenoso inicial (as duas primeiras doses subcutâneas devem ser de no máximo 75 mg cada) |
1 mg/kg por via subcutânea45 uma vez ao dia SEM bolus37 intravenoso inicial (a primeira dose subcutânea45 deve ser de no máximo 100 mg) |
Para uso profilático, os seguintes ajustes posológicos são recomendados:
|
Dose padrão |
Insuficiência renal38 severa |
|
40 mg por via subcutânea45, uma vez ao dia |
20 mg por via subcutânea45, uma vez ao dia |
|
20 mg por via subcutânea45, uma vez ao dia |
20 mg por via subcutânea45, uma vez ao dia |
Estes ajustes posológicos não se aplicam à indicação em hemodiálise16.
Insuficiência renal38 leve e moderada: embora não seja recomendado realizar ajuste posológico em pacientes com insuficiência renal38 moderada (clearance de creatinina57 30–50 mL/min) e leve (clearance de creatinina57 50–80 mL/min), é aconselhável que se faça um monitoramento clínico cuidadoso.
Insuficiência hepática117: em decorrência da ausência de estudos clínicos, recomenda-se cautela em pacientes com insuficiência hepática117.
Anestesia77 espinhal/peridural78: para pacientes23 que recebendo anestesia77 espinhal/peridural78 vide item “5. Advertências e Precauções – Anestesia77 espinhal/peridural”.
REAÇÕES ADVERSAS
A enoxaparina foi avaliada em mais de 15000 pacientes que receberam enoxaparina em estudos clínicos. Estes estudos incluíram 1776 pacientes para profilaxia de trombose venosa profunda4 (TVP) seguida de cirurgia ortopédica ou abdominal em pacientes com risco de complicações tromboembólicas, 1169 para profilaxia de TVP em pacientes intensamente doentes com mobilidade severamente restrita, 559 para tratamento de TVP com ou sem embolismo5 pulmonar, 1578 para tratamento de angina6 instável e infarto do miocárdio7 sem elevação do segmento ST e 10176 para tratamento de infarto8 agudo9 do miocárdio10 com elevação do segmento ST.
O regime de enoxaparina sódica administrada durante estes estudos clínicos varia dependendo da indicação. A dose de enoxaparina sódica foi de 40 mg por via subcutânea45 uma vez ao dia para profilaxia de TVP seguida de cirurgia ou em pacientes intensamente doentes com mobilidade severamente restrita. No tratamento da TVP com ou sem embolismo5 pulmonar, pacientes recebendo enoxaparina foram tratados também com uma dose de 1 mg/kg por via subcutânea45 a cada 12 horas ou uma dose de 1,5 mg/kg por via subcutânea45 uma vez ao dia. Nos estudos clínicos para o tratamento de angina6 instável e infarto do miocárdio7 sem elevação do segmento ST, as doses foram de 1 mg/kg por via subcutânea45 a cada 12 horas e no estudo clinico para tratamento de infarto8 agudo9 do miocárdio10 com elevação do segmento ST, o regime de enoxaparina sódica foi de 30 mg por via intravenosa em bolus37 seguida de 1 mg/kg por via subcutânea45 a cada 12 horas.
As reações adversas observadas nestes estudos clínicos e reportadas na experiência pós-comercialização estão detalhadas abaixo:
| Categoria | Frequência |
| Muito comum | ≥ 10% |
| Comum | ≥ 1% e < 10% |
| Incomum | ≥ 0,1% e < 1% |
| Raro | ≥ 0,01% e < 0,1% |
| Muito raro | < 0,01% |
| Desconhecida | Não pode ser estimada pelos dados disponíveis |
Hemorragias69
Em estudos clínicos, hemorragias69 foram as reações mais comumente relatadas. Estas incluem hemorragias69 de grande porte, reportadas no máximo em 4,2% dos pacientes (pacientes cirúrgicos**). Alguns destes casos foram fatais.
Assim como com outros anticoagulantes49, pode ocorrer hemorragia47 na presença de fatores de risco associados, tais como: lesões118 orgânicas suscetíveis a sangramento, procedimentos invasivos ou uso concomitante de medicamentos que afetam a hemostasia29 (vide itens “5. Advertências e Precauções – Populações especiais” e “6. Interações Medicamentosas”).
Distúrbios vasculares119
Profilaxia em pacientes cirúrgicos:
- Muito comum: hemorragia47*
- Rara: hemorragia47 retroperitoneal120
Profilaxia em pacientes sob tratamento médico:
- Comum: hemorragia47*
Tratamento em pacientes com trombose venosa profunda4 com ou sem embolismo5 pulmonar:
- Muito comum: hemorragia47*
- Incomum: hemorragia47 intracraniana, hemorragia47 retroperitoneal120
Tratamento em pacientes com angina6 instável e infarto do miocárdio7 sem elevação do segmento ST:
- Comum: hemorragia47*
- Rara: hemorragia47 retroperitoneal120
Tratamento em pacientes com infarto8 agudo9 do miocárdio10 com elevação do segmento ST:
- Comum: hemorragia47*
- Incomum: hemorragia47 intracraniana, hemorragia47 retroperitoneal120
* como hematoma79, outras equimoses121 além do local da injeção52, ferimento com hematoma79, hematúria122, epistaxe123 e hemorragia47 gastrintestinal.
** em pacientes cirúrgicos as complicações hemorrágicas96 foram consideradas de grande porte: (1) se a hemorragia47 causou um evento clínico significativo, ou (2) se acompanhado por uma diminuição da hemoglobina124 ≥ 2 g/dL ou transfusão125 de 2 ou mais unidades de produto sanguíneo. As hemorragias69 retroperitoneal120 e
intracraniana foram sempre consideradas de grande porte.
Trombocitopenia66 e trombocitose126
Distúrbios do sangue127 e sistema linfático128
Profilaxia em pacientes cirúrgicos
- Muito comum: trombocitose126 (aumento de plaquetas99 > 400.000/ mm3)
- Comum: trombocitopenia66
Profilaxia em pacientes sob tratamento médico
- Incomum: trombocitopenia66
Tratamento em pacientes com trombose venosa profunda4 com ou sem embolismo5 pulmonar
- Muito comum: trombocitose126
- Comum: trombocitopenia66
Tratamento em pacientes com angina6 instável e infarto do miocárdio7 sem elevação do segmento ST
- Incomum: trombocitopenia66
Tratamento em pacientes com infarto8 agudo9 do miocárdio10 com elevação do segmento ST
- Comum: trombocitose126, trombocitopenia66
- Muito rara: trombocitopenia66 imunoalérgica
Outras reações adversas clinicamente relevantes
Estas reações estão apresentadas abaixo, qualquer que sejam as indicações, por sistema órgão classe, frequência e ordem decrescente de gravidade.
Distúrbios do sistema imune129:
- Comum: reação alérgica130
- Rara: reação anafilática131/anafilactoide132 (ver também experiência pós-comercialização)
Distúrbios hepatobiliares133:
- Muito comum: aumento das enzimas hepáticas134, principalmente transaminases (níveis de transaminases > 3 vezes o limite superior de normalidade)
Distúrbios da pele e tecido subcutâneo135:
- Comum: urticária136, prurido137, eritema138
- Incomum: dermatite139 bolhosa
Distúrbios gerais e condições no local da administração:
- Comum: hematoma79, dor e outras reações no local da injeção52 (como edema140, hemorragia47, hipersensibilidade, inflamação141, tumoração, dor ou reação não especificada)
- Incomum: irritação no local, necrose142 na pele143 do local de injeção52
Investigação:
- Rara: hiperpotassemia
Experiência pós-comercialização
As reações adversas a seguir foram identificadas durante o período após a aprovação do uso de Clexane. As reações adversas são derivadas de relatos espontâneos e, portanto, a frequência é desconhecida (não pode ser estimada a partir dos dados).
Distúrbios do sistema imunológico144
- Reação anafilática131/anafilactoide132 incluindo choque33
Distúrbios do sistema nervoso145
- Dor de cabeça146
Distúrbios vasculares119
- Foram relatados casos de hematoma79 espinhal (ou hematoma79 neuroaxial) com o uso concomitante de enoxaparina sódica e anestesia77 espinhal/peridural78 ou punção espinhal. Estas reações resultaram em graus variados de lesão85 neurológica, incluindo paralisia80 por tempo prolongado ou permanente (vide item “5.Advertências e Precauções”).
Distúrbios do sangue127 e linfáticos:
- Anemia147 hemorrágica148
- Casos de trombocitopenia66 imunoalérgica com trombose83:em alguns casos, a trombose83 foi complicada por infarto8 orgânico ou isquemia149 de extremidade (vide item “5. Advertências e Precauções”).
- Eosinofilia150
Distúrbios da pele143 e tecidos subcutâneos:
- Vasculite151 cutânea108, necrose142 cutânea108 geralmente ocorrendo no local da administração (estes fenômenos são geralmente precedidos por púrpura152 ou placas153 eritematosas154, infiltradas e dolorosas), devendo-se interromper o tratamento com Clexane. - Nódulos no local de injeção52 (nódulos inflamatórios que não são inclusões císticas de enoxaparina) que desaparecem após alguns dias e não devem ser motivo para interrupção do tratamento.
- Alopecia155
Distúrbios hepatobiliares133:
- Lesão85 hepatocelular
- Lesão85 colestática
Distúrbios musculoesqueléticos e de tecido conjuntivo156
- Osteoporose157 em terapia prolongada (acima de 3 meses)
Atenção: este produto é um medicamento que possui nova indicação terapêutica34 no país e, embora as pesquisas tenham indicado eficácia e segurança aceitáveis, mesmo que indicado e utilizado corretamente, podem ocorrer eventos adversos imprevisíveis ou desconhecidos. Nesse caso, notifique ao Sistema de Notificações em Vigilância Sanitária – NOTIVISA ou à Vigilância Sanitária Estadual ou Municipal.
SUPERDOSE
Sintomas27 e severidade: a superdose acidental após administração intravenosa, extracorporal ou subcutânea45 de Clexane pode causar complicações hemorrágicas96. A absorção de Clexane após a administração oral, mesmo em altas doses, é pouco provável.
Tratamento e antídoto158: os efeitos anticoagulantes49 podem ser, em grande parte, neutralizados pela administração intravenosa lenta de protamina. A dose de protamina depende da dose de Clexane administrada, ou seja, 1 mg de protamina neutraliza o efeito anticoagulante72 de 1 mg de Clexane, se Clexane foi administrado nas primeiras 8 horas. Uma infusão de 0,5 mg de protamina para 1 mg de Clexane pode ser administrada se Clexane foi administrado há mais de 8 horas à administração da protamina, ou se tiver sido determinado que uma segunda dose de protamina seja necessária. Após 12 horas da injeção52 de Clexane, a administração da protamina pode não ser necessária. Entretanto, mesmo com doses elevadas de protamina, a atividade anti-Xa de Clexane nunca é completamente neutralizada (máximo de aproximadamente 60%).
Em caso de intoxicação ligue para 0800 722 6001, se você precisar de mais orientações.
DIZERES LEGAIS
VENDA SOB PRESCRIÇÃO MÉDICA
MS 1.1300.0276
Farm. Resp.: Silvia Regina Brollo CRF-SP nº 9.815
Registrado por:
Sanofi-Aventis Farmacêutica Ltda.
Av. Mj. Sylvio de M. Padilha, 5200 – São Paulo – SP
CNPJ 02.685.377/0001–57
Fabricado por:
Sanofi Winthrop Industrie
180 Rue Jean Jaurès – 94702 Maisons-Alfort – França
Importado por:
Sanofi-Aventis Farmacêutica Ltda.
Rua Conde Domingos Papaiz, 413 – Suzano – SP
CNPJ 02.685.377/0008–23
Indústria Brasileira
SAC 0800 703 0014