
POSOLOGIA CLORIDRATO DE ROPIVACAÍNA
Cloridrato de ropivacaína deverá apenas ser utilizado por ou sob a supervisão de médicos experientes em anestesia1 regional.
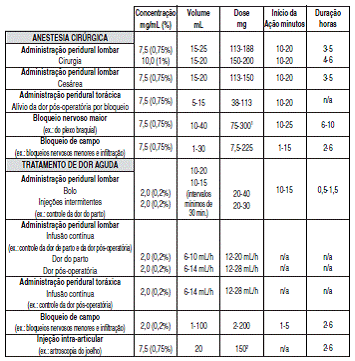
A tabela que segue é um guia das doses para os bloqueios mais usados. A dose deve ser baseada na experiência do anestesista e na condição física do paciente.
Em geral, a anestesia1 cirúrgica (ex.: administração peridural2) requer o uso de altas concentrações e doses. Para analgesia recomenda-se o uso de cloridrato de ropivacaína 2 mg/ml, exceto para a administração intra-articular onde cloridrato de ropivacaína 7,5 mg/mL é recomendado.
Vias de administração:
Cloridrato de ropivacaína 7,5 mg/mL: peridural2 lombar para cirúrgia e cesárea, peridural2 torácica, bloqueio nervoso maior, bloqueio de campo e injeção3 intraarticular.
Cloridrato de ropivacaína 10 mg/mL peridural2 lombar para cirurgia.
Cloridrato de ropivacaína 2 mg/mL peridural2 lombar, peridural2 torácica e bloqueio de campo.
Cloridrato de ropivacaína 2 mg/mL: peridural2 lombar e peridural2 torácica.
Recomendação da dose para cloridrato de ropivacaína:
n/a : Não se aplica
1 : A dose para bloqueio nervoso maior deve ser ajustada de acordo com o local de administração e a condição do paciente.
O bloqueio do plexo braquial4 supraclavicular pode estar associado a freqüência maior de reações adversas graves, independentemente do anestésico local utilizado.
2 : Se for utilizada quantidade adicional de ropivacaína por outras técnicas no mesmo paciente, não exceder a dose limite de 225 mg.
As doses apresentadas na tabela acima são aquelas consideradas como necessária à produção de bloqueio com sucesso, devendo ser utilizada como guia para uso em adultos. Podem ocorrer variações individuais no início e duração do efeito. Os dados mostram a faixa de dose média necessária. Para outras técnicas de anestesia1 local, literatura padrão deve ser consultada.
A fim de evitar a injeção3 intravascular5 recomenda-se aspiração cuidadosa antes e durante a administração da dose principal, a qual deve ser injetada lentamente ou em doses crescentes, na velocidade de 25-50 mg/min, sempre observando atentamente as funções vitais do paciente e mantendo contato verbal. Quando se pretende administrar uma dose peridural2, recomenda-se uma dose teste de 3-5 ml de lidocaína (Xylocaína 1-2%) com adrenalina6. A injeção3 intravascular5 acidental pode ser reconhecida pelo aumento temporário da freqüência cardíaca e em caso de injeção3 intratecal acidental, por sinais7 de bloqueio espinhal. A injeção3 deve ser interrompida imediatamente se ocorrerem sintomas8 tóxicos.
Em bloqueio peridural2 para cirurgia, doses únicas de até 250 mg de ropivacaína foram usadas e são bem toleradas.
Quando bloqueios peridurais prolongados são utilizados, tanto por infusão contínua como por administração em bolo repetidas, devem ser considerados os riscos de indução de lesão9 neural ou concentrações tóxicas plasmáticas. A experiência até a presente data indica que a dose acumulada de aproximadamente 800 mg de ropivacaína/24 horas é bem tolerada em adultos, assim como infusão peridural2 contínua pós-operatória de até 28 mg/h por 72 horas.
Para o tratamento da dor pós-operatória recomenda-se a seguinte técnica: a menos que seja instalado antes da operação, induzir o bloqueio peridural2 com cloridrato de ropivacaína 7,5 mg/mL (0,75%) pelo cateter peridural2 colocado antes da operação.
A analgesia é mantida com cloridrato de ropivacaína infusão 2 mg/mL (0,2%). Os estudos clínicos demonstraram que velocidades de infusão de 6-14 mL/h (12-28 cloridrato de ropivacaína
mg/h), proporcionaram analgesia adequada com somente leve bloqueio motor nãoprogressivo na maioria dos casos de dor pós-operatória de grau moderado a grave.
Com essa técnica, foi observada redução significativa da necessidade de opióides. Em estudos clínicos, uma infusão peridural2 de cloridrato de ropivacaína 2 mg/Ml isolado ou associado a fentanila 1-4 mcg/mL foi administrada por até 72 horas para o controle da dor pós-operatória. Cloridrato de ropivacaína 2 mg/mL (6-14 mL/h) forneceu alívio da dor adequado para a maioria dos pacientes. A combinação de cloridrato de ropivacaína e fentanila forneceu melhor alívio da dor, mas causou efeitos colaterais10 de opióides. Concentrações acima de 10 mg/mL não estão bem documentadas para uso em cesárea. Quando bloqueios periféricos nervosos prolongados são aplicados, seja por infusão contínua ou através de injeções repetidas, os riscos de atingir a concentração plasmática tóxica ou induzir lesão9 neural local, devem ser considerados.
Até que se obtenha maior experiência, cloridrato de ropivacaína não está recomendado para crianças abaixo de 12 anos.
Cloridrato de ropivacaína solução para infusão em bolsas plásticas é quimicamente e fisicamente compatível com as seguintes drogas:
CONCENTRAÇÕES DE CLORIDRATO DE ROPIVACAÍNA (1-2 mg/mL)
ADITIVO CONCENTRAÇÃO
citrato de fentanila................................................................................................ (1,0 - 10,0 mcg/mL)
citrato de sufentanila.............................................................................................. (0,4 - 4,0 mcg/mL)
sulfato de morfina............................................................................................. (20,0 - 100,0 mcg/mL)
cloridrato de clonidina........................................................................................... (5,0 - 50,0 mcg/mL)
As misturas são quimicamente e fisicamente estáveis por 30 dias a 30ºC.
Do ponto de vista microbiológico11, as misturas devem ser usadas imediatamente.
Em caso contrário, os tempos de estocagem e as condições antes do uso são de responsabilidade do usuário.
- PRECAUÇÕES E ADVERTÊNCIAS:
Os procedimentos anestésicos regionais devem sempre ser realizados em local com pessoal, equipamentos e medicamentos adequados para a monitorização e ressuscitação de emergência12. Os pacientes que serão submetidos a bloqueios maiores devem estar em ótimas condições e ter acesso venoso instalado antes do início do bloqueio. O médico responsável deverá tomar as precauções necessárias para evitar a administração intravascular5 (ver item Posologia e Modo de Usar), ser devidamente treinado e estar familiarizado com o diagnóstico13 e tratamento de efeitos colaterais10, toxicidade14 sistêmica e outras complicações (ver item Superdosagem). O bloqueio nervoso periférico maior pode implicar na administração de grande volume de anestésico local em áreas altamente vascularizadas frequetemente perto de grandes vasos aonde existe um risco aumentado de injeção3 intravascular5 e/ou absorção sistêmica rápida, a qual pode desencadear altas concentrações plasmáticas.
Certos procedimentos anestésicos locais, tais como injeção3 nas regiões cabeça15 ou pescoço16, podem estar associados com uma maior frequência de reações adversas graves, independentemente do anestésico local utilizado.
Pacientes em condição geral debilitada devida à idade ou outros fatores, tais como bloqueio parcial ou completo da condução cardíaca, hepatopatia avançada ou disfunção renal17 severa, requerem especial atenção, embora a anestésia regional seja frequentemente a técnica anestésica ótima nesses pacientes.
A ropivacaína é metabolizada pelo fígado18, portanto, deve ser usada com cuidado em pacientes com hepatopatia grave. Pode ser necessário reduzir as doses repetidas devido à demora na eliminação. Geralmente não é necessário modificar a dose em pacientes com insuficiência renal19, quando cloridrato de ropivacaína é utilizado em dose única ou em tratamento de curta duração. A acidose20 e redução da concentração das proteínas21 plasmáticas, frequentemente observadas em pacientes com insuficiência renal19 crônica, podem aumentar o risco de toxicidade14 crônica, podem aumentar o risco de toxicidade14 sistêmica (ver item Posologia e Modo de Usar).
A anestesia1 peridural2 pode ocasionar hipotensão22 e bradicardia23. O risco de tais efeitos pode ser reduzido, por exemplo, pela expansão volêmica ou pela injeção3 de um vasopressor. A hipotensão22 deve ser tratada imediatamente com, por exemplo, 5-10 mg de efedrina por via intravenosa, sendo repetidos se necessário.
Quando cloridrato de ropivacaína é administrado como injeção3 intra-articular recomenda-se cautela quando há suspeita de traumatismo24 articular recente maior ou quando pelo procedimento cirúrgico houver formação de superfícies cruentas no interior da articulação25, uma vez que isto pode acelerar a absorção e resultar em concentrações plasmáticas maiores. A administração prolongada de ropivacaína deve ser evitada em pacientes tratados com inibidores potentes da CYP1A2 como a fluvoxamina e a enoxacina (ver item Interações Medicamentosas).
Efeitos sobre a capacidade de dirigir autos e operar máquinas
Além do efeito anestésico direto, os anestésicos locais podem ter efeitos muito leves na função mental e coordenação até mesmo na ausência evidente de toxicidade14 do SNC26 e podem, temporariamente, prejudicar a locomoção e vigília.
Uso durante a gravidez27 e lactação28
Gravidez27
Exceto pelo uso obstétrico, não existem dados adequados sobre o uso de ropivacaína durante a gestação. Estudos em animais não indicam efeitos nocivos diretos ou indiretos em relação à gestação, desenvolvimento embrionário/fetal, parto ou desenvolvimento pós-natal.
Lactação28
Não existem estudos sobre a excreção de ropivacaína ou de seus metabólitos29 no leite humano. Baseado na relação leite/concentração plasmática em ratas, a dose diária estimada para um filhote é de aproximadamente 4% da dose administrada à mãe. Assumindo que a relação em humanos é da mesma grandeza, a dose total de ropivacaína a qual o recém-nascido é exposto pelo aleitamento é bem menor que a exposição no útero30 em mulheres grávidas de termo.
Interações medicamentosas
A ropivacaína deve ser usada com cuidado em pacientes sob tratamento com outros anestésicos locais ou outras substâncias estruturalmente relacionadas com os anestésicos locais do tipo amida, como por exemplo certos antiarrítmicos como a lidocaína e a mexiletina, uma vez que os efeitos sistêmicos31 tóxicos são aditivos.
Em voluntários sádios, a depuração de ropivacaína foi reduzida em até 77% durante a administração concomitante de fluvoxamina, um inibidor competitivo potente da P4501A2. A CYP1A2 está envolvida na formação de 3-hidroxi-ropivacaína, um metabólito32 importante. Portanto, inibidores potentes da CYP1A2 como fluvoxamina e a enoxacina, administrados concomitantemente com cloridrato de ropivacaína, podem causar uma interação medicamentosa que leva ao aumento da concentração plasmática de ropivacaína. Portanto, a administração da ropivacaína a longo prazo deve ser evitada em pacientes tratados com inibidores potentes da CYP1A2 como a fluvoxamina e a enoxacina (ver item Precauções e Advertências).
Incompatibilidades: a alcalinização pode causar precipitação, pois a ropivacaína é pouco solúvel em pH superior a 6.
- REAÇÕES ADVERSAS:
Geral
O perfil de reações adversas da ropivacaína é similar ao dos outros anestésicos locais de longa duração do tipo amida.
Como para outros anestésicos locais, os afeitos colaterais relatados após o uso de cloridrato de ropivacaína incluem efeitos fisiológicos do bloqueio nervoso propriamente, como hipotensão22, bradicardia23 e retenção urinária33 após bloqueio peridural2 e eventos causados diretamente pela introdução da agulha (ex.: hematoma34 espinhal, cefaléia35 após punção pós-dural) ou indiretamente pela introdução de microrganismos (ex.: meningite36 e abcesso peridural2).
As reações adversas mencionadas abaixo incluem não apenas as reações causadas pelo fármaco37, mas também efeitos colaterais10 fisiológicos frequentemente associados.
A porcentagem esperada de pacientes que apresentam reações adversas varia com a via de administração de cloridrato de ropivacaína. Reações adversas sistêmicas de cloridrato de ropivacaína ocorrem, em geral, por administração intravascular5 acidental, dose excessiva ou absorção rápida.
Reações adversas (de todos os tipos de bloqueio)
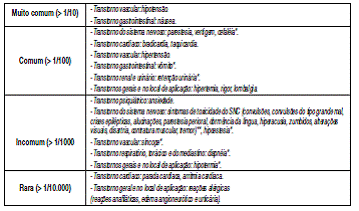
* : Estas reações são mais frequentes após anestesia1 espinhal.
** : Estes sintomas8 ocorrem, em geral, por injeção3 intravascular5 acidental,
superdosagem ou absorção rápida (ver item Superdosagem).
Reações adversas relacionadas à classe terapêutica38: Esta seção inclui complicações relacionadas com a técnica anestésica independente do anestésico local utilizado.
Complicações neurológicas: Neuropatia39 e disfunção medular ( ex.: síndrome40 da artéria41 espinhal anterior, aracnoidites, síndrome40 da cauda eqüina) têm sido associadas a anestesia1 peridural2.
Bloqueio espinhal total: O bloqueio espinhal total pode ocorrer se a dose epidural42 é inadvertidamente administrada intratecal.
- SUPERDOSE:
Sinais7 e sintomas8: Reações sistêmicas tóxicas envolvem, primariamente, o sistema nervoso central43 (SNC26) e o sistema cardiovascular44. Tais reações são causadas pela alta concentração sanguínea do anestésico local, que pode ocorrer devido a administração intravascular5 (acidental), superdosagem ou por absorção excepcionalmente rápida de áreas altamente vascularizadas (ver item Precauções e Advertências).
As reações do SNC26 são similares para todos os anestésicos locais do tipo amida, enquanto que as reações cardíacas são mais dependentes do fármaco37, tanto quantitativamente quanto qualitativamente.
A injeção3 intravascular5 acidental de anestésicos locais pode causar efeitos tóxicos imediatos (dentro de segundos a poucos minutos). Na ocorrência de superdosagem, a toxicidade14 sistêmica aparece mais tarde (15-60 minutos após a injeção3) por causa do aumento mais lento da concentração sanguínea do anestésico local.
A toxicidade14 do sistema nervoso central43 é uma resposta gradual com sinais7 e sintomas8 de gravidade crescente. Em geral, os primeiros sintomas8 são: alucinações45, parestesia46 perioral, dormência47 da língua48, hiperacusia, zumbidos e alterações visuais. Disartria49, contraturas musculares ou tremores são mais graves e precedem o início de convulsões generalizadas.
Estes sinais7 não devem ser confundidos com comportamento neurótico. Em seqüência, podem ocorrer inconsciência50 e convulsões do tipo grande mal, podendo durar de poucos segundos até muitos minutos. Hipóxia51 e hipercarbia ocorrem rapidamente durante as convulsões devido ao aumento da atividade muscular, em conjunto com a interferência da respiração. Em casos graves, pode ocorrer até apnéia52. A acidose20 aumenta e prolonga os efeitos tóxicos dos anestésicos locais. A
recuperação segue-se à redistribuição do anestésico local do sistema nervoso central43 e subseqüente metabolismo53 e excreção. A recuperação pode ser rápida, a menos que tenha sido administrada grande quantidade do anestésico.
A toxicidade14 cardiovascular indica uma situação mais grave e, em geral, é precedida por sinais7 de toxicidade14 no SNC26, exceto se o paciente estiver recebendo um anestésico geral ou estiver profundamente sedado com benzodiazepínicos ou barbitúricos.
Podem ocorrer hipotensão22, bradicardia23, arritmia54 e até mesmo parada cardíaca como resultado de altas concentrações sistêmicas de anestésicos locais.
Tratamento: Em caso de sinais7 de toxicidade14 sistêmica, a administração deve ser interrompida imediatamente.
Na ocorrência de convulsões, tratamento será necessário, de maneira a manter a oxigenação, eliminar as convulsões e manter a circulação55.
Deve-se administrar oxigênio e, quando necessário, ventilação56 assistida (máscara e bolsa ou intubação traqueal). Se as convulsões não pararem espontaneamente dentro de 15 – 20 segundos, administrar intravenosamente um anticonvulsivante.
O tiopental sódico na dose de 1,3 mg/kg (i.v.). Convulsões prolongadas podem prejudicar a ventilação56 e a oxigenação do paciente. Neste caso, a administração de um relaxante muscular (por exemplo: succinilcolina, 1 mg/kg) irá eliminar as convulsões rapidamente de forma que a ventilação56 e a oxigenação possam ser controladas. A intubação traqueal deve ser considerada em tais situações.
Se a depressão cardiovascular é evidente (hipotensão22, bradicardia23), deve-se administrar 5 – 10 mg de efedrina (i.v.) e, se necessário, repetir a aplicação após 2 – 3 minutos. Em caso de parada circulatória, instituir ressuscitação cardiopulmonar imediatamente. Adequada oxigenação e ventilação56 e suporte cardiovascular, bem como o tratamento da acidose20 são de importância vital.


