

Inspra (Bula do profissional de saúde)
UPJOHN BRASIL IMPORTADORA E DISTRIBUIDORA DE MEDICAMENTOS LTDA.
IDENTIFICAÇÃO DO MEDICAMENTO
Inspra
eplerenona
Comprimidos 25 mg e 50 mg
FORMA FARMACÊUTICA E APRESENTAÇÃO:
Comprimido revestido
Embalagens contendo 10, 20, 30 ou 50 comprimidos
VIA DE ADMINISTRAÇÃO: USO ORAL
USO ADULTO
COMPOSIÇÃO:
Cada comprimido de Inspra® 25 mg contém:
| eplerenona | 25 mg |
| excipiente q.s.p. | 1 comprimido |
Excipientes: lactose1 monoidratada, celulose microcristalina, croscarmelose sódica, hipromelose, laurilsulfato de sódio, talco, estearato de magnésio, Opadry® amarelo (hipromelose, dióxido de titânio, macrogol, polissorbato 80, óxido de ferro amarelo, óxido de ferro vermelho).
Cada comprimido de Inspra® 50 mg contém:
| eplerenona | 50 mg |
| excipiente q.s.p. | 1 comprimido |
Excipientes: lactose1 monoidratada, celulose microcristalina, croscarmelose sódica, hipromelose, laurilsulfato de sódio, talco, estearato de magnésio, Opadry® amarelo (hipromelose, dióxido de titânio, macrogol, polissorbato 80, óxido de ferro amarelo, óxido de ferro vermelho).
INFORMAÇÕES TÉCNICAS AOS PROFISSIONAIS DE SAÚDE2
INDICAÇÕES
Hipertensão3
Inspra® é indicado para o tratamento de hipertensão3. Nestes pacientes, Inspra® pode ser usado de forma isolada ou em combinação com outros agentes anti-hipertensivos.
Insuficiência cardíaca4 - pós-infarto do miocárdio5 (IM)
Inspra® é indicado, em conjunto com o tratamento padrão, para redução do risco de mortalidade6 e morbidade7 cardiovascular em pacientes estáveis com disfunção ventricular esquerda (fração de ejeção do ventrículo esquerdo [FEVE] ≤ 40%) e com evidência clínica de insuficiência cardíaca4 após IM recente.
Insuficiência cardíaca4 de classe II (crônica) da New York Heart Association (NYHA)
Em conjunto com a terapia otimizada padrão para reduzir o risco de mortalidade6 e morbidade7 cardiovascular em pacientes adultos com insuficiência cardíaca4 de classe II (crônica) da NYHA e disfunção sistólica do ventrículo esquerdo (DSVE ≤ 35%) (vide item 3. Características Farmacológicas).
RESULTADOS DE EFICÁCIA
Hipertensão3
A eplerenona foi estudada em 3.091 pacientes hipertensos, sendo 46% mulheres, 14% negros e 22% ≥ 65 anos.
Os pacientes foram excluídos quando eles apresentavam um valor basal elevado de potássio sérico > 5,0 mmol/L8 ou de creatinina9 > 133 μmol/L para homens e >115 μmol/L para mulheres. Dois estudos monoterápicos de dose fixa, placebo10-controlados, de 8 a 12 semanas, em pacientes hipertensos, randomizaram 611 pacientes para a eplerenona (com variação de dose diária de 25 mg a 400 mg, em dose única ou em duas doses) e 140 indivíduos para o placebo10. Pacientes tratados com 50 mg a 200 mg ao dia apresentaram reduções significativas na pressão arterial11 em repouso com diferenças do placebo10 de 6-13 mg Hg (sistólica) e 3-7 mm Hg (diastólica), efeitos confirmados com medições ambulatoriais de 24 horas.
A redução da pressão arterial11 tornou-se aparente em 2 semanas e o efeito máximo em 4 semanas de tratamento. Em 6 estudos, após 8 a 24 semanas de tratamento, a descontinuação da eplerenona, placebo10 ou controle ativo resultou em taxas de evento adverso semelhantes na semana seguinte à retirada. Em pacientes tratados com eplerenona, a pressão arterial11 aumentou em pacientes que não recebiam outros anti-hipertensivos, sugerindo que o efeito da eplerenona manteve-se por 8 a 24 semanas. De maneira geral, os efeitos da eplerenona não são afetados por idade, gênero ou raça, com exceção de pacientes com hipertensão3 e baixos níveis de renina, em que um único estudo apresentou menores reduções de pressão arterial11 com eplerenona em pacientes negros do que em brancos, durante o período de titulação inicial.
A adição de eplerenona ou placebo10 ao regime anti-hipertensivo de pacientes cuja PA não foi controlada com um ACE-I, um antagonista12 A-II, um CCB ou um BB resultou em reduções significativamente maiores na seSBP do manguito sentado em todos os grupos usando eplerenona e seDBP em pacientes com eplerenona nas coortes de antagonista12 A-II e BB; nas coortes ACE-I e CCB, a adição de eplerenona promoveu reduções na seDBP do manguito sentado que não diferiu significativamente daquela observada com ACE-I e CCB em monoterapia.
O efeito da associação de eplerenona na PAD em pacientes com hipertensão3 é mais modesto do que seu efeito na PAS, seja em monoterapia (Eplerenona para hipertensão3 (revisão) - Cochrane Database of Systematic Reviews. Link: 10.1002 / 14651858.CD008996.pub2) ou em Associação (Krum H et al. Hypertension. 2002; 40: 117- 123). No entanto, é indicado para controlar hipertensão3 leve-moderada a resistente (Fernet M et al. Vascular13 Health and Risk Management. 2018; 14: 233-246.) (Jansen PM et al. J Hypertension. 2012; 31: 404- 413.)
Do número total de indivíduos em estudos clínicos de hipertensão3 do INSPRA, 1123 (23%) tinham 65 anos ou mais, enquanto 212 (4%) tinham 75 anos ou mais. Não foram observadas diferenças globais na segurança ou eficácia entre indivíduos idosos e indivíduos mais jovens, no entanto, devido às diminuições relacionadas com a idade na depuração da creatina, o risco de hipercalemia14 pode aumentar.
A eplerenona foi estudada concomitantemente com o tratamento com inibidores de ECA, antagonistas dos receptores da angiotensina II, bloqueadores dos canais de cálcio, beta-bloqueadores e hidroclorotiazida. Quando administrada concomitantemente com um desses fármacos, a eplerenona geralmente produziu os efeitos anti- hipertensivos esperados.
Insuficiência Cardíaca4 Pós IM
Em estudos com variação de dose em insuficiência cardíaca4 crônica (classificação II-IV da NYHA), a adição de eplerenona à terapia padrão resultou em aumentos dependentes de dose esperados em aldosterona.
A eplerenona foi estudada no EPHESUS [Estudo de eficácia e sobrevida15 de eplerenona em insuficiência cardíaca4 pós infarto do miocárdio5 agudo16], um estudo duplo-cego17, placebo10-controlado, com 6.632 indivíduos com IM agudo16, disfunção ventricular esquerda (conforme medida pela FEVE ≤ 40%) e sinais18 clínicos de insuficiência cardíaca4. De 3 a 14 dias (mediana de 7 dias) após um IM agudo16, os pacientes receberam eplerenona ou placebo10, além da terapia padrão, em uma dose inicial de 25 mg, uma vez ao dia, e titularam para a dose-alvo de 50 mg, uma vez ao dia, após quatro semanas, se o potássio sérico estivesse < 5,0 mmol/L8. Durante o estudo, os pacientes receberam tratamento padrão, incluindo ácido acetilsalicílico (92%), inibidores de ECA (90%), beta- bloqueadores (83%), nitratos (72%), diuréticos19 de alça (66%) ou inibidores da HMG-CoA redutase (60%).
No EPHESUS, os desfechos coprimários eram de mortalidade6 por todas as causas e o desfecho combinado de morte cardiovascular (CV) ou hospitalização CV; 14,4% dos pacientes que receberam eplerenona e 16,7% dos indivíduos que receberam o placebo10 morreram (todas as causas), ao passo que 26,7% dos pacientes que receberam eplerenona e 30,0% que receberam placebo10 atenderam ao desfecho combinado de morte ou hospitalização CV. Portanto, no EPHESUS, a eplerenona reduziu o risco de morte por qualquer causa em 15% (RR 0,85; IC de 95%, 0,75-0,96; p = 0,008) comparada com o placebo10, principalmente reduzindo a mortalidade6 CV. O risco combinado de morte CV ou hospitalização CV reduziu em 13% com a eplerenona (RR 0,87; IC de 95%, 0,79-0,95; p = 0,002). As reduções de risco absoluto para os desfechos de mortalidade6 por todas as causas e mortalidade6/hospitalização CV combinada foram de 2,3% e 3,3%, respectivamente. A eficácia clínica foi demonstrada principalmente quando o tratamento com eplerenona foi iniciado em pacientes com < 75 anos de idade. Do total de pacientes no EPHESUS, 3340 (50%) tinham 65 anos ou mais, enquanto 1326 (20%) tinham 75 anos ou mais. A classificação funcional da NYHA melhorou ou permaneceu estável para uma proporção estatisticamente significativa de pacientes tratados com eplerenona em comparação ao placebo10. A incidência20 de hipercalemia14 foi de 3,4% no grupo da eplerenona, contra 2,0% no grupo do placebo10 (p <0,001). A incidência20 de hipocalemia21 foi de 0,5% no grupo da eplerenona, contra 1,5% no grupo do placebo10 (p <0,001).
Insuficiência Cardíaca4 de Classe II (Crônica) da NYHA
No estudo EMPHASIS-HF (estudo do uso de eplerenona em pacientes hospitalizados com quadro leve de insuficiência cardíaca4 e a sobrevida15), o efeito da eplerenona, quando adicionado ao tratamento padrão, foi investigado nos resultados clínicos em pacientes com insuficiência cardíaca4 sistólica e sintomas22 leves (classe funcional II da NYHA).
Os pacientes foram incluídos se tivessem, no mínimo, 55 anos de idade, FEVE ≤ 30% ou FEVE ≤ 35%, além de uma duração do intervalo QRS >130 ms e um histórico de hospitalização cardiovascular 6 meses antes da inclusão ou um nível plasmático de peptídeo natriurético tipo-B (BNP) de, pelo menos, 250 pg/mL ou um nível plasmático de N-terminal pro-BNP de, pelo menos, 500 pg/mL em homens (750 pg/mL em mulheres). A eplerenona foi iniciada em uma dose de 25 mg, uma vez ao dia, e foi aumentada após 4 semanas para 50 mg, uma vez ao dia, se o nível de potássio sérico fosse <5 ,0 mmol/L8. De maneira alternativa, se a taxa de filtração glomerular (GFR) estimada fosse de 30–49 mL/min/1,73 m2, a eplerenona foi iniciada a uma dose de 25 mg, em dias alternados, e aumentada para 25 mg, uma vez ao dia.
No total, 2.737 pacientes foram randomizados (duplo-cego) para o tratamento com eplerenona ou placebo10, incluindo terapia basal de diuréticos19 (85%), inibidores de ECA (78%), bloqueadores dos receptores da angiotensina II (19%), beta bloqueadores (87%), medicamentos antitrombóticos (88%), agentes hipolipemiantes (63%) e glicosídeos digitálicos (27%). A FEVE média foi de ~26% e a duração do intervalo QRS média foi ~122 ms. A maioria dos pacientes (83,4%) foram hospitalizados anteriormente por razões cardiovasculares até 6 meses antes da randomização, com cerca de 50% deles devido a insuficiência cardíaca4. Cerca de 20% dos pacientes tinham desfibriladores implantáveis ou submeteram-se a terapia de ressincronização cardíaca.
O desfecho primário, morte por causas cardiovasculares ou hospitalização devido a insuficiência cardíaca4, ocorreu em 249 (18,3%) pacientes no grupo da eplerenona e 356 (25,9%) pacientes no grupo do placebo10 (RR 0,63, IC de 95%, 0,54-0,74; p <0,001). O efeito da eplerenona nos resultados do desfecho primário foi consistente em todos os subgrupos pré-especificados.
O desfecho secundário de mortalidade6 por todas as causas foi atendido por 171 (12,5%) pacientes no grupo da eplerenona e 213 (15,5%) pacientes no grupo do placebo10 (RR 0,76; IC de 95%, 0,62-0,93; p = 0,008). Morte por causas CV foi reportada por 147 (10,8%) pacientes no grupo da eplerenona e 185 (13,5%) indivíduos no grupo do placebo10 (RR 0,76; IC de 95%, 0,61-0,94; p = 0,01).
Embora a eplerenona tenha reduzido significativamente a hospitalização por IC e por causas cardiovasculares (HR 0,62; IC 0,47–0,82) em pacientes ≥ 75 anos com IC crônica estável com fração de ejeção reduzida e sintomas22 de Classe II da NYHA, não houve redução significativa na mortalidade6.
Durante o estudo, relatou-se hipercalemia14 (nível de potássio sérico > 5,5 mmol/L8) em 158 (11,8%) pacientes no grupo da eplerenona e 96 (7,2%) indivíduos no grupo do placebo10 (p <0,001). A hipocalemia21, definida como nível de potássio sérico < 4,0 mmol/L8, foi estatisticamente inferior com eplerenona, quando comparada ao placebo10 (38,9% para eplerenona comparada com 48,4% para placebo10, p <0,0001).
Eletrocardiografia
Não se observou qualquer efeito consistente de eplerenona na frequência cardíaca, na duração do intervalo QRS ou no intervalo PR ou QT, em 147 indivíduos normais avaliados quanto a mudanças eletrocardiográficas durante estudos farmacocinéticos.
Pacientes idosos
Em pacientes com 75 anos ou mais, nenhuma redução na mortalidade6 cardiovascular foi observada com Inspra®. Não foram observadas diferenças na incidência20 geral de eventos adversos entre pacientes idosos e jovens. No entanto, devido ao declínio da função renal23 associado à idade, existe um risco aumentado de hipercalemia14 em pacientes idosos, e a incidência20 de hipercalemia14 documentada em laboratório aumentou em pacientes com 65 anos ou mais. Recomenda-se o monitoramento periódico do potássio sérico.
Referências
- Fernet, Mireille et al. “Antihypertensive effect of the mineralocorticoid receptor antagonist eplerenone: a pooled analysis of patient-level data from comparative trials using regulatory-approved doses.” Vascular13 health and risk management. vol.14 233-246. September, 2018. doi:10.2147/VHRM.S170141.
- Pitt, Bertram et al. “Eplerenone, a Selective Aldosterone Blocker, in Patients with Left Ventricular Dysfunction after Myocardial Infarction.” Massachusetts Medical Society. N Engl J Med vol. 348:1309-21 nº14. April, 2003.
- Zannad, Faiez et al. “Eplerenone in Patients with Systolic Heart Failure and Mild Symptoms.” Massachusetts Medical Society. N Engl J Med. vol. 364:11-21 nº1. January, 2011.
CARACTERÍSTICAS FARMACOLÓGICAS
Propriedades Farmacodinâmicas
A descrição química da eplerenona é Pregn-4-eno-7,21-ácidodicarboxílico, 9,11-epoxi-17-hidroxi-3-oxo-, γ-lactona, metil éster, (7α,11α,17α)-. Sua fórmula empírica é C24H30O6 e tem peso molecular de 414,50. Apresentamos a fórmula estrutural da eplerenona abaixo:
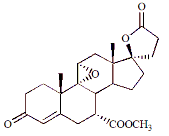
Mecanismo de ação da eplerenona
A eplerenona tem seletividade relativa quanto à ligação a receptores mineralocorticoides humanos recombinantes em comparação à ligação aos receptores de glicocorticoides, de progesterona e andrógenos24 humanos recombinantes. A eplerenona evita a ligação da aldosterona, um hormônio25-chave no sistema renina- angiotensina-aldosterona (SRAA), relacionada à regulação da pressão arterial11 e na patofisiologia26 da doença cardiovascular.
A eplerenona demonstrou produzir aumentos contínuos da renina plasmática e da aldosterona sérica, consistente com a inibição do feedback regulatório negativo da aldosterona na secreção de renina. O aumento resultante da atividade da renina plasmática e os níveis circulantes de aldosterona não superam os efeitos da eplerenona.
Propriedades Farmacocinéticas
Absorção e Distribuição: A biodisponibilidade absoluta da eplerenona é de 69% após a administração de um comprimido oral de 100 mg.
As concentrações plasmáticas máximas são alcançadas após cerca de 1,5 a 2 horas. Tanto os níveis plasmáticos de pico (Cmáx) e a área sob a curva (AUC27) são proporcionais para doses de 10 mg a 100 mg e são menos proporcionais para doses acima de 100 mg. Alcança-se o estado de equilíbrio em 2 dias. A absorção não é afetada por alimentos.
A ligação às proteínas28 plasmáticas da eplerenona é de cerca de 50% e está ligada principalmente às alfa 1 glicoproteínas ácidas. Estima-se que o volume aparente de distribuição no estado de equilíbrio seja de 42-90 L. A eplerenona não se liga preferencialmente a glóbulos vermelhos.
Metabolismo29 e excreção: O metabolismo29 da eplerenona é mediado primariamente por CYP3A4. Nenhum metabólito30 ativo de eplerenona foi identificado no plasma31 humano.
Menos de 5% de uma dose de eplerenona é recuperada inalterada na urina32 e fezes. Após uma dose única oral de medicamento radiomarcado, cerca de 32% da dose foi excretada nas fezes e cerca de 67% foi excretada na urina32. A meia-vida de eliminação da eplerenona é de, aproximadamente, 3 a 6 horas. A depuração plasmática aparente é de, aproximadamente, 10 L/hr.
Populações especiais Idade, sexo e raça: A farmacocinética da eplerenona em uma dose de 100 mg, uma vez ao dia, foi investigada em idosos (≥ 65 anos), em homens e mulheres e em negros. A farmacocinética da eplerenona não diferiu de maneira significativa entre homens e mulheres. Em estado de equilíbrio, indivíduos idosos apresentaram aumento em Cmáx (22%) e AUC27 (45%) em comparação com indivíduos mais jovens (18 a 45 anos). Em estado de equilíbrio, o Cmáx foi 19% inferior e a AUC27 foi 26% inferior em negros (vide item 8. Posologia e Modo de Usar).
Insuficiência renal33: A farmacocinética da eplerenona foi avaliada em pacientes com graus variados de insuficiência renal33 e em pacientes submetidos à hemodiálise34. Comparados com indivíduos do controle, a AUC27 e Cmáx em estado de equilíbrio aumentaram 38% e 24%, respectivamente, em pacientes com insuficiência renal33 grave e reduziram em 26% e 3%, respectivamente, em pacientes submetidos à hemodiálise34. Não se observou qualquer correlação entre a depuração plasmática da eplerenona e a depuração da creatinina9. A eplerenona não é removida por hemodiálise34 (vide item 10. Superdose).
Insuficiência hepática35: A farmacocinética da eplerenona 400 mg foi investigada em pacientes com insuficiência hepática35 moderada (classe B de Child-Pugh) e comparada com indivíduos normais. A Cmáx e a AUC27 em estado de equilíbrio da eplerenona aumentaram em 3,6% e 42%, respectivamente (vide item 8. Posologia e Modo de Usar). Uma vez que o uso da eplerenona não foi investigado em pacientes com insuficiência hepática35 grave, a eplerenona é contraindicada neste grupo de pacientes (vide item 4. Contraindicações).
Insuficiência cardíaca4: A farmacocinética da eplerenona 50 mg foi avaliada em pacientes com insuficiência cardíaca4 (classificação II-IV da NYHA). Comparados com indivíduos saudáveis combinados de acordo com a idade, peso e sexo, a AUC27 e a Cmáx em estado de equilíbrio em pacientes com insuficiência cardíaca4 foram 38% e 30% maiores, respectivamente. Consistente com estes resultados, uma análise farmacocinética da população de eplerenona, baseada em um subconjunto de pacientes do EPHESUS, indicou que a depuração aparente de eplerenona em pacientes com insuficiência cardíaca4 foi semelhante àquela em indivíduos idosos saudáveis.
Dados de Segurança Pré-Clínicos
Carcinogênese, mutagênese e comprometimento da fertilidade: Estudos pré-clínicos de farmacologia36 de segurança, genotoxicidade, potencial carcinogênico e toxicidade37 reprodutiva não revelaram riscos especiais para humanos.
Em estudos de toxicidade37 com dose repetida, observou-se atrofia38 da próstata39 em ratos e cachorros em níveis de exposição várias vezes acima dos níveis de exposição clínica. As mudanças prostáticas não foram associadas a consequências funcionais adversas. A relevância clínica destas descobertas é desconhecida.
Estudos em ratos e coelhos não apresentaram efeitos teratogênicos40, embora tenham sido observadas redução do peso corporal em coelhos maternos e aumento da reabsorção fetal e perda pós-implantação em coelhos na dose mais alta administrada.
CONTRAINDICAÇÕES
Inspra® é contraindicado em todos os pacientes com as seguintes condições:
- hipersensibilidade à eplerenona ou a qualquer componente deste medicamento;
- hipercalemia14 clinicamente significativa ou com condições associadas à hipercalemia14;
- nível de potássio sérico > 5,0 mmol/L8 (mEq/L) no início do tratamento;
- insuficiência renal33 grave (depuração da creatinina9 <30 mL/min) na insuficiência cardíaca4 pós-infarto do miocárdio5 [Eplerenona Pós-infarto41 agudo16 do miocárdio42 Estudo de eficácia e sobrevida15 da insuficiência cardíaca4 (EPHESUS)] e na Classe II da NYHA (crônica) insuficiência cardíaca4 [Eplerenona em Hospitalização de Pacientes Leve e Estudo de Sobrevivência43 em Insuficiência Cardíaca4 (EMPHASIS- HF)];
- insuficiência hepática35 grave (classe C de Child-Pugh);
- uso concomitante com diuréticos19 poupadores de potássio ou inibidores potentes de CYP450 3A4, como cetoconazol, itraconazol e ritonavir (vide item 6. Interações Medicamentosas).
Inspra® é também contraindicado em pacientes tratados para hipertensão3 com as seguintes condições:
- diabetes tipo 244 com microalbuminúria45;
- creatinina9 sérica > 2,0 mg/dL46 (ou > 177 µmol/L) em homens, ou >1,8 mg/dL46 (ou >159 µmol/L) em mulheres;
- uso concomitante com suplementos de potássio.
- insuficiência renal33 moderada a grave (depuração da creatinina9 <50 mL/min).
ADVERTÊNCIAS E PRECAUÇÕES
Hipercalemia14
A eplerenona está associada ao aumento do risco de hipercalemia14. O risco pode ser minimizado pela seleção de paciente, ao evitar certos tratamentos concomitantes e monitoramento. Em geral, não se deve administrar eplerenona em pacientes que recebem suplementos de potássio (vide item 4. Contraindicações). Os níveis de potássio devem ser monitorados regularmente em pacientes com função renal23 comprometida, inclusive aqueles com microalbuminúria45 diabética (vide abaixo). A redução da dose de eplerenona demonstrou redução dos níveis de potássio sérico (vide item 8. Posologia e Modo de Usar).
O risco de hipercalemia14 pode aumentar quando se utiliza eplerenona em combinação com um inibidor da enzima47 conversora de angiotensina (ECA) e/ou um bloqueador do receptor de angiotensina (BRA).
Populações especiais
Função Hepática48 Comprometida: Devido a um aumento da exposição sistêmica à eplerenona em pacientes com insuficiência hepática35 leve a moderada, recomenda-se o monitoramento frequente e regular do potássio sérico nestes pacientes, especialmente em idosos. O uso de eplerenona em pacientes com insuficiência hepática35 grave (classe C de Child-Pugh) não foi avaliado e, portanto, é contraindicado (vide item 8. Posologia e Modo de Usar e item 4. Contraindicações).
Função Renal23 Comprometida: Inspra® não deve ser administrado a pacientes com insuficiência renal33 grave (eTFG <30 mL/min/1,73m2), porque o risco de hipercalemia14 aumenta com a diminuição da função renal23. A eplerenona não pode ser removida por hemodiálise34. Vide sub-item “Hipercalemia” acima e também o item 4. Contraindicações.
Idosos: Devido ao declínio da função renal23 associado à idade, há maior risco de hipercalemia14 em pacientes idosos. Recomenda-se o monitoramento periódico do potássio sérico.
População pediátrica: A segurança e eficácia de Inspra® não foram estabelecidas em pacientes pediátricos e Inspra® não é recomendado nesta população de pacientes.
Indutores de CYP3A4: Não se recomenda a coadministração de eplerenona com indutores potentes de CYP3A4 (vide item 6. Interações Medicamentosas).
Informações aos Pacientes
Os pacientes que recebem eplerenona devem ser informados para não usar suplementos de potássio, substitutos de sal contendo potássio ou medicamentos contraindicados sem antes consultar um profissional de saúde2.
Fertilidade, Gravidez49 e Lactação50
A eplerenona não foi estudada em gestantes. Estudos em animais não indicaram efeitos adversos diretos ou indiretos em relação à gravidez49, desenvolvimento embriofetal, parto ou desenvolvimento pós-natal (vide item 3. Características Farmacológicas - Dados de Segurança Pré-Clínicos). Deve-se prescrever eplerenona para gestantes com cautela.
Não se sabe se a eplerenona é excretada no leite materno após administração oral. Contudo, dados pré-clínicos demonstram a presença da eplerenona e/ou metabólitos51 no leite materno de ratos e que filhotes de ratos expostos por esta via se desenvolveram normalmente. Como muitos medicamentos são excretados no leite materno e dado o potencial desconhecido de efeitos adversos em lactentes52, deve-se decidir pela interrupção da amamentação53 ou pela descontinuação do medicamento, levando em consideração a importância do medicamento para a mãe.
Inspra® é um medicamento classificado na categoria B de risco de gravidez49. Portanto, este medicamento não deve ser utilizado por mulheres grávidas sem orientação médica ou do cirurgião-dentista.
Efeitos na habilidade de dirigir e operar máquinas
Tontura54 e síncope55 foram relatadas por em alguns pacientes. Recomenda-se cautela ao dirigir ou operar máquinas até que se determine a resposta ao tratamento inicial.
Atenção: Este medicamento contém AÇÚCAR56, portanto, deve ser usado com cautela em portadores de Diabetes57.
Este medicamento pode causar doping.
INTERAÇÕES MEDICAMENTOSAS
Diuréticos19 poupadores de potássio
A eplerenona não deve ser administrada a pacientes recebendo outros diuréticos19 poupadores de potássio (vide item 4. Contraindicações e item 5. Advertências e Precauções - Hipercalemia14).
Inibidores de ECA, BRAs
O risco de hipercalemia14 pode aumentar quando a eplerenona é utilizada em combinação com um inibidor de ECA e/ou um BRA. Recomenda-se monitoramento cuidadoso do potássio sérico e da função renal23, especialmente em pacientes em risco de função renal23 comprometida, p. ex., idosos.
digoxina: Não se observou qualquer interação medicamentosa farmacocinética clinicamente significativa com digoxina. Embora se tenha observado um aumento de 16% na AUC0-24 com 200 mcg de digoxina e 100 mg de eplerenona, uma vez ao dia, em um estudo farmacocinético com voluntários saudáveis, este aumento não foi associado a evidência clínica de toxicidade37 de digoxina.
varfarina: Não se observou qualquer interação medicamentosa farmacodinâmica com varfarina.
Anti-inflamatórios não esteróides (AINEs): Estudos de interação medicamentosa de eplerenona com AINEs não foram conduzidos. Os AINEs administrados com anti-hipertensivos poupadores de potássio demonstraram resultar em hipercalemia14 em pacientes com comprometimento da função renal23.
lítio: Estudos de interação medicamentosa de eplerenona com lítio não foram conduzidos. Toxicidade37 ao lítio foi reportada em pacientes recebendo lítio em combinação com diuréticos19 e inibidores da ECA.
Estudos in vitro indicam que a eplerenona não é um inibidor de isoenzimas CYP1A2, CYP2C19, CYP2C9, CYP2D6 ou CYP3A4. A eplerenona não é um substrato ou um inibidor da glicoproteína-P.
Substratos de CYP3A4: Os resultados de estudos farmacocinéticos com substratos-sonda de CYP3A4, ou seja, midazolam e cisaprida, não apresentaram interações farmacocinéticas significativas quando coadministrados com eplerenona.
Inibidores de CYP3A4: Inibidores potentes de CYP3A4: interações farmacocinéticas significativas podem ocorrer quando eplerenona é coadministrada com medicamentos que inibem a enzima47 CYP3A4. Um inibidor potente de CYP3A4 (cetoconazol 200 mg duas vezes ao dia) levou a um aumento de 441% na AUC27 da eplerenona (vide item 4. Contraindicações). O uso concomitante de eplerenona com inibidores potentes de CYP3A4, como cetoconazol, itraconazol e ritonavir é contraindicado (vide item 4. Contraindicações).
Inibidores leves a moderados de CYP3A4: A coadministração com eritromicina, saquinavir, verapamil ou fluconazol levou a interações farmacocinéticas significativas com aumentos na ordem de classificação na AUC27 que variaram de 98% a 187%. A dose de eplerenona não deve, portanto, exceder 25 mg diários quando coadministrada com inibidores leves a moderados de CYP3A4 (vide item 8. Posologia e Modo de Usar).
Indutores de CYP3A4: A coadministração de erva de São João (um indutor potente de CYP3A4) com eplerenona levou a uma redução de 30% na AUC27 da eplerenona. Pode haver uma redução mais acentuada da AUC27 da eplerenona com indutores mais potentes de CYP3A4 e, portanto, não se recomenda o uso concomitante de indutores potentes de CYP3A4 com a eplerenona (vide item 5. Advertências e Precauções).
CUIDADOS DE ARMAZENAMENTO DO MEDICAMENTO
Inspra® deve ser conservado em temperatura ambiente (entre 15 e 30ºC), e pode ser utilizado por 24 meses a partir da data de fabricação.
Número de lote e datas de fabricação e validade: vide embalagem. Não use medicamento com o prazo de validade vencido.
Guarde-o em sua embalagem original.
Características físicas e organolépticas do produto
Comprimido revestido amarelo, em formato de losango, com gravação. As concentrações são diferenciadas por marcas de identificação da seguinte maneira:
- Inspra® comprimido de 25 mg: Em um dos lados do comprimido marcado com “Pfizer” estilizado e do outro lado marcado com “NSR” acima do número “25”.
- Inspra® comprimido de 50 mg: Em um dos lados do comprimido marcado com “Pfizer” estilizado e do outro lado marcado com “NSR” acima do número “50”.
Antes de usar, observe o aspecto do medicamento.
TODO MEDICAMENTO DEVE SER MANTIDO FORA DO ALCANCE DAS CRIANÇAS.
POSOLOGIA E MODO DE USAR
Para o ajuste individual de dose, as concentrações de 25 mg e 50 mg estão disponíveis. O regime máximo de dose é de 50 mg ao dia para insuficiência cardíaca4 e 100 mg ao dia para hipertensão3.
Hipertensão3
Inspra® pode ser usado de forma isolada ou em combinação com outros agentes anti-hipertensivos. A dose inicial recomendada de Inspra® é de 50 mg administrada uma vez ao dia. Se a pressão arterial11 não for adequadamente controlada com 50 mg uma vez ao dia, a dose de Inspra® pode ser aumentada para 50 mg duas vezes ao dia. Doses mais altas de Inspra® não são recomendadas porque não têm um efeito maior na pressão arterial11 e estão associadas a um risco aumentado de reações adversas, incluindo hipercalemia14.
Insuficiência Cardíaca4 Pós IM
A dose de manutenção recomendada de Inspra® é 50 mg uma vez ao dia. O tratamento deve ser iniciado com 25 mg uma vez ao dia e titulado em uma etapa para a dose-alvo de 50 mg uma vez ao dia, preferencialmente em 4 semanas, levando em consideração o nível de potássio sérico (consulte a Tabela 1). Após o início, a dose deve ser ajustada com base no nível de potássio sérico, conforme a Tabela 1.
Insuficiência Cardíaca4 de Classe II (crônica) da NYHA:
Para pacientes58 com insuficiência cardíaca4 crônica classe II da NYHA e eTFG ≥ 50 mL/min/1,73 m2, o tratamento deve ser iniciado com uma dose de 25 mg uma vez ao dia, e titulada para a dose-alvo de 50 mg uma vez ao dia, preferencialmente dentro de 4 semanas, considerando-se o nível de potássio sérico (consulte a Tabela 1 e item 5. Advertências e Precauções).
Níveis de potássio sérico:
O potássio sérico deve ser medido antes de iniciar o tratamento com Inspra®, na primeira semana e um mês após o início do tratamento ou ajuste da dose. O potássio sérico deve ser avaliado periodicamente depois disso, e a dose de Inspra® ajustada com base no nível de potássio sérico (ver Tabela 1 abaixo):
Tabela 1. Ajuste de dose com base nos níveis de potássio sérico
|
Potássio sérico (mmol/L8 ou mEq/L) |
Ação |
Ajuste de dose |
|
<5,0 |
Aumentar |
25 mg em dias alternados para 25 mg uma vez ao dia |
|
5,0–5,4 |
Manter |
Nenhum ajuste de dose |
|
5,5–5,9 |
Reduzir |
50 mg uma vez ao dia para 25 mg uma vez ao dia |
|
≥ 6,0 |
Suspender |
N/A |
Após a suspensão de Inspra® devido ao potássio sérico ≥ 6,0 mmol/L8 (ou ≥ 6,0 mEq/L), Inspra® pode ser reiniciado na dose de 25 mg em dias alternados, quando os níveis de potássio sérico estiverem abaixo de 5,0 mmol/L8 (ou 5,0 mEq/L).
Considerações Gerais
Alimentos: Inspra® pode ser administrado com ou sem alimentos.
Medicamentos CYP3A4 concomitantes: os pacientes que estiverem recebendo inibidores leves a moderados de CYP3A4, tais como eritromicina, saquinavir, verapamil e fluconazol, devem receber a dose de 25 mg uma vez ao dia (vide item 6. Interações Medicamentosas).
Dosagens especiais
Uso em Insuficiência Hepática35: Insuficiência hepática35 leve a moderada: não é necessário um ajuste de dose inicial (vide item 4. Contra- indicações e item 5. Advertências e Precauções).
Uso em Insuficiência Renal33: Não é necessário ajuste de dose inicial em pacientes com insuficiência renal33 leve. As taxas de hipercalemia14 aumentam com o declínio da função renal23. Recomenda-se o monitoramento periódico de potássio sérico com ajuste de dose, de acordo com a Tabela 1 (vide item 5. Advertências e Precauções).
Pacientes com Insuficiência Cardíaca4 Classe II (crônica) da NYHA e insuficiência renal33 moderada (CrCl 30-60 mL/min) devem iniciar o tratamento com uma dose de 25 mg em dias alternados, titulada para a dose alvo de 25 mg uma vez ao dia, de preferência em 4 semanas, apenas se os níveis de potássio sérico permanecerem <5,0 mmol/L8 (ver Tabela 1). Recomenda-se a monitoração periódica do potássio sérico (ver item 5. Advertências e Precauções).
Em pacientes com insuficiência cardíaca4 pós IM, não há experiência em pacientes com CrCl < 50 mL/min. O uso de Inspra® nesses pacientes deve ser feito com cautela. As doses acima de 25 mg ao dia não foram estudadas em pacientes com CrCl < 50 mL/min.
O uso em pacientes com insuficiência renal33 grave (CrCl < 30 mL/min) é contraindicado (vide item 4. Contraindicações). Inspra® não é dialisável.
Para pacientes58 hipertensos com insuficiência renal33 moderada a grave ou com diabetes Tipo 244 com microalbuminúria45, vide item 4. Contraindicações e item 5. Advertências e Precauções.
Uso em Idosos: Não é necessário um ajuste de dose inicial em pacientes idosos (vide item 5. Advertências e Precauções).
Em pacientes com 75 anos ou mais, nenhuma redução na mortalidade6 cardiovascular foi observada com Inspra®. Não foram observadas diferenças na incidência20 geral de eventos adversos entre pacientes idosos e jovens. No entanto, devido ao declínio da função renal23 associado à idade, existe um risco aumentado de hipercalemia14 em pacientes idosos, e a incidência20 de hipercalemia14 documentada em laboratório aumentou em pacientes com 65 anos ou mais. Recomenda-se o monitoramento periódico do potássio sérico.
Este medicamento não deve ser partido, aberto ou mastigado.
REAÇÕES ADVERSAS
Hipertensão3
Os eventos adversos a seguir são aqueles com suspeita de relação com o tratamento e são originados dos braços de monoterapia de quatro estudos placebo10-controlados em indivíduos com hipertensão3 que receberam de 25 mg a 400 mg de eplerenona. Os eventos com incidência20 superior a 1% e superior ao placebo10 são apresentados abaixo.
Nota: os eventos adversos muito generalizados ou muito comuns à população tratada estão excluídos.
|
Classe de Sistema de Órgãos |
Comum |
|
Infecções59 e Infestações |
sintomas22 similares a gripe60 |
|
Distúrbios Metabólicos e Nutricionais |
hipercalemia14, hipertrigliceridemia, hipercolesterolemia61 |
|
Distúrbios do Sistema Nervoso62 |
tontura54 |
|
Distúrbios Respiratórios, Torácicos e do Mediastino63 |
tosse |
|
Distúrbios Gastrointestinais |
dor abdominal, diarreia64 |
|
Distúrbios Hepatobiliares65 |
aumento da gamaglutamiltransferase, aumento de alanina-aminotransferase |
|
Distúrbios Renais e Urinários |
albuminúria66 |
|
Distúrbios Gerais e Condições do Local de Administração |
fadiga67 |
Insuficiência Cardíaca4 Pós IM e Insuficiência Cardíaca4 de Classe II (Crônica) da NYHA
Em dois estudos (EPHESUS e EMPHASIS-HF), a incidência20 geral de eventos adversos e a taxa de descontinuação devido a eventos adversos relatados com eplerenona foram semelhantes às do placebo10.
O evento adverso mais frequente relatado nos estudos EPHESUS e EMPHASIS-HF foi hipercalemia14, com uma taxa de incidência20 de 3,4% e 8,7% para eplerenona, respectivamente.
Os eventos adversos relatados abaixo têm relação suspeita com o tratamento. Os eventos adversos são listados por sistema corporal e frequência absoluta.
Tabela de reações adversas
|
Classe de Sistema de Órgãos |
Comum |
Incomum |
Frequência desconhecida (não pode ser estimada a partir dos dados disponíveis) |
|
Infecções59 e Infestações |
infecção68 |
faringite69 |
|
|
Distúrbios do Sistema Linfático70 e Circulatório |
|
eosinofilia71 |
|
|
Distúrbios Endócrinos |
|
hipotiroidismo |
|
|
Distúrbios Metabólicos e Nutricionais |
hipercalemia14, desidratação72 |
hipertrigliceridemia, hipercolesterolemia61, hiponatremia73 |
|
|
Distúrbios Psiquiátricos |
|
Insônia |
|
|
Distúrbios do Sistema Nervoso62 |
síncope55, tontura54 |
cefaleia74, hipoestesia75 |
|
|
Distúrbios Cardíacos |
infarto do miocárdio5 |
disfunção ventricular esquerda, fibrilação atrial |
|
|
Distúrbios Vasculares76 |
hipotensão77 |
hipotensão77 ortostática |
|
|
Distúrbios Respiratórios, Torácicos e do Mediastino63 |
tosse |
|
|
|
Distúrbios Gastrointestinais |
diarreia64, náusea78, constipação79 |
flatulência, vômitos80 |
|
|
Distúrbios Hepatobiliares65 |
|
colecistite81 |
|
|
Distúrbios da Pele82 e do Tecido Subcutâneo83 |
prurido84 |
hiperhidrose |
angioedema85,* erupção86 cutânea87* |
|
Distúrbios Musculoesqueléticos, do Tecido Conjuntivo88 e Ósseos |
espasmos89 musculares, dor musculoesquelética |
dorsalgia |
|
|
Distúrbios Renais e Urinários |
insuficiência renal33 |
|
|
|
Distúrbios Gerais e Condições do Local de Administração |
|
astenia90, mal-estar |
|
|
Investigações |
aumento da ureia91 no sangue92 |
aumento de creatinina9 no sangue92, redução do receptor do fator de crescimento epidérmico, aumento de glicose93 no sangue92 |
|
*Reação adversa identificada pós-comercialização.
Atenção: este produto é um medicamento novo e, embora pesquisas tenham indicado segurança e eficácia aceitáveis, eventos adversos imprevistos e desconhecidos podem ocorrer mesmo se o produto for indicado e utilizado corretamente. Nesse caso, notifique os eventos adversos por meio do Sistema VigiMed, disponível no Portal da Anvisa.
SUPERDOSE
Não houve relatos de casos de eventos adversos associados à superdosagem de eplerenona em humanos. A manifestação mais provável de superdosagem humana seria hipotensão77 e/ou hipercalemia14 e, assim, os pacientes devem ser tratados de forma sintomática94 e com medidas de suporte, conforme necessário. A eplerenona não pode ser removida por hemodiálise34. A eplerenona demonstrou ligação significativa com o carvão vegetal.
Em caso de intoxicação ligue para 0800 722 6001, se você precisar de mais orientações.
DIZERES LEGAIS
VENDA SOB PRESCRIÇÃO MÉDICA
MS – 1.1535.0010
Farmacêutica Responsável: Laura Trindade Amorim - CRF-SP nº 83.163
Registrado e Importado por:
Upjohn Brasil Importadora e Distribuidora de Medicamentos Ltda.
Rua Alexandre Dumas nº1860 Sala Upjohn Térreo
CEP 04.717-904 –São Paulo – SP CNPJ: 36.674.526/0001-02
Fabricado por:
Pfizer Pharmaceuticals LLC Vega Baja – Porto Rico
Embalado por:
Fareva Amboise
Pocé-sur-Cisse – França
SAC 0800 842 8747






