
RESULTADOS DE EFICÁCIA JARDIANCE
Estudos clínicos
Um total de 11.250 pacientes com diabetes mellitus1 tipo 2 foram avaliados em 10 estudos clínicos duplo-cegos, controlados por placebo2 ou medicação ativa, dos quais 3021 pacientes receberam empagliflozina 10 mg e 3994 receberam empagliflozina 25 mg. Em 4 estudos os pacientes receberam tratamento por 24 semanas; nas extensões desses e outros estudos, os pacientes foram expostos a JARDIANCE por até 102 semanas.
O tratamento com empagliflozina como monoterapia e em combinação com metformina3, pioglitazona, sulfonilureias4, inibidores da DPP-4 (dipeptidilpeptidase-4), e insulina5 levaram a melhorias clinicamente relevantes na HbA1c6 (hemoglobina glicada7), glicemia de jejum8, peso corporal, pressão arterial sistólica9 e diastólica. A administração de empagliflozina 25 mg resultou numa maior proporção de pacientes que atingiram a meta de HbA1c6 inferior a 7% e menos pacientes necessitaram de resgate glicêmico em comparação com empagliflozina 10 mg e placebo2. Houve uma melhora clinicamente significativa na HbA1c6 em todos os subgrupos de sexo, raça, região geográfica, tempo desde o diagnóstico10 do diabetes mellitus1 tipo 2, índice de massa corporal11, resistência à insulina12 com base no HOMA-IR13 (homeostatic model assessment- insulin resistance), e função das células14 β com base no HOMA-β (homeostatic model assessment). A HbA1c6 basal mais elevada foi associada com uma maior redução na HbA1c6. Uma redução clinicamente significativa na HbA1c6 foi observada em pacientes com taxa de filtração glomerular > 45 mL/min/1,73m ². Observou-se uma eficácia reduzida de JARDIANCE em pacientes com 75 anos de idade ou mais.
Monoterapia com empagliflozina1, 2
A eficácia e segurança da empagliflozina como monoterapia foram avaliadas em um estudo duplo-cego15, controlado por placebo2 e medicação ativa com duração de 24 semanas em pacientes virgens de tratamento. O tratamento com JARDIANCE resultou em reduções estatisticamente significativas na HbA1c6, peso corporal e pressão arterial sistólica9 (PAS) em comparação com placebo2 (Tabela 1) e uma diminuição clinicamente significativa da glicemia16 em jejum. Observou-se uma diminuição numérica da pressão arterial diastólica17 (PAD), mas não se atingiu uma significância estatística (-1,0 mmHg para empagliflozina 10 mg, -1,9 mmHg para empagliflozina 25 mg, -0,5 para o placebo2 e +0,7 mmHg para a sitagliptina).
Em uma análise pré-especificada de pacientes (n = 201) com um valor basal de HbA1c6 ≥ 8,5% a ≤ 10%, o tratamento levou ar redução na HbA1c6 de – 1,44% para empagliflozina 10 mg, -1,43% para o grupo que utilizou empagliflozina 25 mg, +0,01% para o placebo2, e -1,04% para sitagliptina em comparação aos valores basais.
Na extensão deste estudo duplo-cego15 controlado por placebo2, as reduções de HbA1c6 (alteração a partir do basal de -0,66% para empagliflozina 10 mg, -0,82% para empagliflozina 25 mg, +0,09% para o placebo2 e -0,57% para a sitagliptina) de peso corporal (alteração a partir do basal de -1,92 kg para empagliflozina 10 mg -2,48 kg para empagliflozina 25 mg, -0,29 kg para o placebo2 e +0,29 kg para a sitagliptina) e de pressão arterial sistólica9 (PAS: alteração em relação do basal de -4,1 mmHg para empagliflozina 10 mg, -3,9 mmHg para empagliflozina 25 mg, +0,7 mmHg para o placebo2 e -1,4 mmHg para a sitagliptina e de pressão arterial diastólica17 (PAD: alteração em relação do basal de -1.3 mmHg para empagliflozina 10 mg -1,8 mmHg para empagliflozina 25 mg, + 0,1 mmHg para o placebo2 e de -0,4 mmHg para a sitagliptina e mantiveram-se até a semana 52.
O tratamento diário com JARDIANCE melhorou significativamente os marcadores da função das células14 βa, incluindo o HOMA β e a razão pró-insulina5/ insulina5.
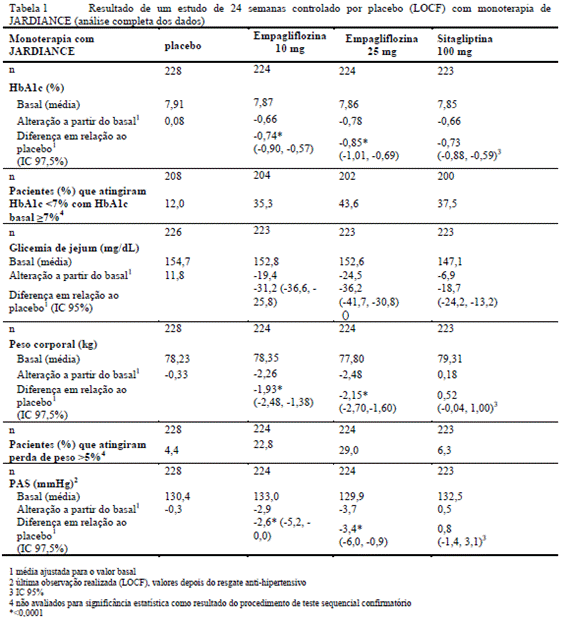
Empagliflozina como terapia associada à metformina3 2, 3
Um estudo com duração de 24 semanas duplo-cego, controlado por placebo2 foi conduzido para avaliar a eficácia e segurança da empagliflozina em pacientes não suficientemente controlados com metformina3. O tratamento com JARDIANCE resultou em melhoras estatisticamente significativas na HbA1c6 e no peso corporal, e em reduções clinicamente significativas na glicemia de jejum8 e na pressão arterial18 em comparação com placebo2 (Tabela 2). Na extensão deste estudo duplo-cego15 e controlado por placebo2, as reduções de HbA1c6 (alteração a partir do basal) foram de -0,68% para a empagliflozina 10 mg, -0,76% para a empagliflozina 25 mg, e -0,06% para o placebo2, no peso corporal (alteração a partir do basal) foram de -2,07 kg para a empagliflozina 10 mg, -2,67 kg para a empagliflozina 25 mg e -0,49 kg para o placebo2, na pressão arterial sistólica9 (PAS: alteração a partir do basal) foram de -3,7 mmHg para a empagliflozina 10 mg, -4,3 mmHg para a empagliflozina 25 mg e -0,5 mmHg para o placebo2, e na pressão arterial diastólica17 (PAD: alteração em relação do basal) foram de -2,1 mmHg para a empagliflozina 10 mg, -1,8 mmHg para a empagliflozina 25 mg e -0,3 mmHg para o placebo2). Estas alterações mantiveram-se até a semana 52.
Empagliflozina como terapia associada à combinação de metformina3 e sulfonilureia 2, 3
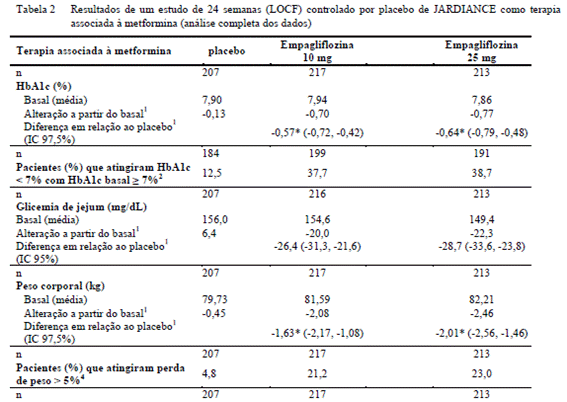
Um estudo com duração de 24 semanas duplo-cego, controlado por placebo2 foi conduzido para avaliar a eficácia e segurança da empagliflozina em pacientes não suficientemente controlados com a combinação de metformina3 e uma sulfonilureia. O tratamento com JARDIANCE resultou em melhoras estatisticamente significativas na HbA1c6 e no peso corporal, e reduções clinicamente significativas na glicemia de jejum8 e na pressão arterial18 em comparação com o placebo2 (Tabela 3).
Na extensão deste estudo duplo-cego15 e controlado por placebo2, as reduções de HbA1c6 (alteração a partir do basal) foram de 0,75% para a empagliflozina 10 mg, -0,70% para a empagliflozina 25 mg e -0,04% para o placebo2, de peso corporal (alteração a partir do basal) foram de -2,23 kg para a empagliflozina 10 mg, -2,31 kg para a empagliflozina 25 mg e -0,23 kg para o placebo2, de pressão arterial sistólica9 (alteração a partir do basal) foram de -2,9 mmHg para a empagliflozina 10 mg, -2,8 mmHg para a empagliflozina 25 mg e 0,0 mmHg para o placebo2 e de pressão arterial diastólica17 (alteração a partir do basal) foram de -1,6 mmHg para a empagliflozina 10 mg, -1,9 mmHg para a empagliflozina 25 mg e -0,8 mmHg para o placebo2). Estas alterações mantiveram-se até a semana 52.
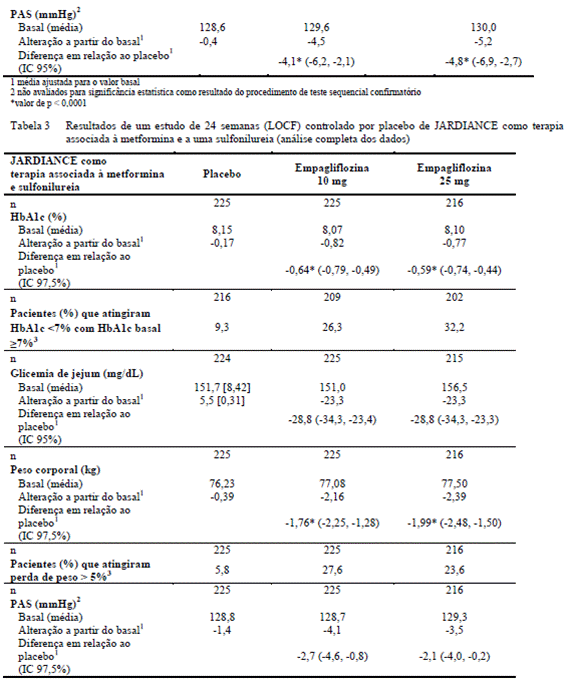
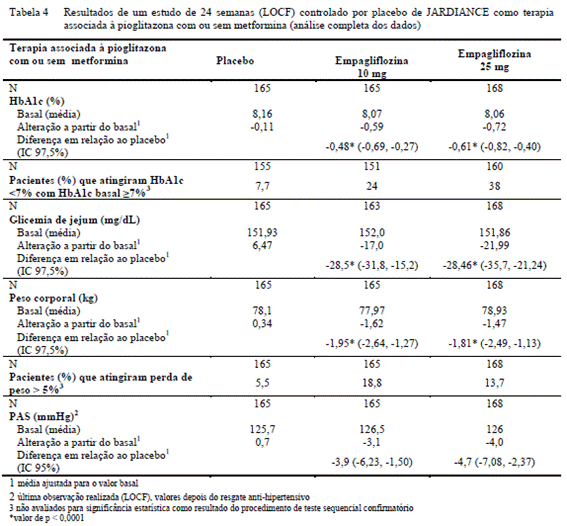
Empagliflozina como terapia associada à combinação de pioglitazona (com ou sem metformina3) 2,4
Avaliou-se a eficácia e segurança da empagliflozina num estudo duplo cego15, controlado por placebo2 com duração de 24 semanas em pacientes não suficientemente controlados com uma combinação de metformina3 e pioglitazona ou com monoterapia de pioglitazona. A combinação da empagliflozina com a pioglitazona (dose média ≥ 30 mg), com ou sem metformina3, resultou em reduções estatisticamente significativas na HbA1c6, glicemia de jejum8, e peso corporal, e as reduções clinicamente significativas na pressão arterial18 em comparação com o placebo2 (Tabela 4). Na extensão deste estudo duplo-cego15 e controlado por placebo2, as reduções de HbA1c6 (alteração a partir do basal) foram de – 0,60 para empagliflozina 10 mg, -0,69% para a empagliflozina 25 mg e -0,06% para o placebo2, de peso corporal (alteração a partir do basal) foram de -1.53 para empagliflozina 10 mg -1,30 kg para a empagliflozina 25 mg e +0,53 kg para o placebo2, de pressão arterial sistólica9 (PAS: alteração a partir do basal ) foram de -2.1 mmHg para empagliflozina 10 mg, -2,8 mmHg para a empagliflozina 25 mg e +1,2 mmHg para o placebo2 e de pressão arterial diastólica17 (PAD: alteração a partir do basal) foram de -1.4 mmHg para empagliflozina-1,9 mmHg para a empagliflozina 25 mg e +0,7 mmHg para o placebo2. Estas alterações mantiveram-se até a semana 52.
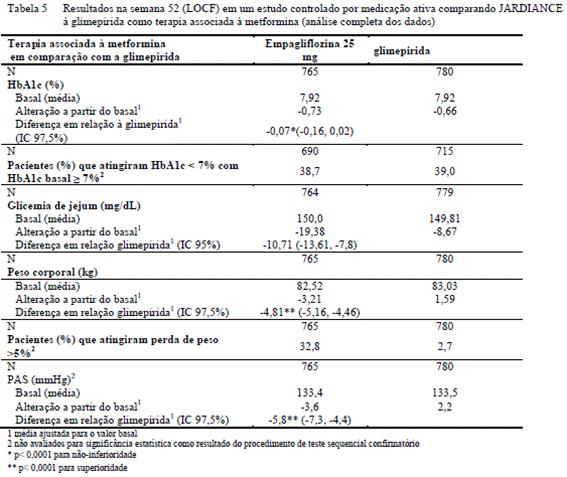
Dados de 12 meses de empagliflozina como terapia associada à metformina3 em comparação com a glimepirida19 5
Em um estudo comparando a eficácia e a segurança da empagliflozina 25 mg versus a glimepirida19 (4 mg) em pacientes com controle glicêmico inadequado com metformina3, o tratamento diário com empagliflozina resultou em uma redução não-inferior da HbA1c6, e uma redução clinicamente significativa da glicemia de jejum8, comparada à glimepirida19 (Tabela 5). A empagliflozina diária resultou em uma redução estatisticamente significativa no peso corporal, pressão arterial sistólica9 e diastólica (alteração a partir do basal para a PAD de -1,9 mmHg para empagliflozina e 0,9 mmHg para a glimepirida19, p <0,0001).
O tratamento com a empagliflozina resultou em proporção estatisticamente significativamente menor de pacientes com eventos hipoglicêmicos em comparação com a glimepirida19 (1,6% para empagliflozina, 20,4% para a glimepirida19, p < 0,0001).
Empagliflozina como terapia associada à insulina5 basal 6
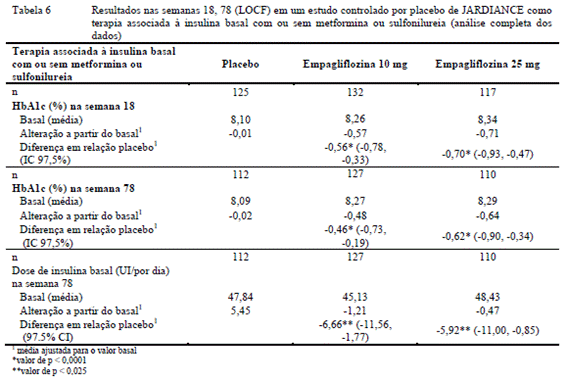
Avaliaram-se a eficácia e segurança da empagliflozina como terapia adicional à insulina5 basal, com ou sem metformina3 concomitante ou não com terapia com sulfonilureia em um estudo duplo cego15, controlado por placebo2 com duração de 78 semanas. Durante as primeiras 18 semanas a dose de insulina5 foi mantida estável, mas foi ajustada para atingir uma glicemia de jejum8 < 110 mg/dL20 nas 60 semanas seguintes.
Na semana 18, a empagliflozina proporcionou uma melhora estatisticamente significativa na HbA1c6 em relação ao placebo2. Uma maior proporção de pacientes com HbA1c6 basal ≥ 7,0% alcançou HbA1c6 alvo < 7% em comparação com o placebo2. Após 78 semanas, a empagliflozina resultou em uma redução estatisticamente significativa na HbA1c6 e na necessidade insulina5 adicional em comparação com o placebo2 (Tabela 6).
Na semana 78, a empagliflozina resultou em uma redução da glicemia de jejum8 de -10,51 mg/dL20 para empagliflozina 10 mg, -17,43 mg/dL20 para empagliflozina 25 mg e -5,48 mg/dL20 para o placebo2, no peso corporal (- 2,47 kg para empagliflozina 10 mg, -1,96 kg para empagliflozina 25 mg e +1,16 kg para o placebo2, p <0,0001) e na pressão arterial18 (PAS: - 4,1 mmHg para empagliflozina 10 mg, -2,4 mmHg para empagliflozina 25 mg e +0,1 mmHg para o placebo2, PAD: -2,9 mmHg para empagliflozina 10 mg, -1,5 mmHg para empagliflozina e -0,3 mmHg para o placebo2).
Empagliflozina como terapia associada ao inibidor de dipeptidil peptidase 4 (DPP-4)
Avaliou-se a eficácia e segurança da empagliflozina como terapia associada aos inibidores de DPP-4 mais a metformina3, com ou sem medicamento antidiabético oral21 adicional em 160 pacientes com alto risco cardiovascular. O tratamento com a empagliflozina durante 28 semanas reduziu a Hb1Ac em comparação com o placebo2 (alteração a partir do basal de -0,52% para a empagliflozina e -0,02% e para o placebo2).
Pacientes com insuficiência renal22, dados controlados por placebo2 por 52 semanas7
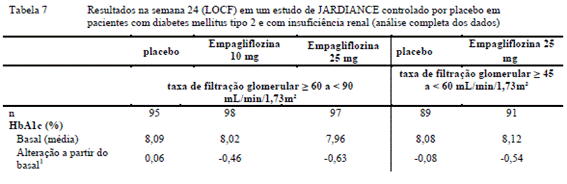
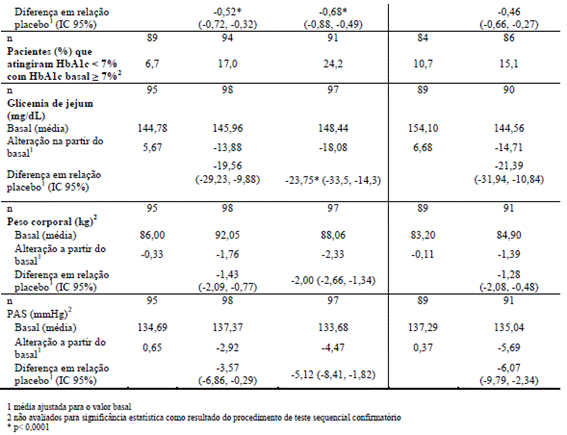
Avaliou-se a eficácia e a segurança da empagliflozina como terapia associada aos antidiabéticos de base em uma população de pacientes com insuficiência renal22 leve e moderada de em um estudo duplo-cego15, controlado com placebo2 durante 52 semanas.
O tratamento com JARDIANCE levou a uma redução estatisticamente significativa da HbA1c6 e melhora clinicamente significativa na glicemia de jejum8, do peso corporal e da pressão arterial18 em comparação com o placebo2 na semana 24 (Tabela 7). A melhora na HbA1c6, glicemia de jejum8, peso corporal, e a pressão sanguínea manteve-se até 52 semanas.
Glicemia pós-prandial23 (2 horas)
O tratamento com empagliflozina como tratamento associado à metformina3, ou à metformina3 mais sulfonilureias4 resultou em melhora clinicamente significativa da glicemia pós-prandial23 (2h) (teste de tolerância à refeição) em 24 semanas (estudo em associação à metformina3: placebo2 +5,9 mg/dL20, empagliflozina 10 mg: -46,0 mg/dL20, empagliflozina 25 mg - 44,6 mg/dL20; estudo em associação à metformina3 mais sulfonilureias4: placebo2 -2,3 mg/dL20, empagliflozina 10 mg: - 35,7 mg/dL20 empagliflozina 25 mg -36,6 mg/dL20).
Pacientes com HbA1c6 basal elevada (>10%)
Em uma análise pré-especificada de três estudos de fase 3, o tratamento aberto utilizando empagliflozina 25 mg em pacientes com hiperglicemia24 grave (n = 257, HbA1c6 basal média 11,26%) resultou em uma redução clinicamente significativa na HbA1c6 em relação ao valor basal (-3,27%).
Peso corporal
Em uma análise pré-especificada de 4 estudos agrupados, controlados por placebo2, o tratamento com empagliflozina resultou na redução do peso corporal, em comparação ao placebo2 na semana 24 (-2,04 kg para empagliflozina 10 mg-2,26 kg para empagliflozina 25 mg e -0,24 kg para o placebo2) que foi mantida até a semana 52 (-1.96 kg para empagliflozina 10 mg, -2,25 kg para empagliflozina 25 mg e -0,16 kg para placebo2).
Circunferência abdominal
O tratamento com monoterapia de empagliflozina ou tratamento associado à metformina3, pioglitazona ou metformina3 mais sulfonilureia resultou na redução sustentada da circunferência abdominal ao longo da duração dos estudos em um intervalo de -1,7 cm a -0,9 cm para empagliflozina e de -0,5 cm a + 0,2 cm para o placebo2.
Pressão arterial8
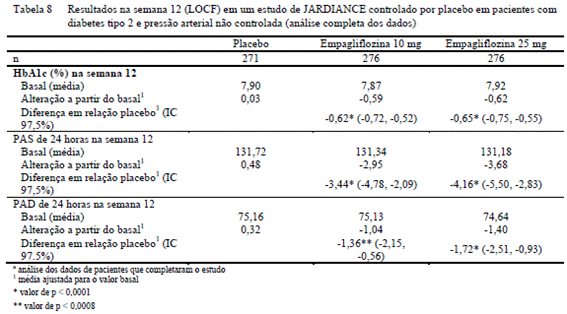
Avaliaram-se a eficácia e segurança da empagliflozina em um estudo duplo-cego15, controlado por placebo2 de 12 semanas de duração em pacientes com diabetes tipo 225, e pressão arterial18 elevada em tratamento com diferentes antidiabéticos de base e até 2 terapias com anti-hipertensivos (Tabela 8). O tratamento com empagliflozina uma vez por dia resultou em melhora estatisticamente significativa na HbA1c6, pressão arterial sistólica9 e diastólica média de 24 horas conforme determinado pela monitorização ambulatorial da pressão arterial18. O tratamento com empagliflozina proporcionou reduções na PAS quando sentado (alteração a partir do basal de -0,67 mmHg para o placebo2, -4,60 mmHg para empagliflozina 10 mg e -5,47 mmHg para empagliflozina 25 mg) e PAD quando sentado (alteração a partir do basal de -1,13 mmHg para o placebo2, -3.06 mmHg para empagliflozina 10 mg e -3,02 mmHg para empagliflozina 25 mg).
Numa análise pré-especificada de 4 estudos agrupados, todos controlados com placebo2, o tratamento com empagliflozina resultou na redução da pressão arterial sistólica9 (-3,9 mmHg para empagliflozina 10 mg, -4,3 mmHg para empagliflozina 25 mmHg), em comparação com o placebo2 (-0,5 mmHg) e da pressão arterial diastólica17 (-1,8 mmHg para empagliflozina 10 mg, -2,0 mmHg para empagliflozina 25 mg) em comparação com placebo2 (-0,5 mmHg), na semana 24, resultados que foram mantidos até à semana 52.
Segurança cardiovascular
Em uma meta-análise prospectiva e pré-especificada de eventos cardiovasculares julgados por um comitê independente e oriundos de 12 estudos clínicos de fase II e III envolvendo 10.036 pacientes com diabetes tipo 225, a empagliflozina não aumentou o risco cardiovascular.
Em um estudo cruzado, randomizado26, controlado por placebo2, com comparador ativo, de 30 indivíduos saudáveis não se observou aumento de QTc tanto com empagliflozina de 25 mg como de 200 mg.
1. Eilbracht J, Radovan D, Delafont B, Macha S. A phase III randomised, double-blind, placebo2-controlled, parallel group efficacy and safety study of BI 10773 and sitagliptin administered orally over 24 weeks, in drug naive patients with type 2 diabetes mellitus1 and insufficient glycaemic control despite diet and exercise. (U12-1517-01)
2. Pinnetti S, Koeppen M, Cescutti J. A phase III double-blind, extension, placebo2-controlled parallel group safety and efficacy trial of BI 10773 (10 and 25 mg once daily) and sitagliptin (100 mg once daily) given for minimum 76 weeks (including 24 weeks of preceding trial) as monotherapy or with different background therapies in patients with type 2 diabetes mellitus1 previously completing trial 1245.19, 1245.20 or 1245.23. (U12-1521-01)
3. Seewaldt-Becker E, Glaser S, Weimer M, Macha S. A phase III randomised, double-blind, placebo2-controlled, parallel group, efficacy and safety study of BI 10773 (10 mg, 25 mg) administered orally, once daily over 24 weeks in patients with type 2 diabetes mellitus1 with insufficient glycaemic control despite treatment with metformin alone or metformin in combination with a sulphonylurea. (U12-1518-01)
4. Swallow R, Xu D, Jones R, Macha S. A randomised, double-blind, placebo2-controlled parallel group efficacy and safety trial of BI 10773 (10 and 25 mg administered orally once daily) over 24 weeks in patients with type 2 diabetes mellitus1 with insufficient glycaemic control despite a background therapy of pioglitazone27 alone or in combination with metformin. (U12-1516-02)
5. Svaerd R, Frampton H, Zeller C. A phase III randomised, double-blind, active-controlled parallel group efficacy and safety study of BI 10773 compared to glimepiride administered orally during 104 weeks with a 104-week extension period in patients with type 2 diabetes mellitus1 and insufficient glycaemic control despite metformin treatment. (U12-1520-02)
6. Jelaska A, Macha S, Petrini M, Wang F, Puertolas L. A phase IIb, randomised, double-blind, placebo2-controlled, parallel group, safety and efficacy study of BI 10773 (10 mg and 25 mg) administered orally, once daily over 78 weeks in type 2 diabetic patients receiving treatment with basal insulin (glargine, detemir, or NPH insulin only) with or without concomitant metformin and/or sulfonylurea therapy and insufficient glycaemic control. (U12-3817-01)
7. Manassie J, Glaser S, Jones R, Macha S. A phase III, randomised, double-blind, placebo2-controlled, parallel group, efficacy and safety study of BI 10773 (10 mg and 25 mg administered once daily) as add on to pre-existing antidiabetic therapy over 52 weeks in patients with type 2 diabetes mellitus1 and renal28 impairment and insufficient glycaemic control. (U12-1522-01)
8. Narko K, Staudt M, Green A. A phase III randomised, double-blind, placebo2-controlled, parallel group, efficacy and safety study of BI 10773 (10 mg, 25 mg) administered orally, once daily over 12 weeks in hypertensive patients with type 2 diabetes mellitus1. (U12-1526-01)


